
図表1 中医協 2025年7月16日
本稿では、2026年診療報酬改定における外来関連項目についてみていこう。今回の改定では2023年の医療法改正による「かかりつけ医機能」の法制化と診療報酬改定の関係に注目が集まった。同時に、医師偏在対策、特に外来医師偏在対策と診療報酬改定の議論にも注目が集まった。こうしたトピックスとともに2024年改定で大胆なメスの入った生活習慣病管理料のその後についてもみていこう。
1 外来を取り巻く環境
2023年の患者調査によると、1日の推計外来患者数は約727万5,000人だ。この患者数を年齢階級別にみると65歳以上の患者数は増えているが、65歳以下の患者数は2011年以降、横ばいだ。これを年齢階級別の受療率でみると、65歳以上が最も高いが、この65歳以上の受療率も1996年をピークに減少傾向にある。一方、0~14歳の患者はやや増加傾向にある。ちなみに年齢階級別の受療率とは「調査日1日に医療機関で受療した推計患者数を、人口10万人あたりで表した指標」のことで、よく用いられる。患者数の実数では増えている外来患者ではあるが、人口あたりの割合でみる受療率でみると、外来患者数はすでに減っていることが分かる。減少の理由は人口そのものが減っていること、長期処方で外来受診が減っているためだ。
全国の医療圏別にみると2022年までに全国330ある二次医療圏のうち224の二次医療圏では外来患者数はピークを迎えて、すでに減少傾向にある。しかし大都市の二次医療圏ではそのピークは2040年ごろになると予想される(図表1)。
2 かかりつけ医機能報告制度
外来医寮における最近の制度変更はかかりつけ医機能報告制度の発足だ。2023年5月12日、かかりつけ医機能の制度整備などを盛り込んだ改正医療法が国会を通過した。この改正医療法ではかかりつけ医機能を以下の5つと定義づけている。①日常的な診療を総合的かつ継続的に行う機能、②時間外診療を行う機能、③病状急変時等に入院など必要な支援を提供する機能、④居宅等において必要な医療を提供する機能、⑤介護サービス等と連携して必要な医療を提供する機能。
このかかりつけ医機能についてかかりつけ医機能報告制度が2025年4月より始まっている。かかりつけ医機能報告は外来地域医療構想の一環である。地域医療構想は、入院の場合は病床機能報告、外来の場合は外来機能報告を各医療機関が都道府県知事に報告をすることから始まる。
2025年4月からスタートしたかかりつけ医機能報告制度の詳細を見ていこう。報告は1号機能と2号機能に分かれている。
(1)1号機能報告
1号機能は「継続的な医療を要するに対する発生頻度が高い疾患に係る診療、その他の日常的な診療を総合的かつ継続的に行う機能」である。具体的には頻度の高い40疾患と17の診療領域が挙げられている。かかりつけ医機能の報告を行う対象機関は「特定機能病院・歯科診療所以外の病院・診療所」である。1号機能の頻度の高い40疾患と17診療領域は、高血圧、腰痛症、関節症、かぜ・感冒、皮膚の疾患、糖尿病などの日常よく遭遇する40疾患と、その診療領域、たとえば循環器系、筋骨格系、呼吸器系などの17診療領域である(図表2)
図表2
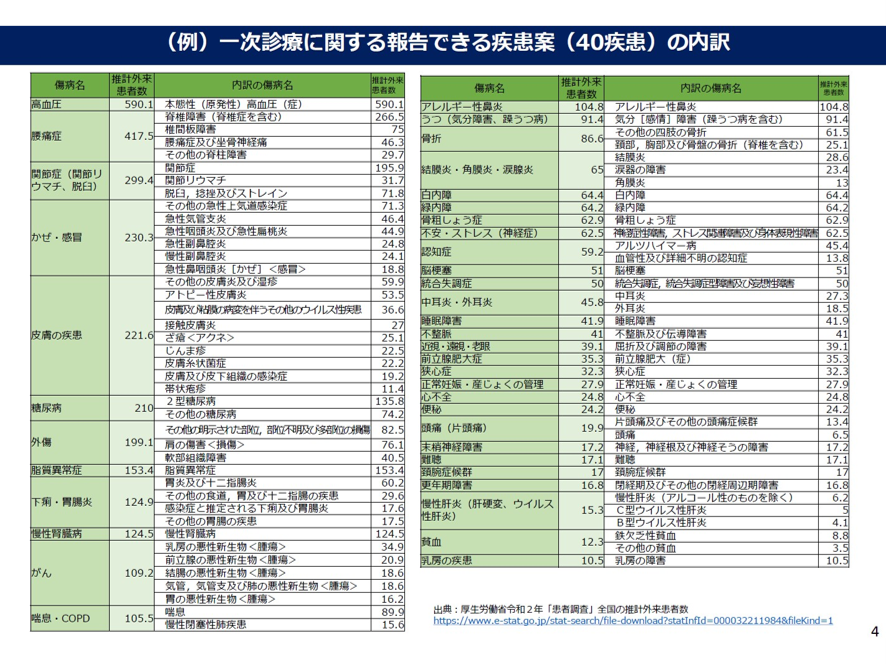
厚労省 かかりつけ医機能が発揮 される制度の施行に関する分科会 2024年7月5日
医療機関は、これらの17診療領域ごとの一次診療の対応可能の有無、いずれかの診療領域について一次診療を行うことが出来ることや相談に応じることができることを報告する。同時にかかりつけ医機能に関する研修の修了者の有無、総合診療専門医の有無を報告する。そして同時に具体的な機能を有すること及び「報告事項」について院内掲示していることを報告する。これらの1号機能に係る報告事項がいずれも可の場合は、「1号機能を有する医療機関」として次の2号機能の報告を行う。
(2)2号機能報告
2号機能は「時間外の診療」、「病状が急変した場合の入院診療」、「病院等からの退院支援」、「在宅医療対応」、「介護連携など」の機能である。「1号機能」を有する医療機関が「2号機能」を持つか否か、その内容は何かを報告する。
このため2号機能の報告とは、具体的には以下の項目を指す。①通常の診療時間外の診療、②入院時の支援、③在宅医療の提供、④介護サービス等と連携した医療提供である。以下、見ていこう。①の診療時間外診療については、在宅当番医制・休日夜間急患センター等への参加、患者に自院の連絡先を渡したうえでの随意対応、他の医療機関と連携しての随時対応があげられる。連携する場合は連携医療機関の名称などが報告対象となる。
②の入退院時の支援については、在宅患者の後方支援病床を確保していること、地域の退院ルールや地域連携クリティカルパスに参加し、入退院時に情報共有・共同指導を行う機能などが報告対象となる。
③の在宅医療の提供は、自院で日中のみ対応、自院で24時間の対応、そして自院での一定の対応に加えて、他の医療機関と連携しての24時間対応していることを報告する。他の医療機関と連携する場合には連携医療機関の名称等の報告が必要である。また訪問診療、往診、訪問看護事業等の診療報酬項目の算定状況、訪問看護の算定状況、在宅看取りの実施状況等を報告する。
④の介護サービス等と連携した医療提供については、介護サービス等の事業者と連携して医療を提供する以下の機能を報告する。主治医意見書の作成、地域ケア会議・サービス担当者会議等への参加、ケアマネとの相談機会の設定等、ケアマネへの情報共有・指導の診療報酬項目の算定状況、介護保険種瀬等における医療の提供状況、地域の医療介護情報共有システムの参加・活用状況、アドバンス・ケア・プランニング(ACP)の実施状況。
その他の項目としては健診、予防接種、学校医産業医、警察業務などの地域活動、学生・研修医・リカレント教育等の教育活動などが挙げられる。
3 かかりつけ医機能報告制度と診療報酬改定
次にかかりつけ医機能報告制度と診療報酬との関係を見ていこう。かかりつけ医機能については、一部、すでに診療報酬化されている項目もある。たとえばかかりつけ医機能の代表的な診療報酬項目としては「機能強化加算」が挙げられる。この要件である「院内掲示」から始まる5項目については、すでにかかりつけ医報告制度の項目をカバーしている(図表3)。
その他のかかりつけ医機能についても、診療報酬で対応している項目もある。ただ一次診療の対応が可能な診療領域・疾患については、診療報酬ではまだ定めがない。同様に臨床研修医の教育等についても診療報酬では定めがない(図表3)。
図表3
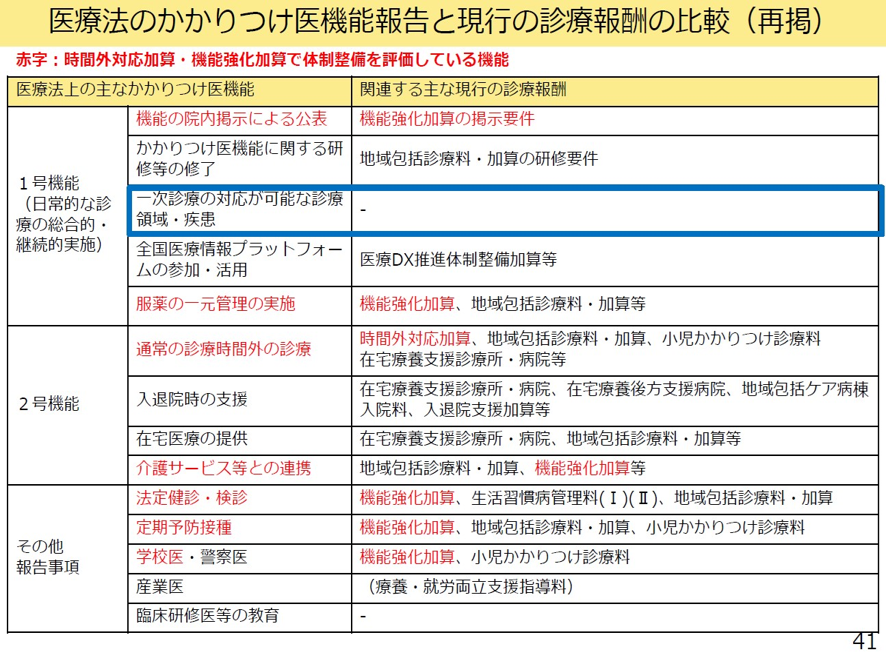
中医協 2025年7月16日
こうしたことから、今回の診療報酬改定で、かかりつけ医機能を評価する体系的な診療報酬項目の見直しが行われるのではないかという予測もあった。しかし、今回は抜本的見直しは行わないことになった。
これに対して中医協委員の意見は以下である。支払側の松本真人委員(健保連理事)は「かかりつけ医機能報告制度の報告項目(17領域40疾患)への対応体制、実績評価などを踏まえた体系的な見直しが行われていない。踏み込み不足である」と指摘している。
一方、診療側の江澤和彦委員(日本医師会常任理事)は、以下のように述べている。「かかりつけ医機能報告制度は、『かかりつけ医を認定する』仕組みではない。地域で面としてのかかりつけ医機能を構築するため、どの医療機関がどういった機能を持っているかを見える化するものだ。かかりつけ医機能を制度化・認定するような議論は、かかりつけ医機能報告制度の趣旨に反し、報告制度と診療報酬との紐づけは不適切である」。
かかりつけ医機能の診療報酬化の議論は次回以降の改定に持ち越しされた形だ。
4 医師偏在
医師は大都市に集中していて、人口過疎地では医師不足が顕著だ。こうした医師偏在に対して、医師偏在対策が待ったなしだ。医師偏在対策には医師偏在の実態をまず明らかにすることが欠かせない。このため新たな医師偏在指標が設定されることになった。以下、新たな医師偏在指標を見ていこう。
(1)新たな医師偏在指標
まず医師偏在の実態からみていこう。2019年3月の「医療従事者の需給に関する検討会・医師需給分科会」(以下、分科会)では医師偏在について中間とりまとめを行った。
これまで医師偏在の指標としては「人口10万人当たりの医師数」が長らく用いられてきた。これに対して分科会では、これまでの人口10万人当たりの医師数を、以下の条件を勘案し補正することを提案した。①医療ニーズ及び将来人口・人口構成の変化、②医師の性別・年齢分布、③患者の流出入等、④医師偏在の種別(区域、診療科、入院・外来)、⑤へき地等の地理的要件を考慮。これらの条件から新たな医師偏在指標が示された。
この新たな医師偏在指標については、以下の傾向がある。人口高齢化の高い地域では医師需要が高くなる。患者流入の多い地域でも医師需要が高くなる。一方、医師自身の高齢化率が高い地域では、医師供給量が低くなる。このように作られた新指標は、従来の人口10万人当たり医師偏在指標より、その地域の実態をより正確に反映していると考えられる。
同様の考えで都道府県別の外来医師偏在指標も作られた。この新指標による外来医師の偏在状況をみると図表4のようである。
図表4
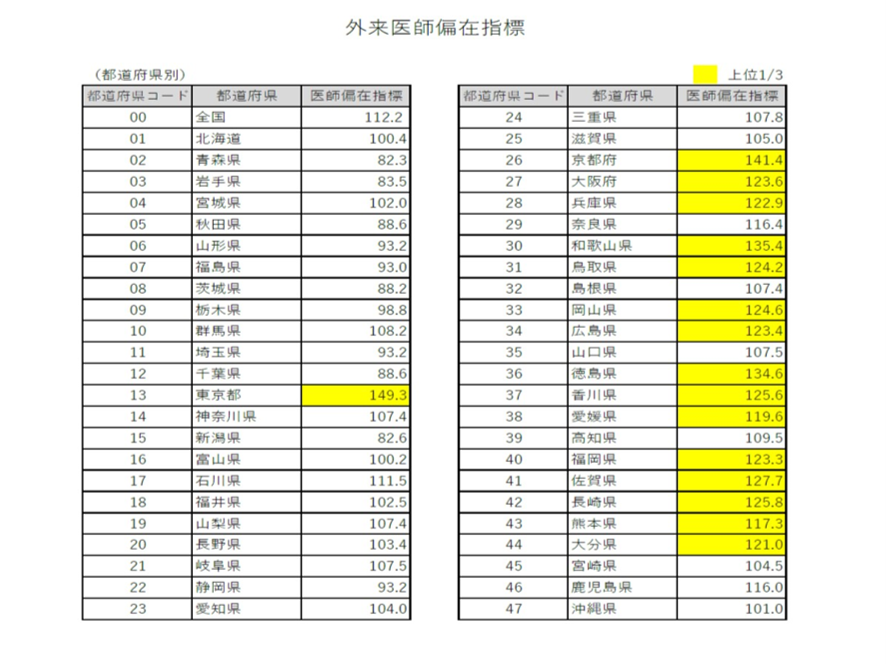
図表4によると外来医師偏在指標の外来医師多数トップは東京都149.3で、過少は82.3の青森県である。その格差は1.8倍だ。同様の考えから2次医療圏ごとの外来医師偏在指標も作られた。この新指標について見ると、外来医師多数地域のトップ2次医療圏はやはり東京都の区中央部医療圏(千代田、中央、港、文京、台東)で指標は192.3、最下位は福島県相双医療圏で48.1、その格差は約4倍に達する。
まず医師偏在対策では、このように医師の偏在の状況が可視化され、その情報を外来診療所の新規開業者に提供することで、偏在是正にまず努めることになる。具体的には外来医師多数区域を各2次医療圏ごとに設定する。そして二次医療圏ごとに外来医師偏在対策の検討を「地域の協議の場」を通じて協議するとしている。
今回、外来医師過多区域の基準については、国が外来医師偏在指標で、全国平均+標準偏差の1.5倍以上かつ可住地面積当たり診療所数が上位10%以上として、以下の9か所の二次医療圏を外来医師過多区域として提示した(図表5)。
図表5
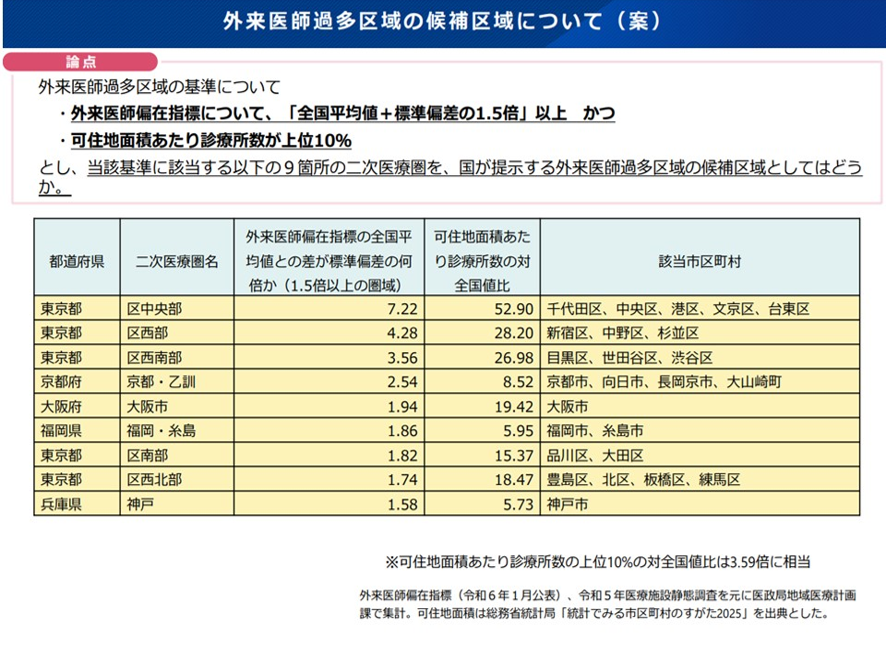
こうした外来医師過多地域では、協議の場において、その地域で不足するかかりつけ医機能、たとえば在宅医療、高齢者救急機能などを新規開業する医療機関に要請することになる。こうした要請にもかかわらず、地域で不足している医療機関等に係る医療提供の要請に応じず、保険医療機関の指定が3年以内とされた医療機関は、診療報酬上、次のような措置がとられることになった。これらの医療機関は地域医療への寄与が不十分であり、ペナルテイとして、機能強化加算、地域包括診療加算及び地域包括診療料の対象としないこととした。
5 生活習慣病管理料の見直し
主な外来患者の疾病を見ると、2022年の統計では、人口1000人あたりの通院数は高血圧146.7人、糖尿病70.8人、脂質異常症53.7人と生活習慣病がトップ3位を占める。そしてこれらの疾患が総医療費に占める割合は26%以上で全体の医療費の4分の1を占めている。
(1)2024年改定と生活習慣病に係る報酬体系の再編
さてこうした生活習慣病に係る診療報酬には以下の3つがある。①地域包括診療料・加算、②特定疾患療養管理料、③生活習慣病管理料。
①の地域包括診療料・加算とは200床以下病院外来と診療所を対象に、生活習慣病を対象とし、かかりつけ医機能を評価する診療報酬項目である。地域包括診療料は200床以下の病院外来と診療所外来を対象とする。一方、地域包括診療加算とは診療所を対象とする。この地域包括診療料・加算の対象疾患は高血圧症、糖尿病、脂質異常症、慢性心不全、慢性腎臓病(透析を行っていないもの)、認知症で、このうち2疾患以上の疾患をもつ患者を対象とする。
②の特定疾患療養管理料は、生活習慣病等の厚生労働大臣が定める疾患を主病とする患者について、地域のかかりつけ医師が計画的に療養上の管理を行うことを評価したものだ。対象は許可病床数が 200 床以下の病院外来や診療所だ。特定疾患療養管理料は、対象疾患の患者に対して、治療計画に基づき、服薬、運動、栄養等の療養上の管理を行った場合に、月2回に限り算定できる。
特定疾患療養管理料の対象疾患のうち算定回数割合の多い上位3疾患とその割合は、高血圧57.7%、脂質異常症23.9%、糖尿病16.2%である。前回2024年の診療報酬改定では、驚いたことに、これらの3疾患が特定疾患療養管理料からバッサリと削除されたのだ。これにはみんなあっけにとられた。中医協で示された改定の論点にこれらの疾患が入ってはいたが、まさか全面削除されるとは誰も思っていなかった。
③の生活習慣病管理料は脂質異常症、高血圧症、糖尿病を対象とし、治療計画を策定し、服薬、運動、休養、栄養、喫煙、家庭での体重や血圧の計測、飲酒およびその他の療養を行うに当たり、患者に対して療養計画書を作成し、それを丁寧に説明し同意を得て、署名をもらうことを要件に算定できる。生活習慣病管理料を算定するのは、糖尿病専門のクリニックなど栄養士など専門職を抱えた専門クリニックが多い。
2024年改定では、前述したように特定疾患療養管理料から高血圧、脂質異常症、糖尿病が削除されたので、医療機関では特定疾患療養管理料から、生活習慣病管理料への移動が起きた(図表6)。図表6でみるように、2024年改定後、特定疾患療養管理料の算定が大幅に減少し、生活習慣病管理料の算定が増えた。
図表6
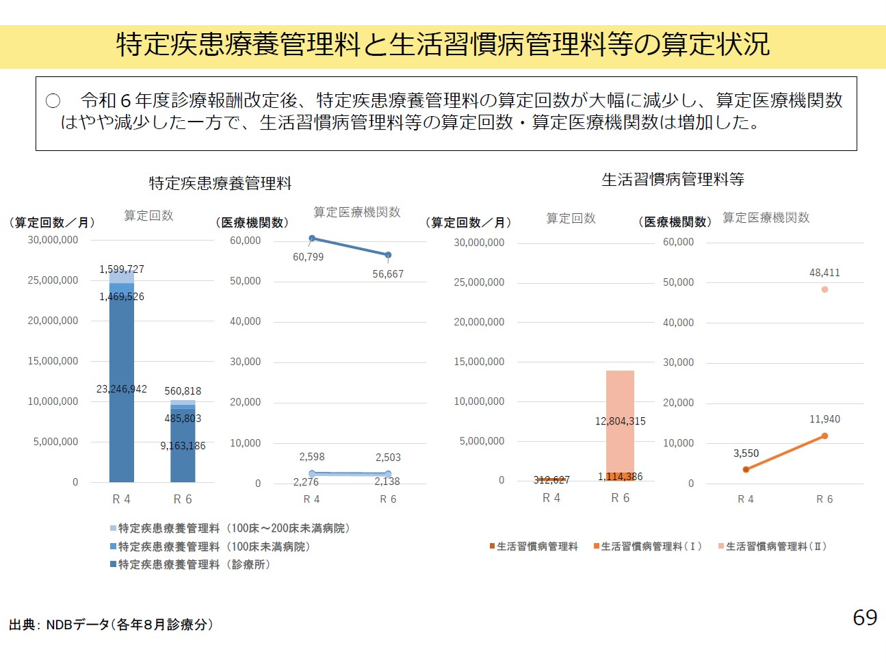
中医協 2025年7月16日
(2)2026年改定と生活習慣病管理料の見直し
2024年改定ではこの生活習慣病管理料も見直しがされた。前回改定で生活習慣病管理料の要件として療養計画書の設定がより簡素化された。これに関連して2026年改定では、療養計画書への患者署名を不要とした。
生活習慣病管理料は、もともと薬、検査を包括支払いとする方式で始まった。その後、薬を外だしし、前回改定では検査を包括した生活習慣病管理料(Ⅰ)と検査を包括支払いから外だしした(Ⅱ)とに分けられた。今回、この生活習慣管理料(Ⅱ)において、生活習慣病と関係の乏しい検査・管理料を包括範囲から除外した。糖尿病患者の他科連携の評価を新設した。具体的には眼科・歯科との連携強化を評価する「連携強化加算(60点)」の新設した。また糖尿病ガイドラインに沿った質の高い管理を評価する「充実管理加算」を新設した。
以上、2026年診療報酬改定と外来について見てきた。注目されたかかりつけ医機能報告制度や外来医師偏在対策への診療報酬との関係づけが今回の診療報酬でそのスタートラインに立ったといえる。今後のかかりつけ医機能報告制度の報告結果を踏まえて、中医協でのさらなる検討がなされることを期待したい。
参考文献
厚労省 中医協総会 2025年7月16日
厚労省 かかりつけ医機能が発揮 される制度の施行に関する分科会 2024年7月5日
厚労省 地域医療構想・医療計画検討会(2026年1月16日)
