
図表1 第8回新たな地域医療構想等に関する検討会 2024年9月6日(一部、著者加筆)
2026年診療報酬改定の中医協答申が2026年2月13日に公表された。本稿ではこの答申の中から、以下の項目に着目してその経緯を遡って解説していこうと思う。急性期病院一般入院基本料、重症度、医療・看護必要度、病棟多職種配置、病棟多職種配置、急性期総合入院体制加算、DPC/PDPS、地域包括医療病棟など。
その項目に入る前にまず、今回の改定の背景となった新たな地域医療構想をおさらいし、改定率や改定の基本方針を見ていこう。
1 新たな地域医療構想
今回の診療報酬改定の特徴は、新たな地域医療構想を踏まえていることだ。新たな地域医療構想は2007年からスタートし2040年頃を目標年とする。まず「新たな地域医療構想」をおさらいしておこう。
地域医療構想とは地域医療の需要ニーズに合わせて医療提供体制を変えていくためのグランドデザインだ。現状の地域医療構想は2015年からスタートし2025年がその目標年だった。新たな地域医療構想とは2026年からスタートし、その目標年は2040年だ。
これから始まる新たな地域医療構想は、これまでの地域医療構想と以下の三つの点で異なる。
1つ目は、これまでの地域医療構想は、入院医療がそのターゲットだった。これに対して新たな地域医療構想では、外来・在宅、介護までにその範囲を拡大した構想となる。2つ目の変更点は、これまで地域医療構想では、その病床機能を高度急性期機能、急性期機能、回復期機能、慢性期機能としていた。新たな地域医療構想では、このうち回復期機能を「包括期機能」と名称を改めることにした。包括期とは高齢者救急を受け入れ、リハビリを施し、在宅復帰を行うと言う機能を担う病床という意味である。
3つ目の変更点は、今後の地域における病院の連携・再編・集約化をイメージできるように病床機能による医療機能と共に、医療機関機能に着目した分類を加えることとした。医療機関機能は以下のように5つとなった。①高齢者救急・地域急性期機能 ②在宅医療等連携機能、③急性期拠点機能、④専門等機能、⑤医育及び広域診療機能。(図表1)。①は高齢者救急の受け皿となり、地域への復帰を目指す機能、②は在宅医療を提供し、地域の生活を支える機能、③は救急医療等の急性期医療を広く提供する機能、④は回復期リハビリ病棟や、療養病棟など専門医寮を提供する機能、⑤は大学病院などの機能だ。
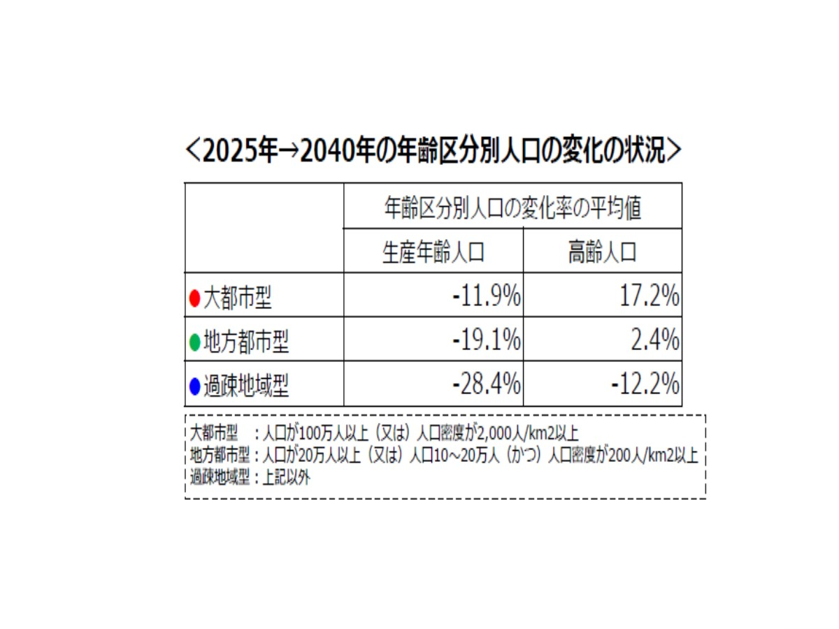
そして新たな地域医療構想では、全国を人口動態の変化パターンで以下の3つに分けることにした。大都市型(人口100万人以上)、地方都市型(人口20万人以上または人口10万人~20万人)、過疎地域型の3つだ。それぞれの人口動態の2040年へむけての変化を見ていこう。大都市型では生産年齢人口は減るが、高齢者人口は増加する。地方都市型では生産年齢人口は減るが、高齢者人口は微増となる。過疎地域型では生産年齢人口も減るが、高齢者人口も減少する(図表2)。
図表2
厚労省 第7回新たな地域医療構想等に関する検討会 2024年8月26日
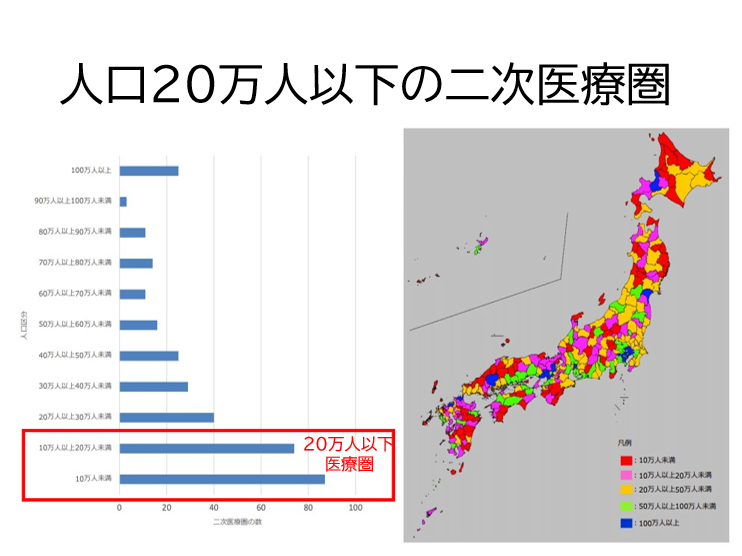
このように人口動態が地域ごとに異なるため、新たな地域医療構想では、全国一律の対応は困難だ。特に地方都市型や過疎地域型では、人口減少のため二次医療圏も人口が10万人を割り込み、近隣の圏域との統合が必要になる。とくに現在では人口20万人以下の二次医療圏が全国330の医療圏のおよそ157医療圏、全体の45%も占めている。日本全体の人口減とともにこの20万人以下の二次医療圏の数はこれからますます増えていくだろう(図表3)。
今回の診療報酬改定でもこうした地域別に報酬の在り方を変えていくことになった。後述する人口20万人以下の医療圏に対応した診療報酬の在り方が、改定の随所に現れてくる。まずは自院がどの医療圏にあるかを押さえておくことが大切だ。
図表3
2 改定率と改定の基本方針
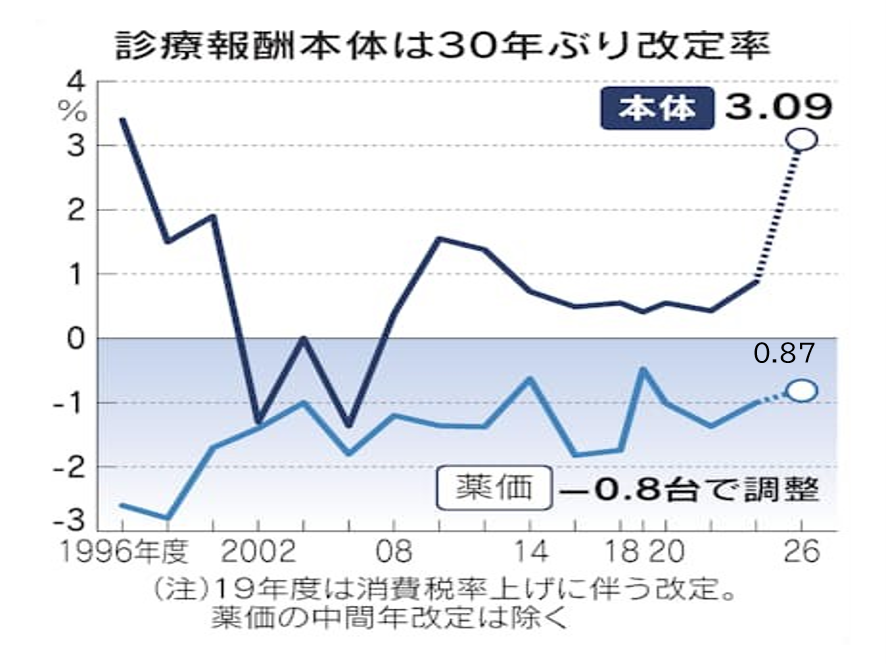
2025年12月24日に2026年診療報酬改定の改定率が厚労省から公表された。改定率は本体部分が3.09%の大幅プラス改定、そして薬価・材料改定はマイナス0.87%、ネットではプラス2.22%改定だ。
本体部分3.09%改定は1996年以来の30年ぶりの3%超の改定だ(図表4)。これは昨今の物価・人件費高騰が医療機関経営を直撃し、病院の約7割が赤字経営であることに対応するための大幅アップ改定である。
図表4
次にこの内訳を見ていこう。今回の改定で最大の特徴は診療報酬本体部分が2026年度と2027年度の2段階で引き上げられることだ。つまり段階的改定の導入だ。具体的には2026年4月に本体部分プラス2.41%、2027年4月に3.77%の改定で、次の2028年改定へと毎年連続改定となる。これは賃上げ分と物価高騰分に、診療報酬改定率を連動させるいわゆる「賃金・物価スライド制」とも言うべき仕組みの導入だ(図表5)。
図表5
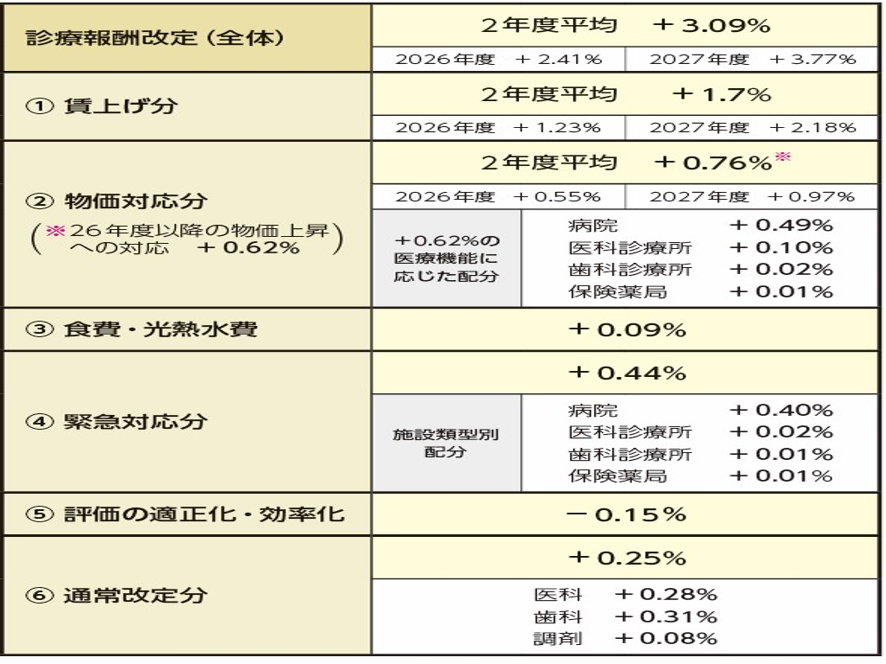
では2026年度分の改定について見ていこう。図表5でみるように、2026年度分改定は以下だ。賃上げ対応はプラス1.23%、物価対応はプラス0.55%、食費・光熱水料日等はプラス0.09%、経営悪化に対する緊急対応分はプラス0.44%、処方調剤や訪問看護などの評価の適正化・効率化はマイナス0.15%、そしていわゆる実質的な本体改定部分である通常改定分は0.25%となっている。
また今回の改定では、医療機関の施設類型ごとにメリハリをつけている。物価対応分、緊急対応分では経営悪化の著しい病院に対して手厚い対応がなされている。
次に診療報酬改定の基本方針について見ていこう。基本方針については2025年12月4日の社会保障審議会医療保険部会において提示された。ポイントは以下の4点だ。①物価・賃金高騰、人材不足への対応(最重点事項)、②医療機能分化・連携と地域医療の確保、③安心・安全医療の質の維持・向上、④医療保険制度の持続可能性と効率化。
特に本稿では、②の医療機能分化・連携と地域医療の確保について詳細を見ていこう。この項目の中で以下のポイントは、患者の状態及び必要と考える医療機能に応じた評価の在りかたについて見ていこう(図表6)。
図表6

次の項からはこの基本方針の2番目の2040年頃を見据えた医療機関の分化と連携の中で、特に入院医療に関する項目を見ていこう。
3 急性期病院一般入院基本料
(1)急性期機能と救急搬送件数
急性期機能に着目した指標には①救急搬送、②全身麻酔手術、③DPCのカバー率に代表されるような総合性の指標が挙げられる。ここでは救急搬送について、現状を振り返ってみよう。
急性期病床には、看護配置に応じて以下の入院料が定められている。看護配置で7対1の急性期一般入院料1と10対1の急性期一般入院料2~6の病床だ。一般にはこれらの急性期一般入院料の算定病床が急性期病床とみなされている。
しかし救急搬送の受け入れ状況をみると、急性期一般入院料1(看護配置7対1)と急性期一般入院料2~6(看護配置10対1)の病院を比べると、圧倒的に急性期一般入院料1の病院のほうが急性期一般入院料2~6病院よりも救急搬送受け入れは多い。また急性期一般入院料1の中でもその件数は病院ごとに様々である。年間救急搬送が1500件以上の病院が大多数を占めているが、500件以下と言う病院も一定数ある。同様に、急性期一般入院料2~6の病院の救急搬送件数も様々だ。年間500件以下の病院が多いが、中には2000件以上の病院も一定数ある(図表7)。
図表7
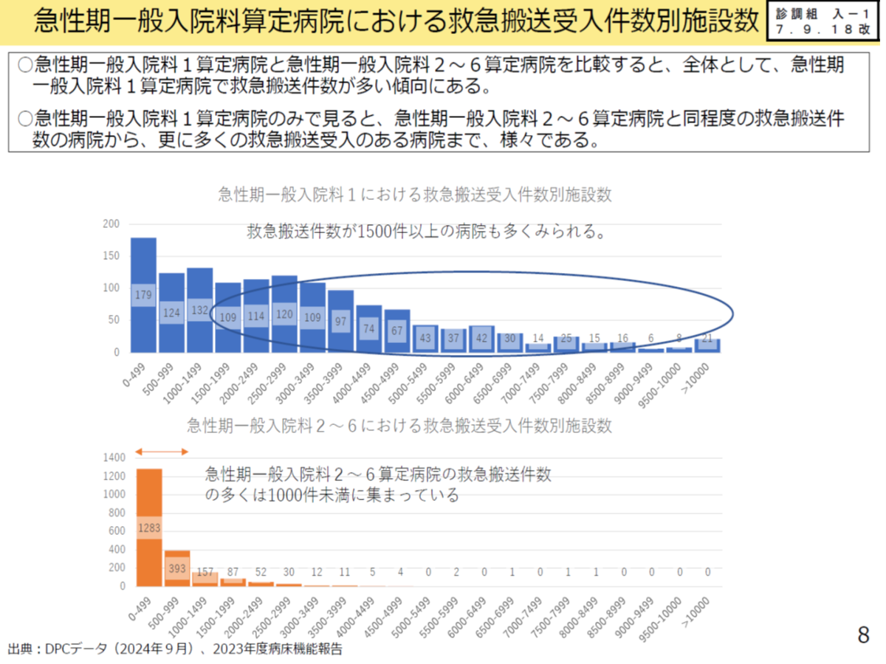
このように救急搬送件数だけを見ても、急性期一般入院料1のすべてが急性期とも言い切れない。また急性期一般入院料2~6の病院でも救急搬送件数では急性期一般入院料1の病院に引けを取らずに受けれている病院もある。
また急性期一般入院料1の病院では、救急搬送件数が増えると、病床数、病床当たりの医師数、全身麻酔手術件数、夜間・時間外の救急患者が増加する傾向が見られる。そして急性期一般入院料1の病院では救急患者の受け入れ件数が多いほど、患者1日当たりの包括範囲の出来高点数が高くなる傾向にある。すなわち救急搬送件数の多い病院は高コスト体質の病院である。
以上より、全ての急性期一般入院料1の病院が急性期機能を担う病院と考えることはできない。また急性期一般入院料2~6の病院の中にも入院料1の病院並みに救急搬送を受け入れている病院もある。こうしたことから、この議論を行った中医協の下部組織である入院外来分科会では、急性期一般入院料1の算定病院を「一般的な急性期」とすることは妥当ではなく、「救急搬送受け入れ件数」等の基準を設けて、急性期病院を定義していくべきではないかとの意見がでた。
ただ急性期入院医療の指標を、年間救急搬送件数が2000件以上と一律に決めるわけにもいかない。というのも救急搬送受け入れ件数は地域の人口規模で大きく変わるからだ。人口規模の少ないところは、救急搬送件数も自ずから少ない。このため件数と同時に救急搬送の地域シェア率などの指標とも組み合わせることが必要だ。つまりシェア率で地域一番病院を選ぶのだ。
(2)急性期病院Aと急性期病院B
以上のような議論から、今回の診療報酬改定では急性期病院を、救急搬送件数や全身麻酔手術件数、人口の少ない地域における地域での救急搬送受け入れ状況等を踏まえて2つに区分することにした。ひとつを急性期病院A一般入院料(以下、急性期病院A)、もうひとつを急性期病院B一般入院料(以下、急性期病院B)とした。
急性期病院Aは地域の「急性期拠点病院」であり、急性期病院Bは「一般的な急性期病院」であるといえる。前者は看護配置7対1で、後者は看護配置10対1である。救急車搬送件数では前者は2000件以上、後者は1500件以上または人口20万人以下の二次医療圏では地域シェア率最大であることとした。全身麻酔件数は、前者は1200件以上、後者は500件以上である。両者の要件を図表8で比較してみた。
図表8
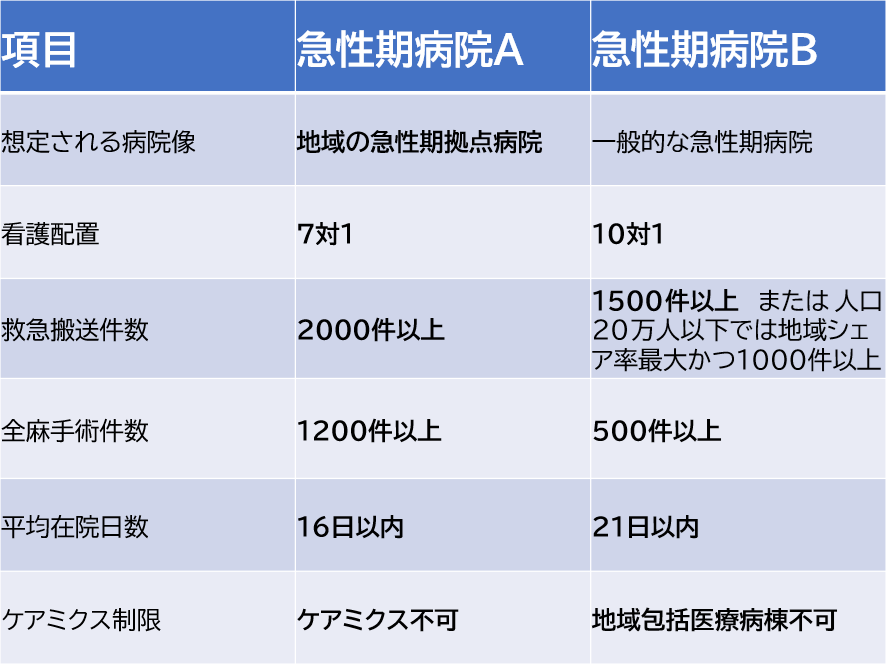
中医協答申より著者作成
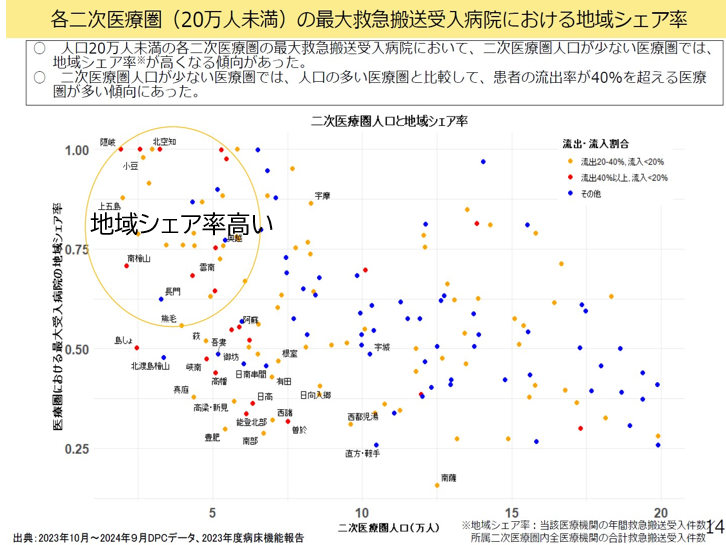
急性期病院Aは地域の急性期拠点病院で、たとえば総合入院体制加算や急性期充実体制加算の要件である救急搬送件数2000件以上をそのまま使っている。ただ救急搬送件数は地域の人口規模に比例している。医療圏の人口規模が大きいほど救急搬送件数も多い。このためたとえば人口20万人以下の医療圏にある病院では救急搬送件数が2000件以上は全体の10%しかない。一方、救急搬送件数が500件以下が80%も占めている。こうした500件以下の病院でも救急搬送の地域シェア率をみると地域シェア率が100%に近いところから25%のところまで分布している(図表9)。このため地域シェア率で救急車受け入れを評価することができる。このことから、救急搬送件数に加えて地域シェア率も組み合わせて評価することになった。
図表9
4 重症度、医療・看護必要度
重症度、医療・看護必要度は、病院で入院患者の重症度を評価するための指標で、急性期病院で入院基本料の診療報酬請求基準に用いられている。この重症度、医療・看護必要度は毎回の診療報酬改定で見直しが行われている。
(1)内科系症例に不利な重症度、医療・看護必要度
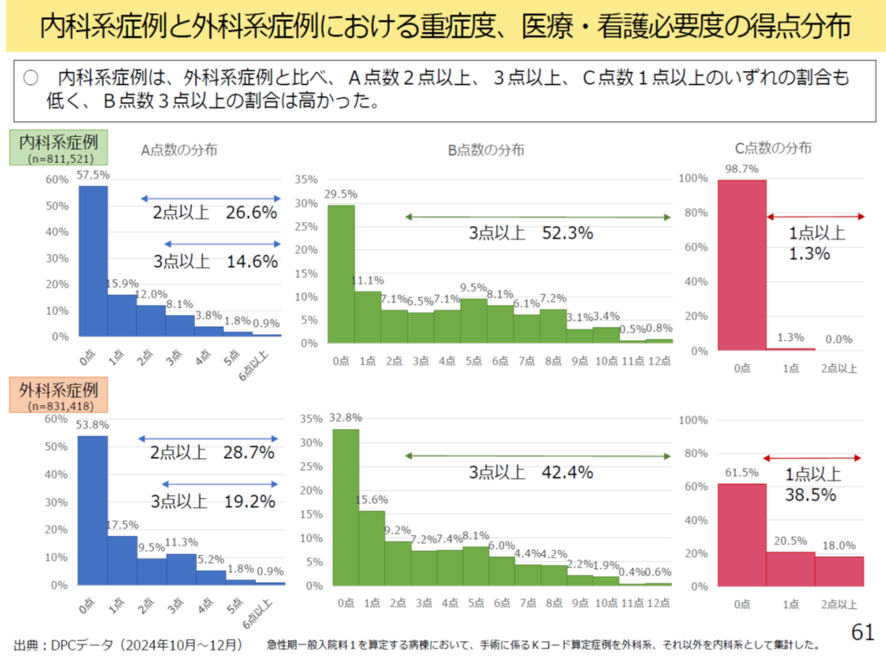
以前から指摘されてきたことだが、現在の重症度、医療・看護必要度は、外科系症例には有利で、内科系症例では不利だ。図表10は内科系症例と外科系症例についてA項目、B項目、C項目を比べてみたものだ。すると急性期一般入院料1におけるA項目(モニター項目)では、A点数2点以上、3点以上は外科系症例のほうが高い。またC項目も外科系に高いことが分かる。これは当然だろう。外科系のほうが術後のモニターを使う期間が長いし、もともと手術が多いのでC項目も高い。つまり看護必要度は外科系が高得点を挙げやすいのだ。これでは内科系の病棟が不利だ(図表10)。
図表10
厚労省 入院・外来医療等の調査・評価分科会 2025年7月3日
この点について、日本病院会も現行の状態では内科系症例の多い病棟では、明らかに不利で必要度を満たす患者が少なくなり経営も成り立たなくなると訴えている。こうした点から今回、内科系症例を適切に評価するため、内科系症例で頻回におこなわれる診療行為や使用される医薬品をA項目、C項目に追加することになった。
具体的にはA項目には、抗悪性腫瘍剤の注射・内服管理 などが追加され、C項目には、 中心静脈注射用カテーテル挿入、 脳脊髄腔注射、救命等に係る内科的治療などが新たに加わった。これでこれまで外科系に比べて評価が低くなりがちだった内科系疾患の患者も、より実態に即した評価が可能になる。
(2)救急搬送の受け入れ
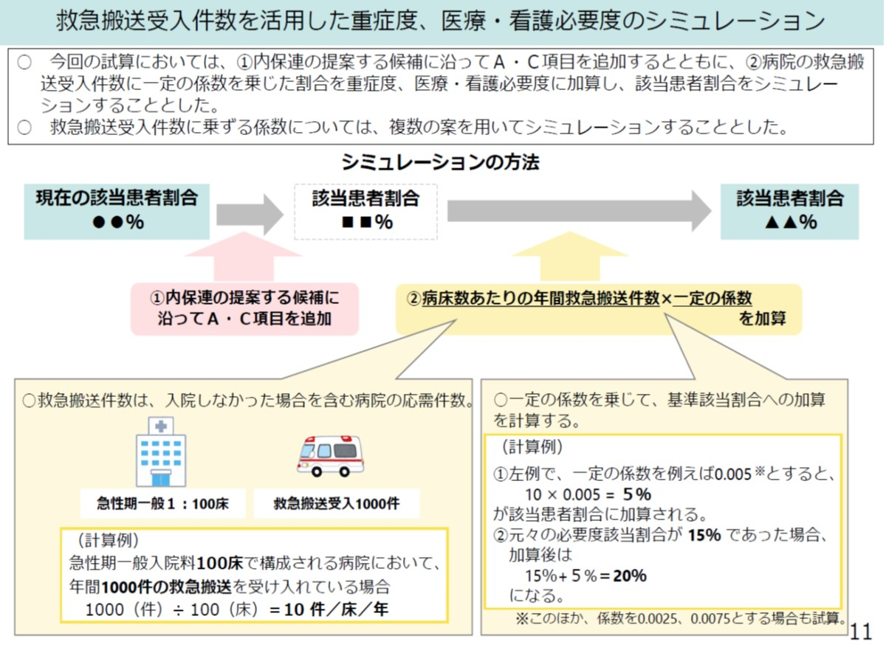
救急搬送というとかつては外科系救急搬送が多かった。しかし最近では高齢者の救急搬送が増え、その多くが誤嚥性肺炎、脳梗塞、心不全などの内科系救急が多い。こうした内科系救急の増加しているので、内科系救急搬送の受け入れ件数も指標化して、重症度、医療・看護必要度に反映すべきということになった。これまでもA項目で救急搬送により受け入れた患者について入院2日までを高いA得点の2点で評価していた。しかし救急患者の評価を入院日数で行うと、入院日数をあえて延長する例もでてくる。このため病床当たりの救急搬送件数を指数化し、重症度、医療・看護必要度に係数として上乗せする方法が考えられた。
具体的には前年の病床当たりの救急搬送件数を係数化して、それを重症度、医療・看護必要度を満たす患者割合に乗じることにした。なお救急搬送件数は、入院しなかった場合も含む病院の応需件数だ(図表11)。これを前述のA項目、C項目の見直しと合わせてシミュレーションを行ってみた。シミュレーションでは救急搬送件数が多い病院ほど、重症度、医療・看護必要度に該当する患者割合が多くなった。なお救急搬送件数の加算指数は5%が採用された。
図表11
(3)B項目
2024年改定では、急性期一般入院料1では、B項目については、「現場の負担軽減のために、即廃止・削除すべきと言う意見と、患者状態変化の継続的な把握のため継続が必要と言う議論が対立した。この結果、B項目は評価の対象から削除するが、測定は義務付けることになった。
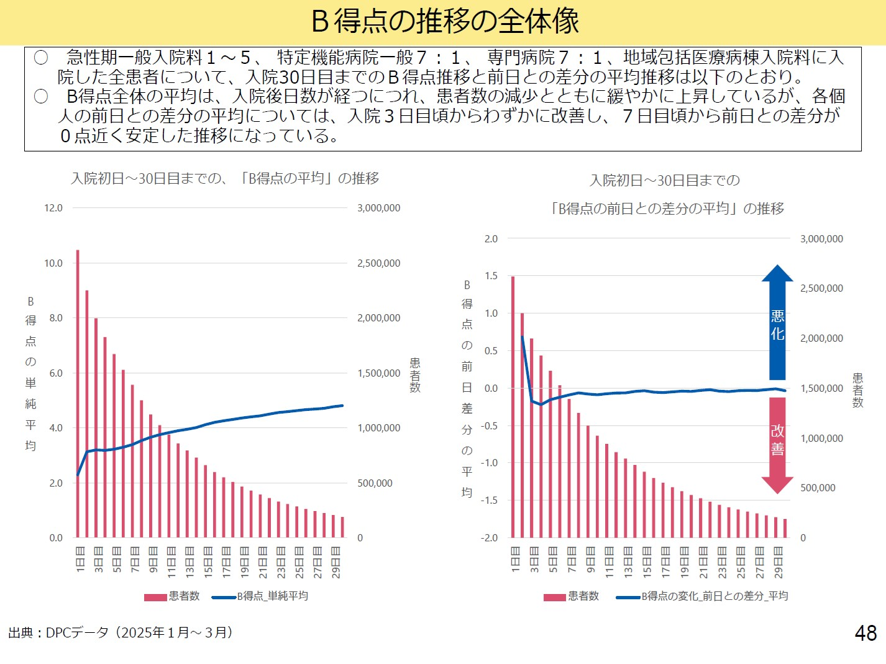
今回はこのB項目の測定について検討がなされた。B項目は急性期一般入院料1~5では、入院後の平均値は患者数の減少とともに緩やかに上昇している。一方、B項目の前日との差分をみると、入院後は悪化するが、入院後3日目からは僅かに改善し、7日目ころから前日との差分は0点近くとなり安定する(図表12)。これは手術例、非手術例でも同じような結果だった。
こうした結果から、今回の改定では、B項目の測定は、毎日測定する、あるいは毎日測定しない場合には入院初日から入院4日目までの各日に行い、入院5日目以降については、直近の測定日から少なくとも7日ごとに1回以上測定を行う。そして退院日については必ず測定を行うことにした。ただし、患者の状態に明らかな変化が生じた場合には、直近の測定日から7日を待たず、測定を実施することが望ましいとした。
図表12
5 病棟多職種配置
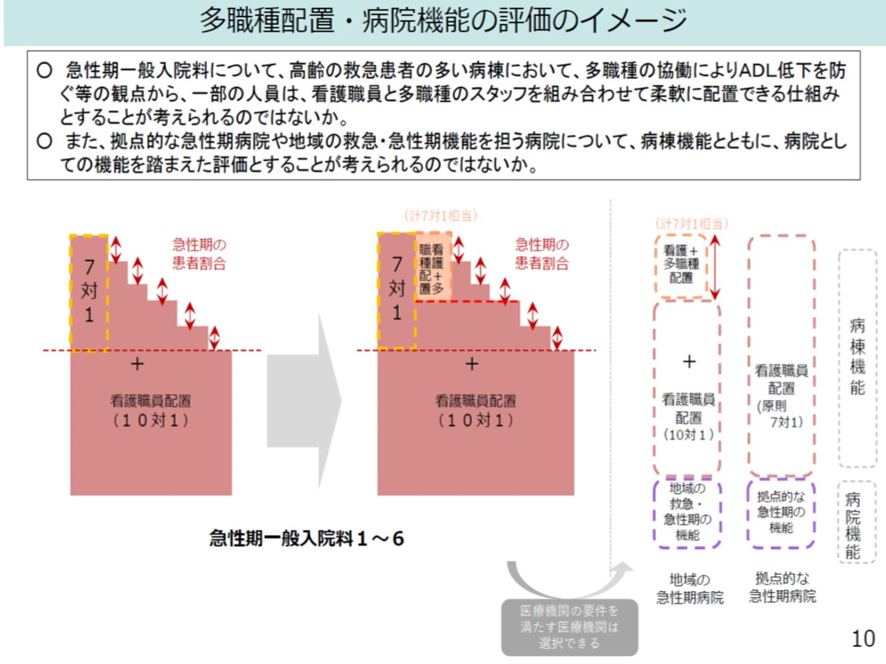
高齢者の救急搬送患者では、入院中の安静臥床によって、ADLが短期間で低下して、それが寝たきりの原因になり、在宅復帰を困難とする要因となっている。このため急性期病床においてもリハビリ職、管理栄養士などの配置が必要とされる。こうしたことから、高齢者の救急搬送患者を多く受ける10対1病棟では、10対1の看護師配置をベースに、多職種配置を加味して合計7対1の病棟として評価してはどうかとの議論が中医協で行われた。これは新たな地域医療構想の病院機能類型における「高齢者救急・地域急性期機能」をイメージした多職配置病棟であるとも言える。図表13にそのイメージを示した。この要件は急性期一般入院料4および急性期病院B一般入院料のうち、急性期一般入院料1と同等の重症度、医療・看護必要度等を満たす病棟が対象だ。そして看護配置基準を超えて看護職員、理学療法士、作業療法士、言語聴覚療法士、管理栄養士又は臨床検査技師のいずれかを配置した場合、「看護・多職種協働加算」を新設するとした。
図表13
6 総合入院体制加算と急性期充実体制加算
総合入院体制加算と急性期充実体制加算はいずれも大学病院本院を除く地域の高度な急性期医療拠点病院を評価したものだ。
総合入院体制加算は、2010年の診療報酬改定で新設された。病院が総合的かつ専門的な医療を24時間体制で提供できること、そして医療従事者の負担軽減や処遇改善への取り組みを評価する加算だ。総合的な入院体制整備のため小児・周産期や精神科も備える必要がある。総合入院体制加算は1~3の3段階だ。
一方、急性期充実体制加算は、2022年の診療報酬改定で新設された。地域において重症患者に対する高度かつ専門的な急性期医療を集中的・効率的に提供できる体制を確保することを目指した、いわゆる「スーパー急性期病棟」として、高度な手術実績や多くの救急搬送患者を受け入れる能力が求められる。急性期充実体制加算は加算1~2の2段階だ。
総合入院体制加算が、様々な診療科で総合的な医療を提供する病院を評価するのに対し、急性期充実体制加算は、特定の高度な医療分野において集中的に急性期医療を提供する病院を評価するという違いがある。診療報酬点数では急性期充実体制加算の方が、総合入院体制加算より高額である。なお両方の加算の併算定は不可である。
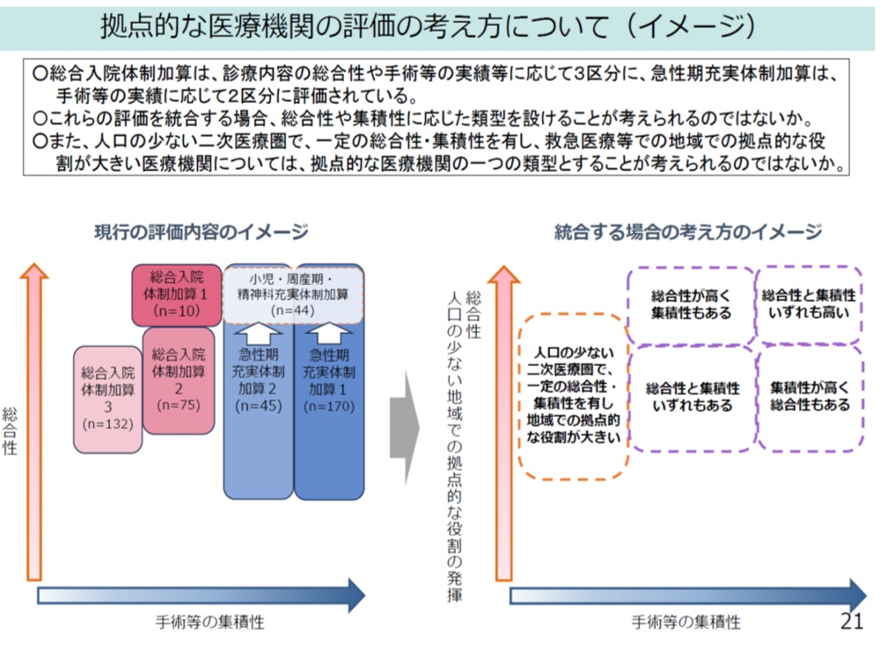
中医協の下部組織の入院外来分科会では上記の状況より、両加算を統合して拠点的な急性期機能をもつ病院として診療報酬上。両者の再編を行ってはという意見も出た。また人口が少ない医療圏においては、より要件を緩和した急性期拠点機能の病院を配置することにしてはどうかとの意見もでた。
図表14に両者の特徴と、その統合した場合のイメージを示した。総合性と手術等の集積性の2軸を中心に、4つの区分をイメージした。すなわち「総合性が高く集積性もある」から「集積性が高く総合性もある」までの4つの段階だ。そしてこれに人口の少ない二次医療圏での区分が加わり、合計5段階ということになる。
図表14
結果として総合入院体制加算と急性期充実体制加算を統合し、「急性期総合体制加算」とし、加算は1~5の5段階とし、加算1~4は急性期病院Aで取得することになった。加算5は急性期病院A・Bで取得できる。加算1は特定機能病院、大学病院本院などで入院7日まで530点、加算5は人口規模の少ない医療圏における病院が想定されていて、入院7日まで300点である。
なお両加算の算定の現状は2023年で総合入院体制加算の算定数は220施設、急性期充実体制加算の届け出病院数は223施設である。
7 DPC/PDPS
疾病群別包括支払い方式(DPC/PDPS)は2003年にスタートした、急性期入院医療を対象とした疾病群分類に基づく1日あたりの包括支払い方式だ。包括部分と出来高部分の2階建てになっている。2024年6月時点で、1786病院、48万床で急性期一般入院料を算定する病床の85%を占めている。
疾患分類別の包括による定額方式は、さらに在院日数が長さに応じて3段階の階段方式で逓減するようにできている。3段階は疾病分類ごとの在院日数の25%タイルの日数である入院期間Ⅰ、平均の在院日数である入院期間Ⅱ、平均の在院日数+2SDの入院期間Ⅲに分けられる。さらにこれに医療機関ごとに設定される医療機関別係数を乗じて点数が設定される。この医療機関別係数の一つに機能評価係数Ⅱがある。機能評価係数Ⅱの中に「複雑性指数」と言う指数がある。今回、この「複雑性指数」、「入院期間Ⅱ」、「DPC病棟への再転棟ルール」の見直しが検討された。
(1)複雑性指数
複雑性指数は一言で言えば「難しい疾病の患者を数多く受け入れている病院であること」を評価する指数である。この指数の計算は1人当たりの包括範囲の出来高点数が多いほど、難しい傷病であると判定するようになっている。
すると誤嚥性肺炎を多く受け入れていて、DPC症例が少ない医療機関では、複雑性指標が高く出る傾向がでてくる。理由は、DPC症例が少ない医療機関では、誤嚥性肺炎のように在院日数が長く、1日あたりの出来高点数が高い疾患が多い傾向がある。すると、1入院あたりの医療資源投入量が高く見えてしまい、複雑性係数が上がる。
またDPC病床割合が低いと補正が効きにくくなる。DPC算定病床が少ない医療機関では、症例のばらつきが少なく、特定の疾患に偏った構成になる。その結果、平均値との乖離が大きくなり、複雑性係数が過剰に高く出てしまう。
こうしたことから、今後は1入院あたりの出来高評価をあたらためて、「入院初期の医療資源投入量」や「入院日数の25%tileまでの出来高点数」に着目した新しい評価方法が導入された。
(2)入院期間Ⅱ
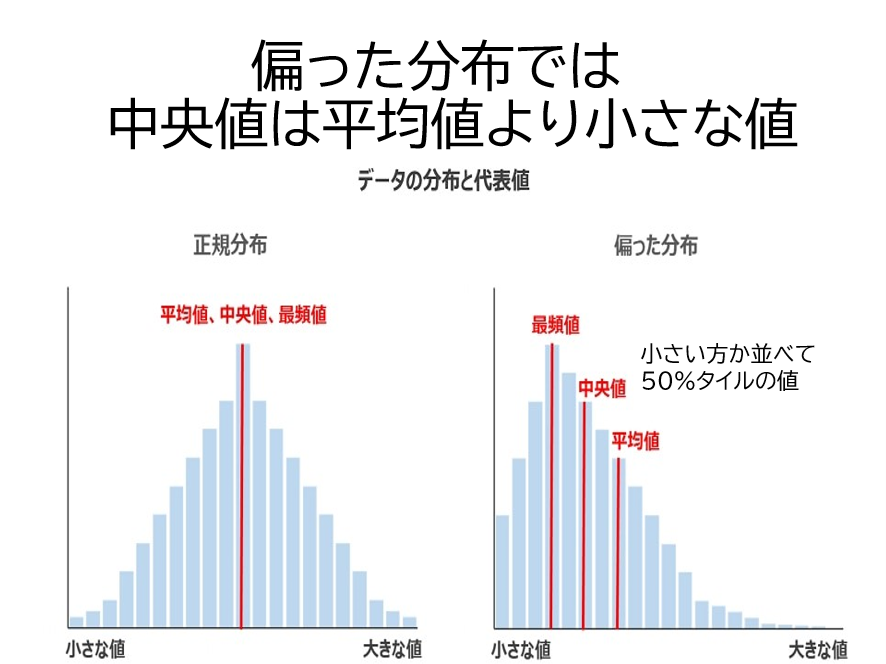
入院期間Ⅱは疾病分類別の平均在院日数で、入院期間Ⅱまで在院した場合に平均的な1入院当たりの医療資源投入量を回収できるように設定されている。このためクリティカルパスを院内で作成するときの疾病分類別の入院期間を入院期間Ⅱまでに設定することが多い。ところが、DPCワーキングで分析を行ったところ、一部に非常に入院期間の長い症例があり、これが全体の平均在院日数を伸ばしていることが判った。また疾病分類別の在院日数の中央値をみると、多くの疾病分類において中央値より平均在院日数のほうが長い入院日数であることが判る。図表15に中央値と平均値の関係を模式的に示した。つまり多くの診断群分類では在院日数は正規分布せず、短い方に偏っている。このためクリティカルパスの入院日数も中央値を用いたほうが合理的と言える。
図表15
(3)DPC病棟の再転棟ルール
同一傷病名の再転棟とはDPC制度では、入院早期で高い点数が設定され、入院期間とともに階段状の点数が逓減していく。この仕組みを悪用して、点数の高い入院後間もない時期に退棟し、その後、間もなくDPC病棟に再入院することで、高い点数を維持すると言う例があった。これを防ぐために7日以内に再びDPC病棟に再入院した場合は、前回入院からの一連の入院として見なすと言うルールを設けた。いわゆる再入院・再転棟ルールだ。この7日ルールを作ったら再転棟のピークが8日目にずれた(図表16)。まるでモグラたたきのようだ。このため7日を超える再転棟も一連の入院として扱うことになった。
図表16
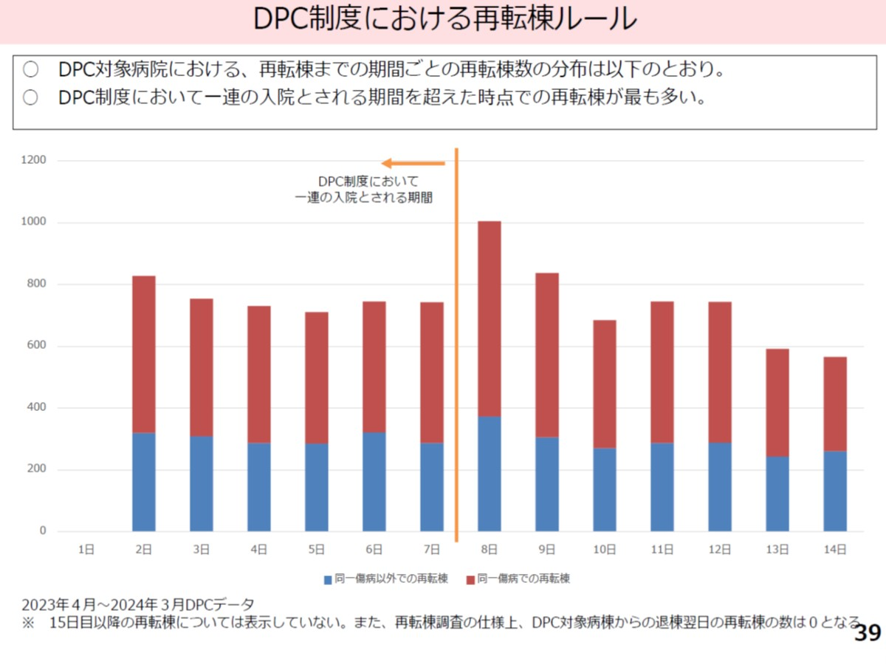
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
8 地域包括医療病棟
2026年からスタートする新たな地域医療構想では、現行の地域医療構想からいくつかの変更点がある。その一つがこれまで4つの病床機能分類、高度急性期機能、急性期機能、回復期機能、慢性期機能のうち、回復期機能を「包括期機能」と名称を改めることとしたことだ。そして包括機能に該当する病棟としては、地域包括医療病棟、地域包括ケア病棟等が挙げられる。これらの病棟では、高齢者救急を受け入れ、入院早期からリハビリ・退院調整を行い、早期に在宅復帰を促すことが主な目的だ。
地域包括医療病棟は2024年診療報酬改定で、高齢者の軽症・中等症の救急患者を適切に受け入れ、リハビリや栄養管理、在宅復帰支援などを包括的に提供することを目的に創設された。
2025年6月の時点では、地域包括医療病棟を有する病院数は175病院、病床数は9200床だ。主に急性期一般入院料Ⅰ(旧7対1)や入院料4~6の病床からの移行や、地域包括ケア病棟から移行した病床が多かった。
地域包括医療病棟の施設基準を図表17に示す。
図表17

この施設基準をクリアするのもなかなか大変だ。主な施設基準は、以下だ。看護職員が10対1以上、常勤のPT,OT,STの配置、ADLが入院時と比較して低下した患者割合が5%未満、重症度、医療・看護必要度が16%以上、入院患者のうち入院初日に看護必要度のB項目3点以上に該当する患者割合は50%以上、平均在院日数21日以内、在宅等に転院するのの割合が8割以上など(図表18)。
図表18
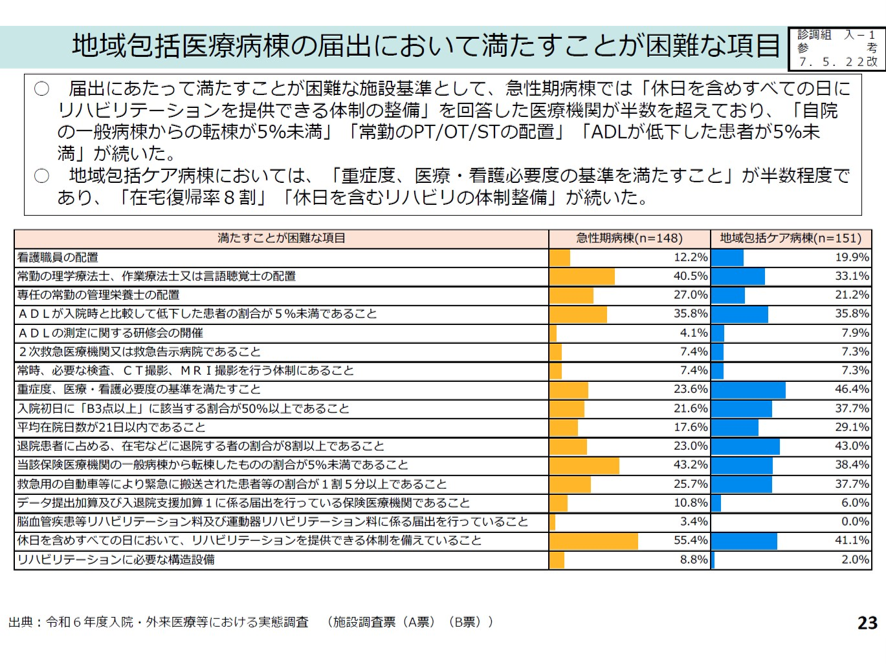
なかでも「ADLが入院時と比較して低下した患者割合が5%未満」という要件が厳しいと言う意見が多かった。ADLが低下する要因は85歳以上の高齢者、入棟時にすでに要支援・要介護状態の患者であることだ。地域包括医療病棟では、もともとこうした患者を受け入れが多いこともあり、こうした厳しい条件の中でADL低下を5%未満に抑えるのは容易ではない。この「ADL低下割合患者が5%未満」と言う要件については、中医協委員からは以下のコメントが出た。「この5%基準は、たとえば40床の病棟では、1人でもADLが低下すれば基準をクリアできなくなることになる。もともと高齢患者の多い地域包括医療病棟では基準の見直しが必要ではないか?」
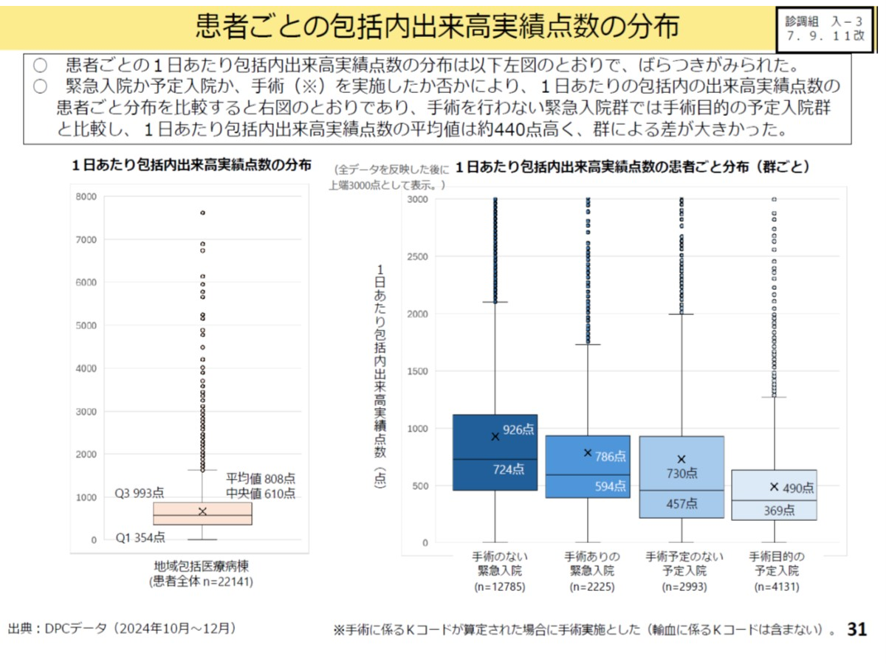
また地域包括医療病棟では診療報酬は包括部分と出来高部分とに分かれる。包括部分には入院基本料と点数の低い処置、医薬品も含まれる。そして出来高部分には手術、麻酔、高額の処置、高額の医薬品などが含まれている。そして地域包括医療病棟では、誤嚥性肺炎、尿路感染、心不全などの救急疾患を受け入れることが期待されている。こうした疾患は内科系疾患で、手術などを要する外科系疾患とことなり、出来高部分の点数は低く、包括内に含まれている処置、医薬品などの出来高実績点数が多い傾向がある。
これらの疾患は手術のない救急疾患というカテゴリーに該当する。とくに85歳以上の高齢者層では、手術の無い救急疾患の9割がこれらの疾患である。そして包括内出来高実績点数をみると、手術の無い緊急入院の患者が最も高くなっている。つまりこうした疾患を主に受け入れる地域包括医療病棟は極めて高コストの医療を低い点数で行っていると言えるのである(図表19)。
図表19
こうした議論から、今回の改定で地域包括医療病棟は以下のように改められた。
まずこれまで1区分だった入院料が6区分化(3367~3066点)に細分化された。これまで一律3050点だった地域包括医療病棟入院料が、病棟の機能や体制に応じて細分化された。区分の要件として医療資源投入量や急性期病棟の併設状況などを評価軸が導入された。また高齢者入院への配慮による基準緩和が導入された。85歳以上の患者割合に応じて、平均在院日数や退院時ADL低下割合の基準が緩和された。例えば、85歳以上の患者が2割増すごとに、平均在院日数の上限が1日延長される仕組みが導入された。。
またリハビリ・栄養・口腔管理加算が再編された。従来の一本化された加算(80点)から、「加算1(110点)」と「加算2(50点)」の2段階に再編した。病棟の取り組み水準に応じて評価されるようになった。看護必要度も見直された。誤嚥性肺炎や尿路感染など高齢者に多い疾患を踏まえ、重症度・医療・看護必要度の基準が見直した。これで地域包括医療病棟を目指す病院も増えるだろう。
以上、2026年診療報酬改定を振り返った。2026年改定は新たな地域医療構想と連動した初めての改定となった。地域医療構想では大都市型、地方都市型、過疎地型で異なるサービス需要に合わせた構想を形成する。診療報酬でもこの地域医療構想を踏まえて、地域のサービス需要、供給体制に応じた改定となった。こうした地域医療構想を踏まえた改定はこれからもつづく。とくにこれからは人口減により過疎化が進行する地域が増える。今回の診療報酬でも人口20万人以下の医療圏にたいする対応が始まった。ここうした地域別対応型の診療報酬改定がこれからは増えていくだろう。いよいよ診療報酬も2040年を意識した改定の時代となるだろう。
参考文献
厚労省 第8回新たな地域医療構想等に関する検討会 2024年9月6日
厚労省 第7回新たな地域医療構想等に関する検討会 2024年8月26日
令和2年国税調査「人口等基本集計」
厚労省 社会保障審議会医療保険部会 2025年12月4日
厚労省 中医協 2025年12月12日
厚労省 入院・外来医療等の調査・評価分科会 2025年7月3日
厚労省 中医協 2025年11月13日
厚労省 中医協 2025年11月26日
厚労省 中医協 2025年12月12日
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
厚労省 2024年診療報酬の概要 2024年3月
厚労省 中医協総会 2025年11月5日
