
図表1 厚労省 地域医療構想及び地域医療計画等に関する検討会 2025年8月27日
2040年を目標年とした新たな地域医療構想のガイドライン作りが進行中だ。ガイドラインの検討は「地域医療構想及び医療計画等に関する検討会」(座長遠藤久夫、学習院大学長)で、2025年7月より始まった。
ガイドラインは秋ごろに中間とりまとめを行い、2025年度内に国より都道府県あてに発出される予定だ。都道府県ではこれを受けて、2026年4月より新地域医療構想の作成準備に取り掛かり、2027年4月から本格実施される。
1 新地域医療構想ガイドラインと4つのポイント
この新地域医療構想ガイドラインには4つのポイントがある。一つ目は構想区域の設定、二つ目は必要病床数の設定、三つ目は4つの医療機関機能のそれぞれの医療機関目標数の設定、四つ目は医師偏在問題である。
まず一つ目の構想区域の設定について見ていこう。これまで医療計画では、入院医療が完結する二次医療圏(330)を基本圏域として使ってきた。これに対して地域医療構想区域は、地域における医療機能の分化・連携を推進する構想区域(339)を基本としている。現状ではこの構想区域も基本的には二次医療圏と重なる。
この構想区域設定がまず一つ目のポイントだ。これから人口減により人口20万人以下の小規模の二次医療圏が増える。このため構想区域は将来的には複数の小規模医療圏を統合した区域にならざるを得ない。
2 構想区域と二次医療圏との関係
まずは地域医療構想における「構想区域」と医療計画における「二次医療圏」との関係を見ていこう。二次医療圏とは1985年に医療計画が創設されたとき、入院医療が完結する圏域として設定された。現在、二次医療圏は全国330圏域ある。この二次医療圏は広域市町村圏のような行政区域をもとに現状を追認するような形で設定された。しかし1985年に二次医療圏が設定されて以来、各都道府県は地域の現状の変化にあわせて、二次医療圏の圏域見直しをそのつど、行ってきた。とくに平成の市町村大合併のときには医療圏見直しが大々的に行われた。平成の市町村合併でそれまでの3300もあった市町村が1700までに半減した。このため広域市町村圏である二次医療圏も見直しが迫られることになったのだ。
このように二次医療圏はどちらかというと地域の行政区域の現状にあわせて設定してきた経緯がある。これに対して、構想区域では2040年へ向けて変化する人口構造、医療需要の動向、医療従事者の状況を考慮しながら、地域における病床の機能の分化と連携を推進する区域として設定される。こうした理念のもと構想区域の中で「協議の場」を設けて、医療機関の統合・再編の検討を行うことが想定されている。
ここに構想区域と二次医療圏との違いがある。このため2025年4月の現状では、前述のように二次医療圏は330あるのに対して構想区域は339となっている。しかしその内訳をみると2県を除いて、ほとんどの都道府県では地域構想区域は二次医療圏に一致している。
なお現在、人口20万人以下の小規模医療圏が132もある。その一方、人口200万人以上の大規模医療圏が4つある(図表1)。図表1では二次医療圏と構想区域の関係を示している。
3 小規模医療圏、大規模医療圏の見直し
(1)小規模医療圏の見直し
前述したようにこれからは地方においては人口が激減し小規模医療圏が続出する。現在の人口規模が20~30万人の二次医療圏については、将来半数以上が人口20万人以下となると見込まれている。こうした医療圏に大学病院本院が含まれているところもある。たとえば青森県の津軽圏域、山口県の宇部・小野田圏域、鳥取県の西部圏域である。こうした圏域には広域の3次医療圏を対象としている大学病院本院が立地している。こうした場合、大学病院のほか、当該の二次医療圏の急性期拠点機能を有する医療機関を確保する必要もでてくる。
またこうした小規模圏域では、圏域の人口が減少するため、手術等などの高密度な医療については、診療体制を縮小し、他区域の医療機関との連携等を模索することも考えられる。また場合によっては近隣の医療圏との合併などの医療圏見直しも必要となるだろう。こうした医療圏見直しにあたっては症例数の他、緊急に提供すべき医療であるかなどの観点も踏まえて議論が必要となるだろう。こうした二次医療圏見直しの対象医療圏となるのは、人口20万人以下の小規模医療圏で、他の医療圏への患者流出率が20%以上、他の医療圏からの患者流入率が20%未満などの要件をもつ医療圏だろう。
(2)大規模医療圏
人口400万人以上の大規模医療圏は4都府県に見られる。このうち東京都や川崎市のように、大人口の自治体を二次医療圏で再分割しているところもある。たとえば東京23区の区部は994万人の人口を有する。この23区はさらに7つの二次医療圏により分割されている。たとえば都心の区中央部は千代田、中央、港、文京、台東の5つの区よりなる。この東京23区の区部の患者流出率をみると、23区全体では6.2%と少ないが、各二次医療圏ごとにみると24%から47%まで流出率は高めになっている。東京の場合、狭い地域に人口が密集し、さらに交通網が発達しているので二次医療圏間の患者移動が容易で流動性が高い。このため流出率の観点から見ると23区全体を一つの二次医療圏として設定することで、流出率を見かけ上低くすることもできる。
こうした考え方は東京に次いで377万人と日本で第二の人口を有する横浜市に見られる。横浜市は全体を一つの二次医療圏と設定している。しかし横浜市全体を2次医療圏とすると、横浜市の区ごとの人口1万人当たりの病床数に区の間の格差が拡大するという傾向が生まれる。横浜市の場合、人口当たりの病床数は最大の金沢区と最低の瀬谷区の間で4倍もの格差が生じている。このように大規模医療圏の場合、東京都のように細分化された二次医療圏とするのか、横浜市のように市全体を二次医療圏にするのかについては意見が分かれるところではある。
しかし構想区域のように、将来的な医療機関の再編統合を見据えて圏域を設定する場合には、二次医療圏にとらわれことなく広域な構想区域を設定していくことが必要ではないか?これから起きる人口構造、疾病構造のダイナミックな変化への対応には、より広域な構想区域での対応が必要だろう。このため東京都も23区、多摩地区、島しょう部の3つの構想区域で対応してはどうだろうか?
4 人口の少ない地域での構想区域の見直し
人口20万人未満の区域等において、持続可能な医療提供体制の確保のため、隣接する区域との合併等も含めて広域化の検討が必要だ。図表2でみるように、人口20万人以下のA医療圏と人口40万人のB医療圏を統合し、それぞれの医療圏の医療機関を1か所の急性期拠点機能病院に集約し、その他の医療機関については高齢者救急・地域急性期を担う医療機関へと機能転換を行うというイメージだ(図表2)。
図表2
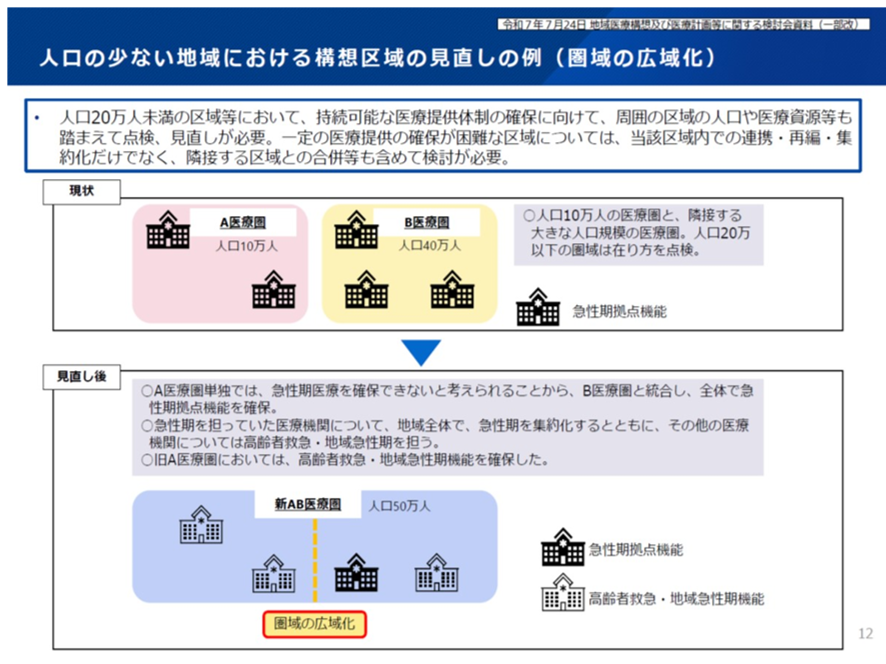
厚労省 地域医療構想及び地域医療計画等に関する検討会 2025年8月27日
このような医療圏の合併による圏域の広域化により、患者アクセスの環境が悪化する可能性がある。これに対してはオンライン診療、巡回車、医師派遣、巡回診療、患者宿泊施設などの整備で対応する(図表3)。
図表3

厚労省 地域医療構想及び地域医療計画等に関する検討会 2025年8月27日
オンライン診療の活用としては離島へき地においてD to Pwith Nと言って、岩国市柱島の例のように、本土から来た看護師が島の患者のオンライン受診の支援し、本土の医師とオンラインでつなぐ試みが行われている。また北海道では無医地区から、市街地へ向かう公共交通機関としてへき地患者輸送バスが整備されている。
また各地のへき地医療拠点病院ではへき地診療所への代診医の派遣を行っている。またへき地への巡回診療も行っている。著者も長野県の地方の国立病院に勤務しているとき、へき地診療所への応援に出かけたことがある。スキー場の中にあるへき地診療所だったので患者さんを診察したあとはスキーをすることが出来た。患者さんを診て、しかもスキーもできたので快適なへき地診療所支援だった。
また医療MaaSの活用事例も報告されている。MaaS(マース)とは、「Mobility as a Service」のことで、従来の交通手段・サービスに、ICT(情報通信技術)などのテクノロジーを組み合わせた次世代の交通サービスのことだ。このMaaSを医療に応用したのが医療MaaSだ。巡回車両とICTを組み合わせることで、通院が困難なへき地の患者を対象にサービスを届ける。患者の自宅近くに巡回車両が巡回訪問し、オンライン診療や健康相談を受けられるようにする。巡回車両には診察機器や通信設備が搭載され、看護師が同乗し、患者の診察は車両内のモニターを通じて遠隔地の医師とオンラインで行う(図表4)。
図表4

厚労省 地域医療構想及び地域医療計画等に関する検討会 2025年8月27日
5 大学病院からの医師派遣
県の中には、前述のような人口の少ない医療圏とともに、県庁所在地等の医療資源が比較的豊富な地域もある。こうした県庁所在地には大学病院本院が存在する。こうした大学院病院本院と都道府県が連携し、県内の他の医療圏の急性期の拠点機能を有する病院に対して医師の派遣や教育体制の確保の取り組みを行っている。実際に大学病院からは、地域の医療機関に常勤医師や代診医師等6万人程度の医師派遣を行っている(図表5)。
図表5

厚労省 地域医療構想及び地域医療計画等に関する検討会 2025年8月27日
大学病院はまた医師偏在対策においても都道府県との間で医師派遣、配置等に関する連携パートナップ協定を結び貢献している。具体的には都道府県と大学病院等の間で、医師派遣・配置、医学部地域枠、寄付講座等に関する連携協定を締結し実施している。
さらに大学病院本院は地域医療構想においても、大学病院の果たすべき役割や広域の診療に関する観点からの議論を、地域医療構想の協議の場で行っている。
さらに大学病院は特定行為看護師の研修の場の提供や、看護師不足の地域への看護師の交流出張を行っている。大学病院は不足する地域の看護師の交流や出向の拠点ともなっている。
6 医療と介護の連携
(1)医療・介護の資源分析
医療と介護の連携に欠かせないのが、地域における医療・介護の資源分析である。地域医療構想で医療と介護の連携の場面は、主に病床機能分類の慢性期医療における領域である。慢性期医療では病床は主に療養型病床である。療養型病床はその重症度の軽い順に医療区分1,2,3に分けられている。地域医療構想ではこのうち軽症の医療区分1の患者の7割と一般病床の患者のうち資源投入量の低い患者の在宅移行を想定している。
また在宅の居住環境をみると介護保険制度が出来た2000年以降、特別養護老人ホーム、老人保健施設、有料老人ホーム、ケア付き住宅、グループホームなど高齢者の介護保険施設が著しく増加した。これらの介護保険施設の施設ベッドは150万床にも達し、精神科を含む入院医療の病床数とほぼ同数にまで増加した。こうした環境の変化の中で、医療と介護の連携においては、まずどれだけの入院医療や在宅医療を始めとした医療サービス資源が地域にあるのか?また高齢者の入所、通所、訪問などの介護サービスの資源量があるのかの分析作業が必要だ。このため慢性期における医療提供サービスを考えるときには、病院や診療所だけではなく、在宅医療や介護サービスの提供状況を同時に考えていく必要がある。つまり医療・介護のサービス量を都道府県別、地域別に見ていく必要がある。図表6は療養病床数(医療区分1相当)、介護保険施設定員数、訪問診療患者数の都道府県別のグラフである。これを見ると訪問診療患者数の都道府県格差は大きくばらつくが、療養病床、介護保険施設定員数を加味すると都道府県の格差のバラつきは縮小することが見て取れる(図表6)。
図表6

厚労省 地域医療構想及び地域医療計画等に関する検討会 2025年8月27日
また二次医療圏内での在宅診療のバラつきをSCR(標準化レセプト出現比:Standardized Claim Ratio)で見たところ、市町村間で大きなバラツキが見られた。なおSCRとは、医療機関で算定された診療行為の件数を、地域ごとの年齢構成の違いを調整して指数化した指標だ。この指標は、厚生労働省が公開するNDB(レセプト情報・特定健診等情報データベース)をもとに算出されていて、地域ごとの医療提供の水準を比較するために使われる。SCRが100なら全国平均、100を超えればその地域では診療行為が多く、100未満なら少いということだ(図表7)。
図表7

厚労省 地域医療構想及び地域医療計画等に関する検討会 2025年8月27日
(2)介護保険施設と医療機関との連携
介護保険施設において入所者等の病状が急変した場合等のために、介護保険施設が協力医療機関を確保しておくことが求められている。協力医療機関の医師又は看護師は、介護保険施設の利用者の病状相談への対応や往診、必要に応じて入院を行う機能を担う。このような協力医療機関と介護保険施設との医療・介護連携がこれからますます必要となっていく。
特に特養や老健、有料老人ホームから医療機関への救急搬送が2021年の45万人あった。これが2040年には67万人へと増える見通しだ。理由はこの間に85歳以上の超後期高齢者の人口が増えるからだ。2040年にはなんと超後期高齢者が1千万人に達する。
こうした高齢者施設からの医療機関の救急搬送については、以下が明らかになっている。一つは介護保険施設がその協力医療機関との間で緊急時の対応を含めた連携体制の構築し、情報共有することだ。これにより高齢者施設から医療機関への救急搬送件数を減らせることができる。また高齢者施設で誤嚥性肺炎や尿路感染、心不全や脱水等の適切な管理によって状態悪化を防止することで、医療機関への緊急搬送を減らせることも分かっている。
こうした緊急入院を避けることができると考えられる状態をACSCs(Ambulatory Care Sensitive Conditions)と呼ぶ。このACSCsを対象とした取り組みとして、高齢者施設から協力医療機関の外来受診の基準をあらかじめ定めておくことで、早期受診を促すことができる。たとえば済生会熊本病院では、日本心不全学会の定義に従い、BNP値が一定値以上の場合、高齢者施設から済生会熊本病院の外来に紹介することを奨励している。この結果、心不全患者の多くは外来治療で軽快し、入院を回避することができる。あるいは入院となっても短期の医療機関での治療で退院が可能となっている(図表8)。
図表8

厚労省 地域医療構想及び地域医療計画等に関する検討会 2025年8月27日
7 在宅医療の圏域
在宅医療の圏域の設定が必要だ。第8次医療計画の在宅医療の体制構築に係る指針において、在宅医療の圏域については、急変時の対応体制や医療と介護の連携体制の構築を計れるよう、市町村単位や保健所圏域等の単位で設置することとしている。在宅医療の圏域は二次医療圏では大きすぎる。しかし二次医療圏と設定しているところが23県もある。また医療計画と介護保険事業計画を一体的に作成し、計画の整合性を確保できるように、都道府県や市町村の医療・介護担当者等の協議の場を設置することとされているが、実際には行っていないところも多い。こうした観点から在宅医療の圏域設定や協議の場設定には課題も多い。
また在宅医療の圏域は在宅医療において積極的な役割を担う医療機関(在宅療養支援病院や支援診療所など)と在宅医療に必要な連携を担う拠点(郡市医師会等)の配置状況や、地域包括ケアシステムの観点も踏まえた上で、市町村単位や保健所圏域等の単位で設置することが望ましいとされる(図表9)。
図表9

厚労省 地域医療構想及び地域医療計画等に関する検討会 2025年8月27日
以上、新地域医療構想ガイドラインと圏域問題について振り返ってみた。構想区域と二次医療圏の関係と人口規模ごとの構想区域の在り方問題、すなわち大都市圏、都道府県の県庁所在地の圏域、人口の少ない地域の圏域などそれぞれの課題がある。また医療と介護の連携について課題、在宅医療における圏域問題についても振り返った。今後の新地域医療構想ガイドラインの取りまとめに注目したい。
参考文献
厚労省 地域医療構想及び地域医療計画等に関する検討会 2025年8月27日
