身体拘束が、医療現場では患者の治療上の必要性や安全のため、いまだにまかり通っている。人が人を縛るということ、自分が人によって縛られることがどんな事であるかを改めて考えてみてほしい。急性期医療、精神科医療の現場での身体拘束の現状と、身体拘束最小化の試みを見ていこう。
急性期医療の現場では、治療上の必要性から、患者安全の立場から、手にはミトンをしてベッド柵に抑制帯で縛り付けられ居る患者がいまだに多い。厚労省の調査によればいずれの病棟でも身体拘束は0~10%未満に留まるところが多いものの、一部には50%を超える病棟や病室もある(図表1)。
図表1

厚労省 中医協入院・外来医療分科会2023年7月6日
身体拘束は患者の尊厳を傷つけ、ADLを著しく低下させることは明らかだが、「治療上の必要性」を盾に、まかり通っている。しかし、2024年診療報酬改定では、国は「身体拘束の縮小・廃止を目指していく方向」が明確に示した。
2024年度診療報酬改定では、各種入院料を算定するにあたっての留意事項・基準である「入院料通則」に次のような見直しが行われた。すべての病棟について、身体拘束最小化チームを設け、身体拘束等の最小化に取り組むとともに、緊急やむを得ない場合以外の「身体拘束」を禁止する。これらに違反した場合、1日につき40点の入院点数の減算(減点)が行われる。しかしこの措置は来年2025年5月31日までの間に限り、1年間の経過措置・猶予措置を設けた。
身体拘束の定義は「衣類又は綿入り帯等を使用して、一時的に当該患者の身体を拘束し、その運動を抑制することをいう」(1988年4月8日厚生省告知第129号)。またその適応とは「患者本人又は他の患者等の生命及び身体を保護するため」、「緊急やむを得ない場合」等である。具体的には「切迫性」、「非代替性」「一時性」の3つの要件を満たしている場合にのみ身体拘束を限るとしている。「切迫性」とは、患者本人又は他の患者の生命及び身体が危険にさらされる可能性が著しく高いこと。たとえば気管(切開)チューブ・中心静脈カテーテル・動脈カテーテル等の処置を行われている場合などである。また「非代替性」とは、身体抑制その他の行動制限を行うこと以外に代替する看護(介護)方法がないとき。「一時性」とは、身体抑制その他の行動制限が一時的なものであることである。
2024年診療報酬改定では以上の現状を鑑みて、以下の「身体拘束の最小化の基準」が設けられた。
①当該保険医療機関において、患者又は他の患者等の生命又は身体を保護するため緊急やむを得ない場合を除き、身体的拘束を行ってはならないこと。
② ①の身体的拘束を行う場合には、その態様及び時間、その際の患者の心身の状況並びに緊急やむを得ない理由を記録しなければならないこと。
③身体的拘束は、抑制帯等、患者の身体又は衣服に触れる何らかの用具を使用して、一時的に当該患者の身体を拘束し、その運動を抑制する行動の制限をいうこと。
④当該保険医療機関において、身体的拘束最小化対策に係る専任の医師及び専任の看護職員から構成される身体的拘束最小化チームが設置されていること。なお、必要に応じて、薬剤師等、入院医療に携わる多職種が参加していることが望ましい。
■身体的拘束最小化チームでは、以下の業務を実施すること。
ア 身体的拘束の実施状況を把握し、管理者を含む職員に定期的に周知徹底すること。
イ 身体的拘束を最小化するための指針を作成し、職員に周知し活用すること。なお、アを踏まえ、定期的に当該指針の見直しを行うこと。また、当該指針には、鎮静を目的とした薬物の適正使用や③に想定する身体的拘束以外の患者の行動を制限しうる行為の最小化に係る内容を盛り込むことが望ましい。
ウ 入院患者に係る職員を対象として、身体的拘束の最小化に関する研修を定期的に行うこと。
■①から⑤までの規定にかかわらず、精神科病院(精神科病院以外の病院で精神病室が設けられているものを含む)における身体的拘束の取り扱いについては、精神保健及び精神障害者福祉に関する法律(1950年法律123号)の規定による。
以上のような基準を満たせない場合は大きなペナルテイが待っている。ペナルテイは前述のように入院基本料、特定入院料、短期滞在手術基本料について「1日40点の減算」が行われる。そしてやむを得ず身体拘束を行う場合には、その様態、時間、身体拘束時の患者心身の状況、緊急やむを得ない理由を記載しなければならない。また医療機関においては身体拘束最小化対策のための専任の医師及び専任の看護職員からなる「身体的拘束最小化チーム」を設置しなければならない。このチームには必要に応じて薬剤師など必要な多職種が加わることが望ましい。
チームは以下の業務を行う。身体的拘束の実施状況を把握し、管理者を含む職員に定期的に周知徹底する。身体的拘束を最小化す津ための指針を作成し、職員に周知する。定期的に指針の見直しを行う。指針には鎮静を目的とした薬物の適正使用や身体的拘束以外の患者の行動を制限する行為の最小化も盛り込む必要がある。そして身体的拘束の最小化に関する研修を定期的に行う。
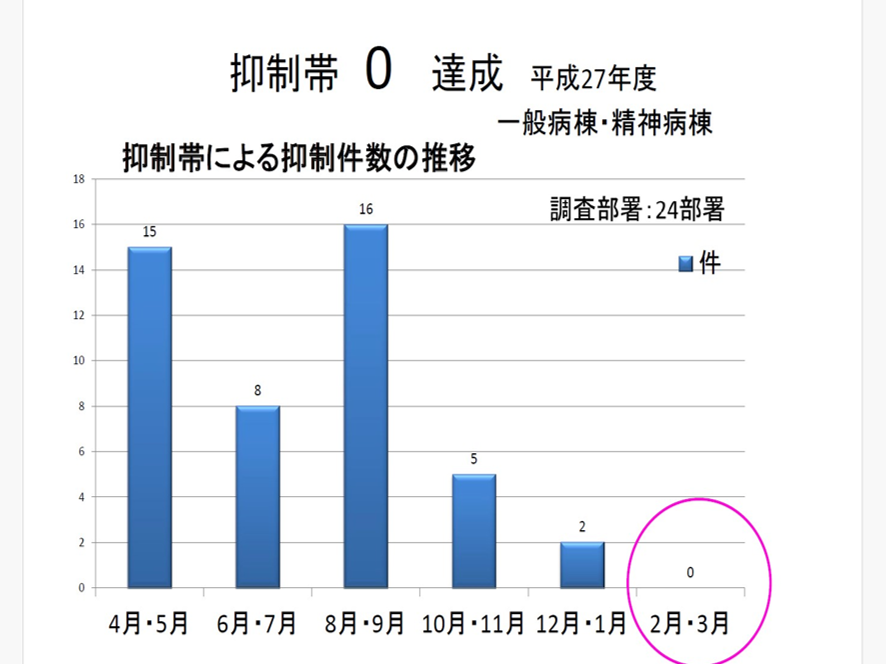
実際に身体拘束ゼロを目指して取り組みを進めている急性期病院もある。実際の事例を見ていこう。ここでは金沢大学附属病院の元副病院長で看護部長だった小藤幹恵氏の「高度急性期医療の場での抑制しない看護へのチャレンジ」から見ていこう。小藤氏らは2014年より「抑制・束縛・禁止を減少させ、(患者が)選べること、したいことを増加・支える実践をする」という看護部目標を立てた。2015年には「せん妄予防ケアの増加、抑制という手段を用いることの減少、痛みを緩和させるケア」を実践した。2016年には「尊厳ある方への看護、患者の頭の中にある認識を大切に、患者の歩みを知る」を実践した。これにより図表2のようにそれまで最大16件あった抑制を2015年にはゼロとした。さらにその後、ICUにおいても2015年から2017年の2年間に抑制帯やミントの使用が減少した。またこの2年間に院内での抑制用具保有部署数が23部署が8部署まで減少した。
図表2
小藤幹恵、高度急性医療の場での抑制しない看護へのチャレンジ
日本看護評価学会誌 2019年9巻1号 p. 9-16
以上、急性期病床における身体拘束について見てきた。しかし現場では以下の声もある。「身体拘束ゼロなんて現場の厳しさを分かっていない」、「病棟は医療処置の多い高齢者ばかりだ。認知症の高齢者も増えている。こんななか夜勤2人で身体拘束なしではやってられない」、「人出不足で悪いとは思っても身体拘束をせざるを得ない」。こうした声もある中、実際に急性期病院でも身体拘束ゼロを実現している病院がすでにある。今はまだその数は少ない。しかしそうした成功事例から学ぶことが必要だ。
次に精神科病棟における身体拘束の現状を見ていこう。精神科入院での大きな課題も身体拘束だ。精神科における身体拘束が繰り返されている。身体的拘束については、1998年4月の精神保健福祉法第37条第1項では以下のように規定している。「身体的拘束は制限の程度が強く、また二次的な身体的障害を生ぜしめる可能性もあるため、代替の方法が見いだされるまでの間のやむを得ない処置として行われる」。そして「身体的拘束を行った旨及びその理由、開始した日時、解除した日時を診療録に記録する」こととしている。この規定が定められたきっかけは、1998年5月の新潟県の国立療養所犀潟病院の精神科で身体的拘束を受けた患者が嘔吐し窒息死したことだ。この問題が国会でも取り上げら精神保健福祉法の規定に繋がった。
日本ではこの精神保健福祉法に基づき精神保健指定が身体拘束を認めた入院患者が増えている。なんと2019年末時点で1万875人で、15年前の2004年の2倍以上に増えている。そしてその身体拘束の期間も長い。2015年の全国11の精神科病院で身体拘束を受けていた245人を対象に行われた調査によれば、平均96.2日で、最も長い人は約3年にも及んでいた。そして1か月を超える人が104人と全体の4割にも達していた。この継続日数は諸外国と比較しても圧倒的に長い。
このように日本における身体拘束が多く、その期間も長いワケを見ていこう。その大きな理由の一つは、日本における精神科病床の多さと、1床当たりの職員数の少なさだ。
日本の精神科病院の病床数は約35万床、人口あたりの精神病床数は世界1位だ。図表3でみるように、人口当たりの精神病床数は1960年代には日本は欧米より圧倒的に少なかった。しかしその欧米の精神科病床は1960年代より急速にその数を絞り込み、患者の入院からの地域移行を図った。米国では1963年のケネデイ教書で精神科患者の積極的な地域福祉施策が示され精神病床が減少する。英国でも1960年代から精神科患者の地域移行化が始まりやはり減る。イタリアでは1978年になんと世界初の精神科病床廃絶法であるバザーリア法が公布されてやはり病床が減る。
こうした世界の精神病床の減少のトレンドとは真逆に日本は1960年代から精神科病床を急速に増やす。そのきっかけの一つが1964年のライシャワー事件だ。統合失調症の青年が米国のライシャワー駐日大使を刺して重傷を負わせた事件だ。それ以来、「精神病患者を野放しにするな」という世論に押されて精神病床が急増する。
図表3
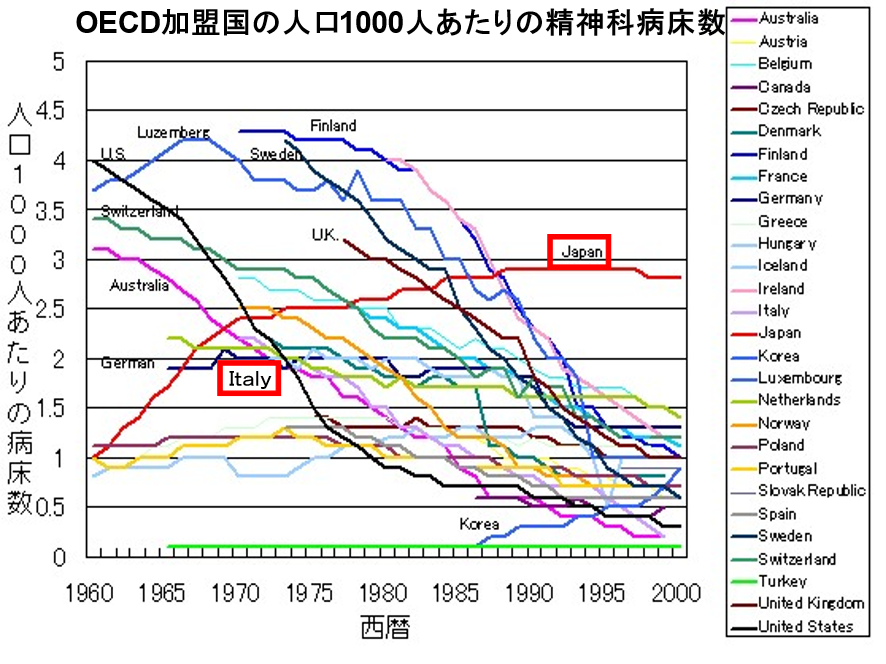
OECD Health Data 2001
これを後押ししたのが、1958年の厚生省次官通知の「精神科特例」である。この次官通知では精神科の病床に必要な医師数は一般病床の3分の1,看護師・准看護師は3分の2の手薄な配置でもよしとされた。さらに1960年には民間医療機関の長期低利融資が始まり、これによって民間の精神科病院が雨後の竹の子のように急増する。こうして日本は職員数が手薄な精神科病床が急増した。職員配置が少ない精神病床が増えたので、精神患者を長く留めおくという経営方針がまかり通った。このため日本では精神病床の平均在院日数は270日と諸外国の20日以下に比べて極端に長い在院日数となった。つまり精神科病床の手薄い人員、多すぎる病床数、極端に長い在院日数のひずみの中で起きているのが精神科身体拘束だといえる。
精神科における身体拘束の国際比較を見ていこう。杏林大学の長谷川利夫教授らは国際共同研究で、精神科で身体拘束の人口あたりの頻度の国際的に比較した。それによると身体拘束の頻度は、日本はオーストラリアの約599倍、米国の約266倍、ニュージーランドの2000倍以上にも上るという。
事例を見ていこう。2017年5月、ニュージーランド出身の27歳の英語補助教員のケリー・サベジさんが神奈川県の精神科病院で身体拘束をされて約1週間で心肺停止になり、転送先の病院で亡くなった。ケリーさんは亡くなる前に精神科病院で両手足首と腰をベッドに約240時間拘束された後、心肺停止状態になり、別の病院に緊急搬送されたが搬送先の病院で亡くなった。ケリーさんは高校生の時に躁うつ病を患い入院も経験したが、ニュージーランドの病院では身体拘束をされたことはなかったという。
今回の日本の病院における精神科の対応では、ケリーさんが看護師や医師に対し暴力的な行動に及んだり、入院についての反抗的な対応をしたりすることはなかった。しかしそれにも関わらず、10日間にわたり保護室の外から鍵をかけられ、ベッドに拘束された。死因は肺栓塞だ。この事件はニュージーランドのメデイアが「なぜ彼は死んだのか?」として、日本の精神医療に対する痛烈な批判を込めて報道した(図表4)
図表4

ニュージーランドヘラルド誌 2017年7月13日
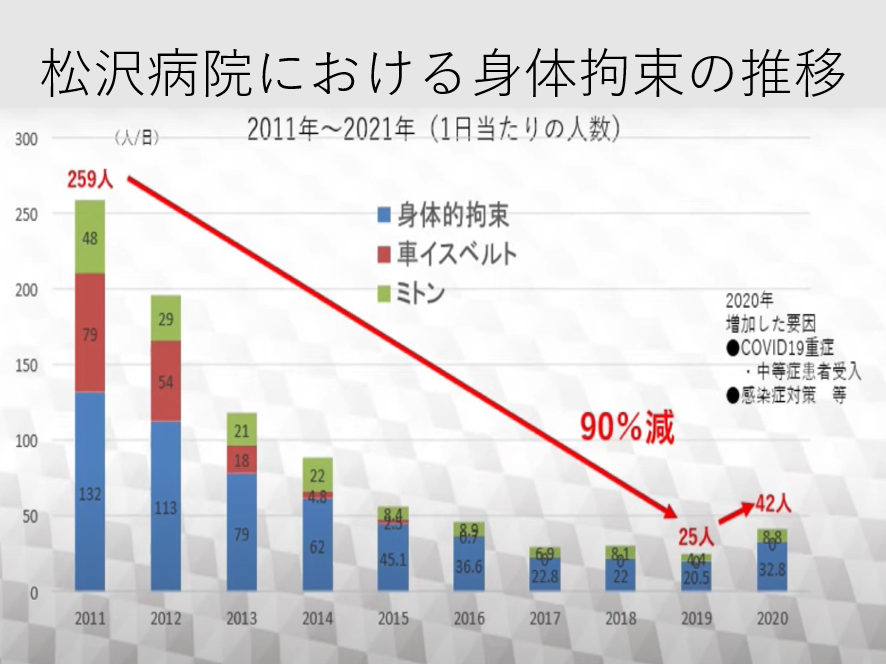
こうした中、精神病院における身体拘束を減らす試みも徐々にではあるが進んでいる。東京都立松沢病院の事例を見ていこう。松沢病院は1919年創立の歴史ある精神科病院である。現在は880床の精神病床を有している。松沢病院でも2011年には拘束具による身体拘束が1日あたり259人にも上っていた。それが2012年から開始した身体拘束最小化プログラムにより2019年には90%減の25人まで減少した(図表5)。どのような方法をとったのだろうか?そのポイントを見ていこう。
図表5
東京都松沢病院編 身体拘束最小化 医学書院 2020年11月
ポイント1はまず病院として身体拘束を最小化するというビジョンを職員に明確に伝えたことである。「人を縛るということがどういうことなのか?」を真剣に考えた。
ポイント2は身体拘束の現状を可視化した。各病棟ごとに行動制限の種類、時間、理由別に集計し院内周知した。さらに病院ホームページで隔離・身体拘束のデータを公表した。何が院内で起きているかを明確にすること、身体拘束を見える化することで何をすべきかが明らかになった。
ポイント3は医療安全と連携だ。事故と身体拘束との関係を明らかにした。身体拘束を止めると転倒が増えるというエビデンスはない。逆に身体拘束が転倒しやすい患者を作る。興奮患者の隔離・身体拘束は患者をかえって興奮ささせる。身体拘束が減った前後で重大な事故件数は変わらない。事故防止の手段に身体拘束を含めない。そして肺栓塞に対する対策を徹底した。
ポイント4 いざという時は管理者が責任を負う。スタッフが最善を尽くし、それでも事故が起きたら、その時は管理者が責任を負う覚悟を示す。管理者が覚悟を示すことでスタッフは安心して身体拘束最小化に取り組める。管理者の責務はスタッフを支えることだ。
ポイント5 身体拘束の弊害を知る。身体拘束をしないことによる弊害よりもすることによる弊害が多いことに目を向ける。身体拘束をすることでADL低下、廃用性症候群、誤嚥、精神症状の悪化、自尊心の低下など弊害の方が、転倒リスクやチューブ抜去の弊害を上回る。また高齢者を身体拘束することにより、縛られることによる弊害や問題行動が起き、それを抑制するために薬物量が増え、ケア量も増えて、さらに安全確保、治療遂行のためにさらに身体拘束が強化されるという悪循環が繰り返されることに気づくべきだ。
ポイント6 家族との協働。患者家族に拘束をしないことによるメリットとすることによるデメリットを理解してもらう。家族にスタッフの仕事を見てもらう。入院したら転倒させてはいけないという病院神話を家族、スタッフ共に打ち破る。人は歩けば転ぶこともある。
ポイント7 行動制限カンファレンスを行う。どのようにすれば身体拘束を最小化できるかという行動制限カンファレンスを隔離・身体拘束中の患者について毎日持つ。「身体拘束をせざるを得ない」から「どうすれば最小化できる」と言う視点に見方を変える。転倒させないではなく、転倒しても患者が安全な仕組みを作る。床のクッション材、突起物へのクッションカバーの設置など。低床ベッドとセンサーマット、点滴台を廃止して点滴の壁掛けなど。
ポイント8 まずは成功体験。身体拘束の最小化はまず一人の患者の成功体験から始めてすこしづつ成功体験の輪を広げていく。小さな成功体験をみんなで共有する。
ポイント9 身体拘束を最小化できない理由を探さない。最小化できない理由はいくらでもある。「うちの患者は重症だから」、「医師・看護師が足りないから」、「週末、主治医が居ないから」、「家族が転倒させないでと言う」、「物品が足りない」、「私の勤務の時は転倒しないでほしい」
ポイント10 心のカベを打ち破る。自分たちが感じている不安、恐怖、危険、偏見を自覚しよう。身体拘束によって守られている自分の心の中にあるカベを打ち破ろう。
さて都立松沢病院のような試みもあるが、日本の精神医療ではあいかわらず長期入院と身体拘束という精神科医療の古き昭和の旧弊を引きずっている。どこで道を間違えたのだろうか?その分岐点の一つが1968年のクラーク勧告のときである。WHOは、英国ケンブリッジの精神医療改革で実績を上げたDHクラーク氏を日本に派遣した。当時の日本は、図表3で見るように精神病床は人口千人対1.85床であり、精神病床は増え始めたころのことだ。こんななかクラーク氏は3か月間にわたって日本の精神医療を調査し、脱施設化と患者の地域移行に関して洞察にとんだ勧告をした。しかし、その後の経過は、勧告とは全く反対の方向、すなわち精神科病床の増加の方向に進んだ。WHOのクラーク勧告は全く無視されたのである。なんと当時の厚生省の課長がクラーク勧告に関する記者会見で、「斜陽のイギリスから学ぶものは何もない」と言う始末だ。このクラーク勧告に沿って、日本が大きく精神医療の地域化への舵を切っていれば、今日のような日本の精神科病床が世界一、身体拘束も世界一という奇異な状況にはならなかったと悔やまれる。
さて最後に日本精神科病院協会の山崎学会長の言葉をご紹介しよう。これは2023年7月に東京新聞のインタビューに答えたときの発言だ。山崎学会長は言う。「身体拘束、なぜ心が痛むの?」「(精神科患者を)地域で見守る?あんた、できるの」。おどろくほど明快に日本の精神科医療の現状を現わした言葉だ。
かくして日本では精神科患者の地域移行と身体拘束からの解放は道遠しだ。しかし松沢病院の例で見たように、現場の力で身体拘束を減らすことはできる。まずは精神科医療の現場のスタッフから声を上げてほしいものだ。
参考文献
厚労省 中医協入院・外来医療分科会2023年7月6日
小藤幹恵、高度急性医療の場での抑制しない看護へのチャレンジ 日本看護評価学会誌 2019年9巻1号 p. 9-16
東京都松沢病院編 身体拘束最小化 医学書院 2020年11月
