
図表1 厚労省 入院・外来医療等の調査・評価分科会 2025年9月18
2026年診療報酬改定へ向けて、中医協の下部組織の「入院・外来医療等の調査・評価分科会」(入院外来分科会)の取りまとめが出された。今回は、この入院外来分科会の議論から急性期入院医療とDPC/PDPSについて見ていこう。
1 急性期入院医療
新たな地域医療構想では急性期医療の機能について急性期拠点機能と高齢者救急・地域急性期機能と二つの機能に分かれている。これは入院病床機能の高度急性期病床と急性期病床の区分にも見られることだ。つまり急性期入院医療には急性期拠点機能とその他の一般的な急性期入院医療の二つに分けて考えることが必要だ。
(1)救急搬送件数
急性期機能に着目した指標には①救急搬送、②全身麻酔手術、③DPCのカバー率に代表されるような総合性の指標が挙げられる(図表1)。ここでは救急搬送件数について、現状を振り返ってみよう。
急性期病床には、看護配置に応じて以下の入院料が定められている。看護配置で7対1の急性期一般入院料1と10対1の急性期一般入院料2~6の病床だ。一般にはこれらの急性期一般入院料の算定病床が急性期病床とみなされている。
しかし救急搬送の受け入れ状況をみると、急性期一般入院料1でも救急搬送件数は様々である。年間救急搬送が2000件以上の病院が全体の6割を占めている一方、500件以下の病院も一定数ある。一方、急性期一般入院料2~6の病院の救急搬送件数も様々だ。年間500件以下の病院が6割を占めるが、中には2000件以上の病院も6%ほどある。
また急性期一般入院料1の病院では、救急搬送件数が増えると、病床数、病床当たりの医師数、全身麻酔手術件数、夜間・時間外の救急患者が増加する傾向が見られる。そして急性期一般入院料1の病院では救急患者の受け入れ件数が多いほど、患者1日当たりの包括範囲の出来高点数が高くなる傾向にある。すなわち高コスト体質の病院になる。これはDPC標準病院においても同様で、救急搬送受け入れ件数が多い病院ほど、包括範囲の出来高点数が高い傾向にあった。
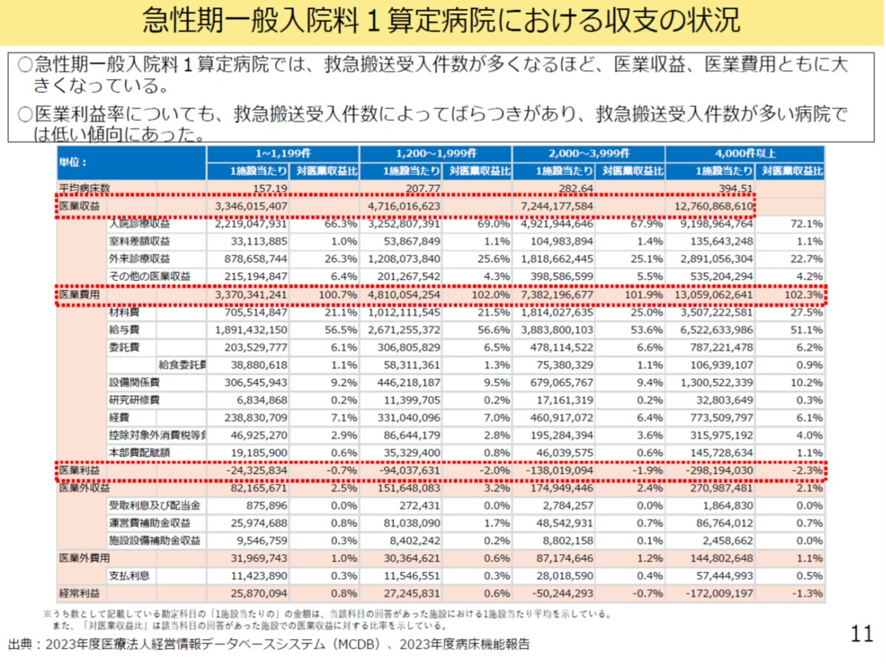
こうした傾向は2023年度の医療法人経営情報データベース(MCDB)でもうかがえる。このデータベースによれば救急搬送に積極的に対応すればするほど、赤字が増える。年間救急搬送件数が2000件~4000件未満の病院では医業利益率がマイナス1.9%、4000件以上の病院ではマイナス2.3%となっている(図表2)。
図表2
厚労省 入院・外来医療等の調査・評価分科会 2025年9月18日
異なる点は、手術実績要件のうち心臓血管外科手術については、総合入院体制加算と急性期充実体制加算では対象手術が異なる。また総合入院体制加算の対象手術は40件未満が多いが、急性期充実体制加算の対象手術は40件以上が多い。
また総合入院体制加算や急性期充実体制加算を届け出ている病院で手術実績のクリア度合いを見ると、総合入院体制加算1を算定している病院で要件クリアをしている病院が多く、次いで急性期受持津体制加算1を算定している病院が多い。一方、総合入院体制加算3を届け出ている病院のクリア率が低かった。一方、いずれの加算においても手術等の実績要件を満たす数が多い病院ほど、許可病床数、常勤医師数、救急搬送件数、全身麻酔手術件数が多い傾向にあった。
また2020年1月以降、総合入院体制加算、急性期充実体制加算を取得病院が増えたこともあり、精神科病床の届け出数は増加傾向にある。一方、急性期充実体制加算取得病院では精神病床届け出件数が必要ないこともあり、減少傾向にある。
以上のように総合入院体制加算と急性期充実体制加算には高度急性期入院医療を行う点では共通性もあるが、手術の実施状況、精神科を含むことなどの診療科の総合性の点で違いはある。
入院外来分科会では上記の状況より、両加算を統合して拠点的な急性期機能をもつ病院として診療報酬上再編を行ってはという意見も出ている。また人口が少ない医療圏においては、より要件を緩和した急性期拠点機能の病院を配置することにしてはどうかとの意見もあった。なお両加算の算定の現状を図表4に示す。
図表4

厚労省 中医協総会 2025年7月23日
2 DPC/PDPS
疾病群別包括支払い方式(DPC/PDPS)は2003年にスタートした、急性期入院医療を対象とした疾病群分類に基づく1日あたりの包括支払い方式だ。包括部分と出来高部分の2階建てになっている。2024年6月時点で、1786病院、48万床で急性期一般入院料を算定する病床の85%を占めている。
疾患分類別の包括による定額方式は、さらに在院日数が長さに応じて3段階の階段方式で逓減するようにできている。3段階は疾病分類ごとの在院日数の25%タイルの日数である入院期間Ⅰ、平均の在院日数である入院期間Ⅱ、平均の在院日数+2SDの入院期間Ⅲに分けられる。さらにこれに医療機関ごとに設定される医療機関別係数を乗じて点数が設定される。この医療機関別係数の一つに機能評価係数Ⅱがある。機能評価係数Ⅱの中に「複雑性指数」と言う指数がある。今回、この「複雑性指数」、「入院期間Ⅱ」、「DPC病棟への再転棟ルール」の見直しが検討された。
(1)複雑性指数
複雑性指数は一言で言えば「難しい疾病の患者を数多く受け入れている病院であること」を評価する指数である。この指数の計算は1人当たりの包括範囲の出来高点数が多いほど、難しい傷病であると判定するようになっている。
すると誤嚥性肺炎を多く受け入れていて、DPC症例が少ない医療機関では、複雑性指標が高く出る傾向がでてくる。理由は、DPC症例が少ない医療機関では、誤嚥性肺炎のように在院日数が長く、1日あたりの出来高点数が高い疾患が多い傾向がある。すると、1入院あたりの医療資源投入量が高く見えてしまい、複雑性係数が上がる。
またDPC病床割合が低いと補正が効きにくくなる。DPC算定病床が少ない医療機関では、症例のばらつきが少なく、特定の疾患に偏った構成になる。その結果、平均値との乖離が大きくなり、複雑性係数が過剰に高く出てしまう。
こうしたことから、今後は1入院あたりの出来高評価をあたらためて、「入院初期の医療資源投入量」や「入院日数の25%tileまでの出来高点数」に着目した新しい評価方法が検討されている。
(2)入院期間Ⅱ
入院期間Ⅱは疾病分類別の平均在院日数で、入院期間Ⅱまで在院した場合に平均的な1入院当たりの医療資源投入量を回収できるように設定されている。このためクリティカルパスを院内で作成するときの疾病分類別の入院期間を入院期間Ⅱまでに設定することが多い。ところが、DPCワーキングで分析を行ったところ、一部に非常に入院期間の長い症例があり、これが平均在院日数を伸ばしていることが判った。また疾病分類別の在院日数の中央値をみると、多くの疾病分類において中央値より平均在院日数のほうが長い入院日数であることが判る。つまり多くの疾病分類では在院日数は正規分布せず、短い方に偏っている。このためクリティカルパスの入院日数も中央値を用いたほうが合理的と言える。
(3)DPC病棟の再転棟ルール
同一傷病名の再転棟とはDPC制度では、入院早期で高い点数が設定され、入院期間とともに階段状の点数が逓減していく。この仕組みを悪用して、点数の高い入院後間もない時期に退棟し、その後、間もなくDPC病棟に再入院することで、高い点数を維持すると言う例があった。これを防ぐために7日以内に再びDPC病棟に再入院した場合は、前回入院からの一連の入院として見なすと言うルールを設けた。いわゆる再入院・再転棟ルールだ。この7日ルールを作ったら再転棟のピークが8日目にずれた(図表5)。まるでモグラたたきのようだ。このため7日を超える再転棟も一連の入院として扱うべきと言う意見もでている。
図表5

厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
以上、入院外来分科会で議論された、急性期入院医療とDPC/PDPSについて振り返った。今後これらは中医協総会でさらなる議論が進む。中医協総会に注目しよう。
参考文献
厚労省 中医協総会 2025年7月23日
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
厚労省 入院・外来医療等の調査・評価分科会 2025年9月18日
