
図表1 入院・外来医療等の調査・評価分科会 2025年9月11日
来年2026年の診療報酬改定へ向けて、中医協では個別課題の議論が加速している。今回は2025年11月5日の中医協総会から地域包括医療病棟・地域包括ケア病棟の現状と、介護保険施設との連携課題について見ていこう。
1 包括期機能の入院医療
(1)包括期機能
2027年からスタートする新たな地域医療構想では、現行の地域医療構想からいくつかの変更点がある。その一つがこれまで4つの病床機能分類、高度急性期機能、急性期機能、回復期機能、慢性期機能のうち、回復期機能を「包括期機能」と名称を改めることとしたことだ。また、こうした病床機能分類に加えて、新たな地域医療構想では、地域における医療機関機能について、以下の4つ医療機関機能を設けた。「高齢者救急・地域急性期機能」、「在宅医療等連携機能」、「急性期拠点機能」、「専門等機能」。
以上のなかから包括期機能の入院医療、とくに「高齢者救急・地域急性期機能」に該当する入院医療を取り上げよう。この入院医療には、現状の地域包括医療病棟、地域包括ケア病棟等が該当する。これらの病棟では、高齢者救急を受け入れ、入院早期からリハビリ・退院調整を行い、早期に在宅復帰を促すことが主な目的だ。
地域包括医療病棟、地域包括ケア病棟の施設要件を比較すると図表1のようだ。地域包括ケア病棟は病床数により200床未満の地域包括ケア病棟1・3と400床未満の地域包括ケア病棟2・4に分けられる。地域包括医療病棟の看護師割合は10対1に対して、地域包括ケア病棟は13対1である。そのほかこれらの病棟はリハビリ職員の配置、重症度、医療・看護必要度、自宅等からの入院、自宅等への退院、平均在院日数などの基準が設定されている。図表1ではそれらの病棟の施設基準を比較している。
(2)地域包括医療病棟
地域包括医療病棟は2024年診療報酬改定で、高齢者の軽症・中等症の救急患者を適切に受け入れ、リハビリや栄養管理、在宅復帰支援などを包括的に提供することを目的に創設された。
2025年3月の時点では、地域包括医療病棟の病床数は7万8千病床で、主に急性期一般入院料Ⅰ(旧7対1)や入院料4~6の病床からの移行や、地域包括ケア病棟から移行した病床が多かった。またその病床ケアミクスの状況をみると、同一医療機関内に急性期一般入院料1~6病床のいずれかを有する医療機関が3分の2,地域包括ケア病棟を有する医療機関が半数以上であった。
またケアミクス状況を地域別にみると、大都市型の医療圏では急性期機能を有する医療機関が多く、過疎地域型では回復期、慢性期を有する医療機関が多かった。
(3)地域包括ケア病棟
次に地域包括ケア病棟の経緯を見ていこう。地域包括ケア病棟は2004年に創設された亜急性期入院医療管理料に起源をもつ。この亜急性期入院医療管理料のコンセプトは「急性期治療を経過した患者、在宅・介護施設等からの患者であって症状の急性増悪した患者等に対して、在宅復帰支援機能を有し、効率的かつ密度の高い利用を提供する」とされた。創設された当時は主に整形外科術後の患者を受け入れる病棟として機能していた。
この亜急性期入院料管理料が2014年に地域包括ケア病棟入院料となる。コンセプトは①急性期治療を経過した患者の受け入れ(ポストアキュート機能)、②在宅で療養を行っている患者等の受け入れ(サブアキュート機能)、③在宅復帰支援の3つとなった。当初、入院医療の区分は入院料1,2の2区分だったが、現在では入院料1~4の4区分となっている。2025年11月時点で、地域包括ケア病棟は全国で2千600病院、およそ10万床がある。
なお急性期一般入院料4~6と比較して、地域包括医療病棟・地域包括ケア病棟では、70歳以上の高齢者、要支援・要介護に該当する患者、認知症高齢者の割合が多い。ただ地域包括医療病棟と地域包括ケア病棟の間ではその差異はない。
また各病棟における入院患者数の多い診断群分類は以下である。内科系疾患としては誤嚥性肺炎、肺炎、尿路感染、心不全、脱水など。整形外科疾患としては股関節骨折、胸腰椎圧迫骨折が多く見られた。なお地域包括ケア病棟では白内障手術や大腸ポリペクトミーなどの短期滞在手術を行う入院例が多かった。
2 地域包括医療病棟
地域包括医療病棟の施設基準を図表2に示す。この施設基準をクリアするのもなかなか大変だ。主な施設基準は、以下だ。看護職員が10対1以上、常勤のPT,OT,STの配置、ADLが入院時と比較して定価した患者割合が5%未満、重症度、医療・看護必要度が16%以上、入院患者のうち入院初日に看護必要度のB項目3点以上に該当する患者割合は50%以上、平均在院日数21日以内、在宅等に転院するのの割合が8割以上など(図表2)。
図表2

中医協総会 2025年11月5日
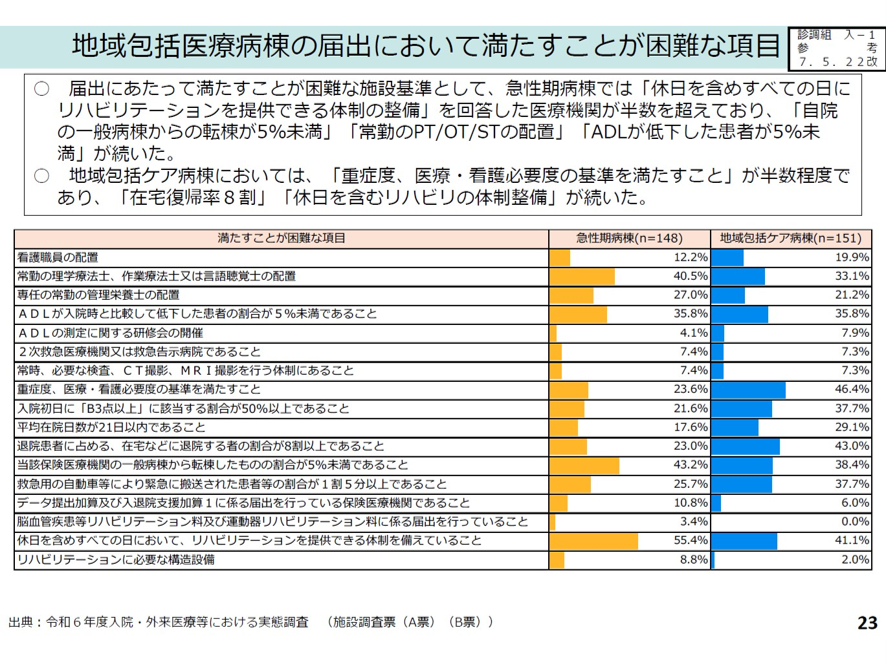
このなかでもクリアが難しい項目を急性期病棟に聞いたところ、「休日を含めすべての日にリハビリテーションを提供できる体制の整備」が55.4%と最も多かった。次いで「当該保険医療機関の一般病棟から転棟した者の割合が5%未満」が43.2%、「常勤のPT,OT,STの配置」が40.5%であった。
地域包括ケア病棟に地域包括医療病棟の届け出に当たり基準を満たすことが困難な項目を聞いたところ、「重症度、医療・看護必要度の基準を満たすこと」、「在宅復帰率8割以上、転棟患者5%未満」、「休日を含めて、リハビリテーションを提供できる体制」の順で回答しており、急性期病棟とは異なる傾向が見られた(図表3)。
図表3
中医協総会 2025年11月5日
実際に地域包括医療病棟と急性期一般入院料2~6の病棟を比較してみると、明らかにリハビリテーションは地域包括医療病棟ではより入棟の早期から多くの症例に実施されていて、休日のリハビリ提供量も多く、その趣旨に沿った運営がなされていることが分かる。
また両者でADLの低下状況をみると、地域包括医療病棟では基準の5%未満のADLの低下を満たす病棟は全体の6割であった。ADLが低下する要因は85歳以上の高齢者、入棟時にすでに要支援・要介護状態の患者であることだ。地域包括医療病棟では、もともとこうした患者を受け入れが多いこともあり、こうした厳しい条件の中でADL低下を5%未満になんとか抑えている。
この「ADL低下割合患者が5%未満」と言う要件については、中医協委員からは以下のコメントが出た。「5%未満」の要件は厳しい、この基準に無理があると言う意見が多い。この5%基準は、たとえば40床の病棟では、1人でもADLが低下すれば基準をクリアできなくなることになる。もともと高齢患者の多い地域包括医療病棟では基準の見直しが必要ではないか?
また地域包括医療病棟では診療報酬は包括部分と出来高部分とに分かれる。包括部分には入院基本料と点数の低い処置、医薬品も含まれる。そして出来高部分には手術、麻酔、高額の処置、高額の医薬品などが含まれている。そして地域包括医療病棟では、誤嚥性肺炎、尿路感染、心不全などの救急疾患を受け入れることが期待されている。こうした疾患は内科系疾患で、手術などを要する外科系疾患とことなり、出来高部分の点数は低く、包括内に含まれている処置、医薬品などの出来高実績点数が多い傾向がある。つまりこうした疾患を地域包括医療病棟で受け入れれば受け入れるほど、コスト高になるにもかかわらず、全体の点数は低くなる傾向にある。
これらの疾患は手術のない救急疾患というカテゴリーに該当する。とくに85歳以上の高齢者層では、手術の無い救急疾患の9割がこれらの疾患である。そして包括内出来高実績点数をみると、手術の無い緊急入院の患者が最も高くなっている。つまりこうした疾患を主に受け入れる地域包括医療病棟は極めて高コストの医療を低い点数で行っていると言えるのである(図表4)。
図表4

中医協総会 2025年11月5日
このように手術のない緊急入院の場合、包括部分の出来高実績点数が高いことに対しては、中医協の診療側委員からは、「初期加算で点数を手当てすべき、また投下コストに応じた点数評価が必要」との意見もあった。緊急入院に対するコスト対応をどのように行うかが今後の論点のひとつとなるだろう。
3 地域包括ケア病棟
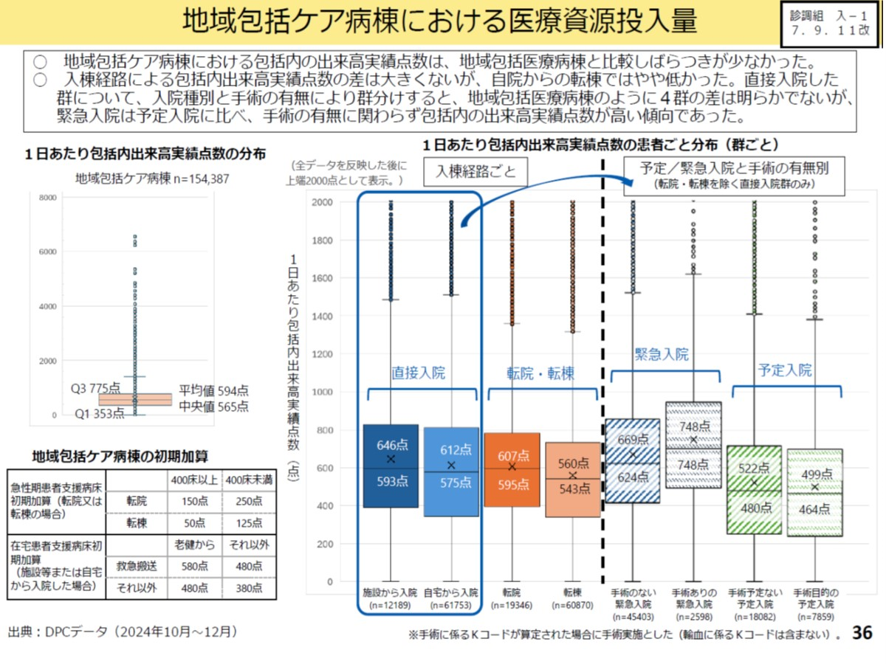
地域包括ケア病棟の場合、上述の地域包括ケア病棟への緊急入院はケアミクスの状況によって異なる。急性期病床とのケアミックスの地域包括ケア病棟では、緊急入院は一旦は急性期病床で受け入れ、その後地域包括ケア病棟に転棟する場合が多く、直接の緊急入院は少ない。一方、急性期病床とのケアミクスでも地域包括ケア病棟への直接入院の多い施設もある。
こうした入棟経路ごと予定/緊急入院と手術の有無別にみると、地域包括ケア病棟では、緊急入院は予定入院に比べて手術の有無にかかわらず包括内の出来高実績点数が高い傾向にあった。このため緊急入院を積極的に受け入れることを推進するため、予定入院との評価の間にメリハリをつけるべきという中医協委員の意見もあった(図表5)。
図表5
中医協総会 2025年11月5日
また地域包括ケア病棟の栄養管理については、地域包括ケア病棟では、管理栄養士の配置や、栄養管理に関して算定できる加算はついてない。なお回復期リハビリ病棟では管理栄養士の配置が基準化されている。このため地域包括ケア病棟では現状、管理栄養士が病棟で業務を行う時間は他の病棟に比べて少なく、低栄養リスクを検出する割合も少ない。このことから地域包括ケア病棟でも管理栄養士の配置が要件とすべきとする中医協委員の意見もあった。
4 介護保険施設との連携
増加する高齢者救急の受け入れ態勢を確保するため、2024年改定では、在宅療養支援病院・診療所、在宅療養後方支援病院及び地域包括ケア病棟を有する病院は、求めに応じて介護保険施設への協力医療機関であることが望ましいとされた。現状では地域包括医療病棟や地域包括ケア病棟を有する医療機関では、より多くの協力対象施設を有しており、常時の相談、常時の診療、常時の後方支援体制が行われている。
こうした協力医療機関による介護保険施設への連携や後方支援を評価する報酬には以下がある。「在宅患者緊急入院診療加算」は、在宅療養を行っている患者が病状急変で入院が必要となった場合の加算で、受け入れ医療機関で、入院初日に算定できる加算だ。また「協力対象施設入所者入院加算」は、老健、特養において療養を行っている患者の病状急変について入院が必要になった場合に、受け入れる協力医療機関で入院初日に算定できる。協力対象施設入所者入院ではカンファレンスの3回以上の回数要件がある。中医協総会ではこのカンファレンス要件が加算取得のハードルになっていることが指摘されている。
「在宅患者支援病床初期加算」では、老健又は自宅で療養を受けている患者が軽微な発熱や下痢等の症状を来し入院医療を要する状態になった際に、受け入れた地域包括ケア病棟で入院初日から14日を限度で加算される。
一方で、協力医療機関の医師が協力先の介護保険施設に往診し、その後入院させた場合の評価である「協力対象施設入所者入院加算」の届け出は少なかった。その届け出が出来ない理由として、両者の間で実施が要件となっているICTの整備や頻回のカンファレンス実施が困難と言う意見があった。図表6に以上の連携や後方支援を評価する診療報酬上の加算を概観した。
図表6

中医協総会 2025年11月5日
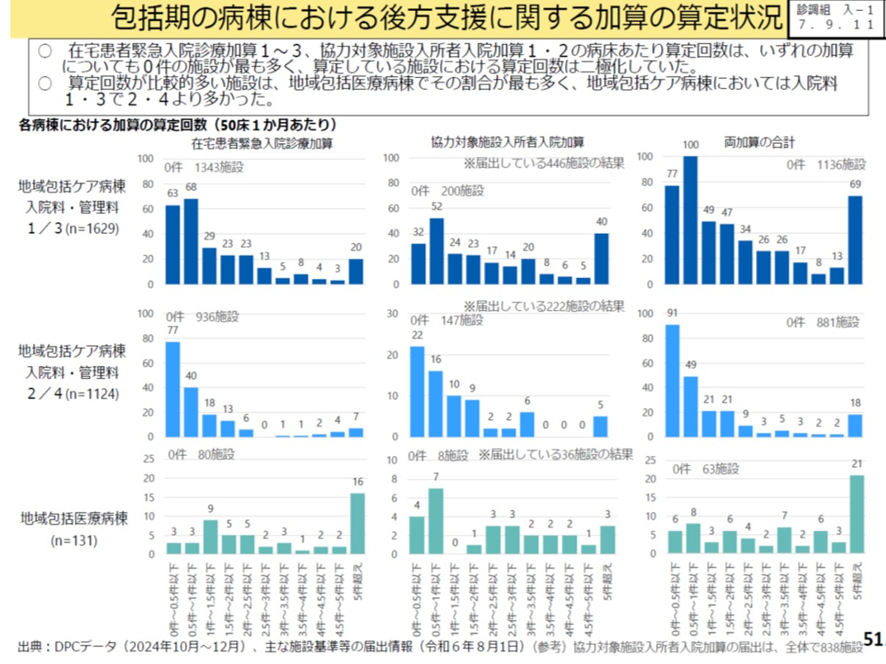
これらの加算の算定状況の現状を見ると、在宅患者緊急入院診療加算、協力対象施設入所者入院加算の病床当たりの算定回数は、いずれの加算についても0件の施設が最も多く、算定している施設における算定回数は二極化していた。また算定回数が比較的多い施設は地域包括医療病棟でその割合が最も高く、地域包括ケア病棟では入院料1・3で、入院料2・4よりも多かった(図表7)。
図表7
中医協総会 2025年11月5日
また急性期一般病棟(入院料2~6)に併設されている地域包括医療病棟の疾患ごとの入棟状況を見ると、股関節骨折や前腕の骨折については地域包括医療病棟の方が、全患者に占める割合が多いものの、診断群分類ごとにいずれの病棟に入るかについては医療機関ごとのばらつきが大きく、一定の傾向はみられなかった。
このことから中医協総会では、支払い側委員から、「地域包括医療病棟と10対1病棟(入院料2~6)とのケアミックスを認める必要性は低い」と言う意見もでている。一方、診療側からは、今回の改定で上記のケアミクスを認めるか認めないかの議論するには時期尚早としている。
以上、2026年の診療報酬改定へ向けて、地域包括医療病棟・地域包括ケア病棟の現状と、介護保険施設との連携課題について見てきた。地域包括医療病棟の基準緩和、地域包括ケア病棟における緊急入院課題、ケアミクス課題、そして介護保険施設との連携課題について、ひきつづき中医協の議論を注視していこう。
参考文献
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
厚労省 中医協総会 2025年11月5日
