
図表1 中医協総会 2025年11月5日
2027年からスタートする新たな地域医療構想では、現行の地域医療構想からいくつかの変更点がある。その一つがこれまでの地域医療構想の4つの病床機能分類、高度急性期機能、急性期機能、回復期機能、慢性期機能のうち、回復期機能を「包括期機能」と名称を改めることとしたことだ。これまで回復期機能とは回復期リハビリテーション機能を主にさしていた。しかしその後、地域包括ケア病棟、地域包括医療病棟等が加わったので、これらの病棟を含めた機能に拡張する必要がでてきた。
このため包括期機能を「高齢者等の急性期患者について、治療と入院早期からのリハビリテーション等を行い、早期の在宅復帰を目的とした治し支える医療を提供する機能と、従来の回復期機能を包含した機能とする」とした。
本稿では2026年改定と包括期入院医療である地域包括医療病棟、地域包括ケア病棟、回復期リハビリテーション病棟(回復期リハ病棟)について改定のポイントを見ていくことにする。
1 地域包括医療病棟
(1)地域包括医療病棟の施設基準
地域包括医療病棟は2024年診療報酬改定で、高齢者の軽症・中等症の救急患者を適切に受け入れ、リハビリや栄養管理、在宅復帰支援などを包括的に提供することを目的に創設された。
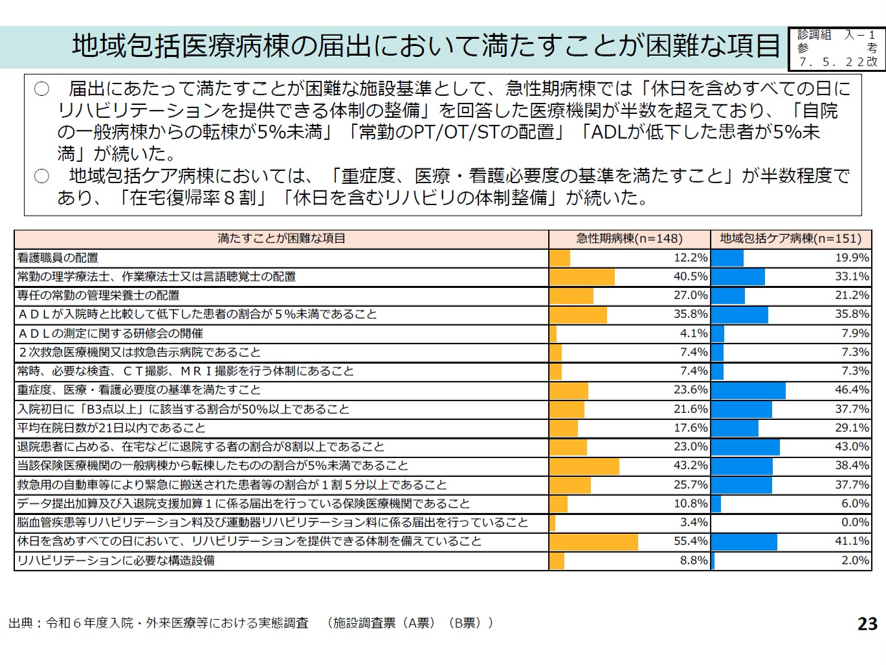
この地域包括医療病棟の施設基準を図表1に示す。この施設基準をクリアするのがなかなか大変だ。主な施設基準は、以下だ。看護職員が10対1以上、常勤のPT,OT,STの配置、ADLが入院時と比較して低下した患者割合が5%未満、重症度、医療・看護必要度が16%以上、入院患者のうち入院初日に看護必要度のB項目3点以上に該当する患者割合は50%以上、平均在院日数21日以内、在宅等に転院するものの割合が8割以上など(図表1)。
このなかでもクリアが難しい項目を中医協調査で急性期病棟に聞いたところ、「休日を含めすべての日にリハビリテーションを提供できる体制の整備」が55.4%と最も多かった。次いで「当該保険医療機関の一般病棟から転棟した者の割合が5%未満」が43.2%、「常勤のPT,OT,STの配置」が40.5%であった。
地域包括ケア病棟に対して基準を満たすことが困難な項目を聞いたところ、「重症度、医療・看護必要度の基準を満たすこと」、「在宅復帰率8割以上、転棟患者5%未満」、「休日を含めて、リハビリテーションを提供できる体制」の順で回答しており、急性期病棟とは異なる傾向が見られた(図表2)。
図表2
中医協総会 2025年11月5日
(2)地域包括医療病棟の改定のポイント
ここからは、地域包括医療病棟の2026年診療報酬改定のポイントを見ていこう。ポイントは以下の5つだ。①地域包括医療病棟と急性期のケアミクスの評価、②緊急入院、予定入院、手術ありなしの評価、③平均在院日数の見直し、④ADL低下割合、⑤重症度、医療・看護必要度。これらを順次見ていこう。
①地域包括医療病棟と急性期のケアミクス評価
2025年3月の時点では、地域包括医療病棟の病床数は7万8千病床で、主に急性期一般入院料1(旧7対1)や入院料4~6の病床からの移行と、地域包括ケア病棟から移行した病床が多かった。またその病床ケアミクスの状況をみると、同一医療機関内に急性期一般入院料1~6病床のいずれかを有する医療機関が3分の2,地域包括ケア病棟を有する医療機関が半数以上であった。
またケアミクス状況を地域別にみると、大都市型の医療圏では急性期機能を有する医療機関が多く、過疎地域型では回復期、慢性期を有する医療機関が多かった。
この地域包括医療病棟のケアミクスの違いがどのような影響を与えているのだろう。救急搬送の受け入れ件数や在宅との連携をみると、いずれも急性期一般入院料1~6を有する病院群で高かった。これは一見すると地域包括医療病棟と急性期病床のケアミクス病院がパフォーマンスが高いともいえる。
ただ地域包括医療病棟の設置の要件が「当該保険医療機関の一般病棟から転棟した者の割合が5%未満」、「救急搬送された患者が1割5分以上」であるように、急性期とのケアミクスには否定的のようにも見える。また地域医療構想上からも急性期から「包括期」への病床転換を促すために、今回の改定ではこの急性期とのケアミクス否定型の理念が強調されている。具体的には急性期病床の併設なしの入院料1と併設ありの入院料2に分けられ、併設なしの入院料1の点数を併設ありの入院料2よりも高く評価した。
②緊急入院、予定入院、手術ありなしの評価
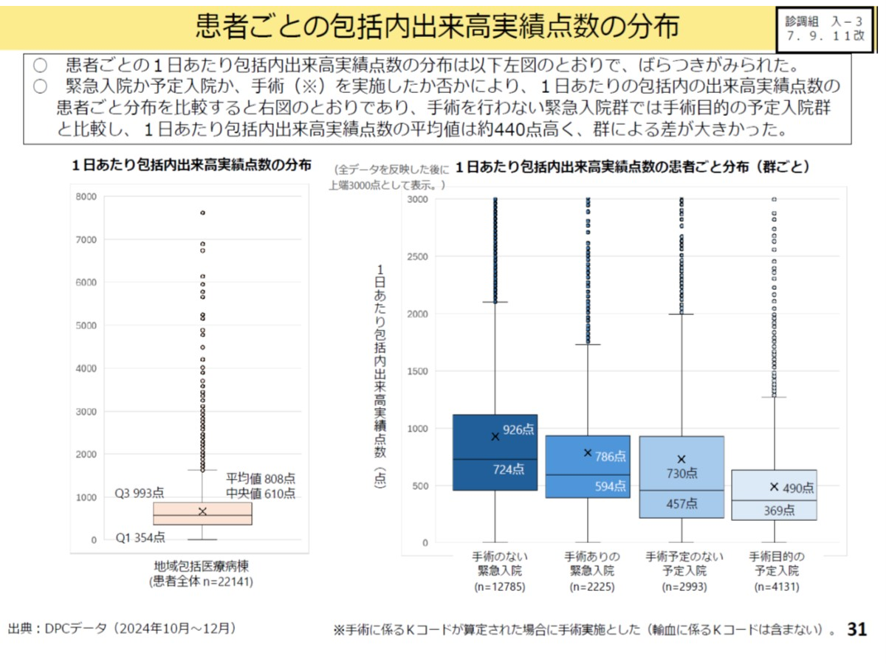
次に上記の入院料1,2の中で、さらに緊急入院、予定入院、手術ありなしなどの入院形態ごとに区別することになった。これはそれぞれの入院形態で包括内の出来高点数にばらつきがみられたからだ。出来高点数で並べると、最も高いのは手術のない緊急入院で、最も低いのが、手術目的の予定入院である(図表3)。
このため地域包括医療病棟入院料1と2の中に入院料1(緊急入院+手術なし)、入院料2(1,2以外)、入院料3(予定+手術あり)の3段階の入院料を設けた。点数では入院料1が最も高く、入院料3が最も低い。
こうして地域包括医療病棟入院料1,2にそれぞれ3つの入院料が設けられたため、6段階の入院料に細分化された。これまで1段階しかなかった地域包括医療病棟入院料が一挙に6段階になったので、選択肢が大幅に増えたことになる。
図表3
中医協総会 2025年11月5日
③平均在院日数の見直し
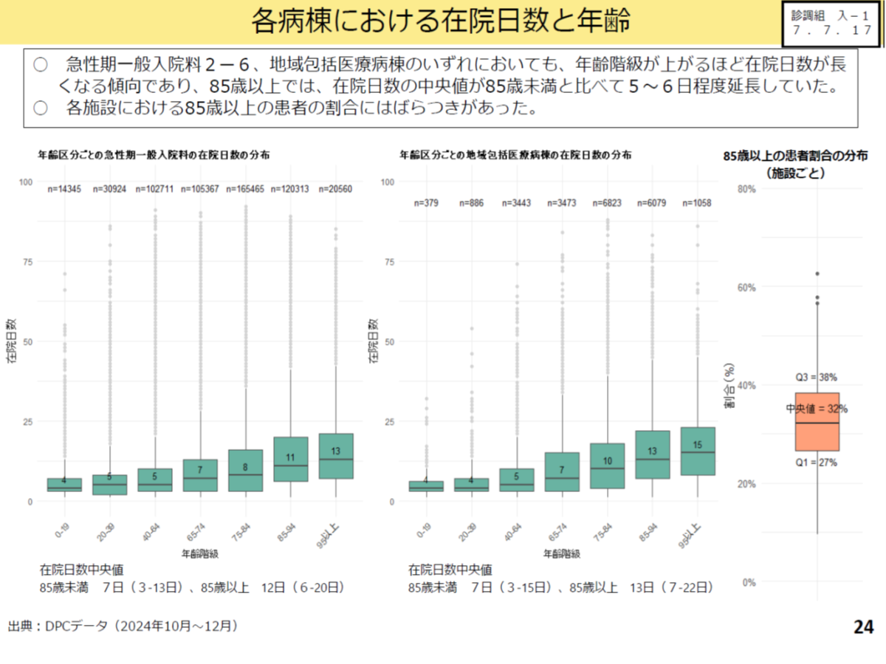
地域包括入院料の平均在院日数要件は21日だ。この要件も85歳以上の入院患者を受けいれる地域包括医療病棟ではなかなか厳しい。というのも年齢とともに平均在院日数が延長する。在院日数は85歳以上では85歳未満とくらべて5~6日も延長している(図表4)。 このため今回の改定では平均在院日数は20日を原則として、85歳以上の患者の割合が2割を増すごとに+1日とすることとした。具体的には85歳以上が2割以上なら21日、4割以上なら22日、6割以上なら23日とすることとした。
図表4
中医協専門組織 入院・外来医療等の調査・評価分科会 2025年7月17日
④ADL低下割合
地域包括医療病棟では「ADLが入院時と比較して低下した患者割合が5%以下」という要件がある。この要件もなかなか厳しい。現状では5%未満を達成している地域包括医療病棟は6割近くある。これは急性期一般入院料2~6の5割より多い。またこのADLの低下割合は年齢が85歳以上や要介護・要支援認定患者のほうが多い。こうしたことから、今回の改定では5%未満の要件を緩和して7%未満とした。ただ85歳以上の患者の割合が2割未満の場合は5%未満とした。
⑤重症度、医療・看護必要度
重症度、医療・看護必要度はこれまで必要度Ⅰは16%、必要度Ⅱは15%だった。これが今回改定では必要度Ⅰは19%、必要度Ⅱは18%とアップとなった。これに救急搬送応需を評価した救急搬送応需係数が加わることで、救急搬送応需を積極的に担う病棟を評価することになった。
2.地域包括ケア病棟
次に地域包括ケア病棟の経緯を見ていこう。地域包括ケア病棟は2004年に創設された亜急性期入院管理料がその起源である。創設された当時は主に整形外科術後の患者を受け入れる病棟として機能していた。この亜急性期入院料管理料が2014年に地域包括ケア病棟入院料となる。コンセプトは①急性期治療を経過した患者の受け入れ「ポストアキュート機能」、②在宅で療養を行っている患者等の受け入れ「サブアキュート機能」、③在宅復帰支援の3つとなった。当初、地域包括ケア病棟入院料区分は入院料1,2の2区分だったが、現在では入院料1~4の4区分となっている。2025年11月時点で、地域包括ケア病棟は全国で2600病院、およそ10万床がある。
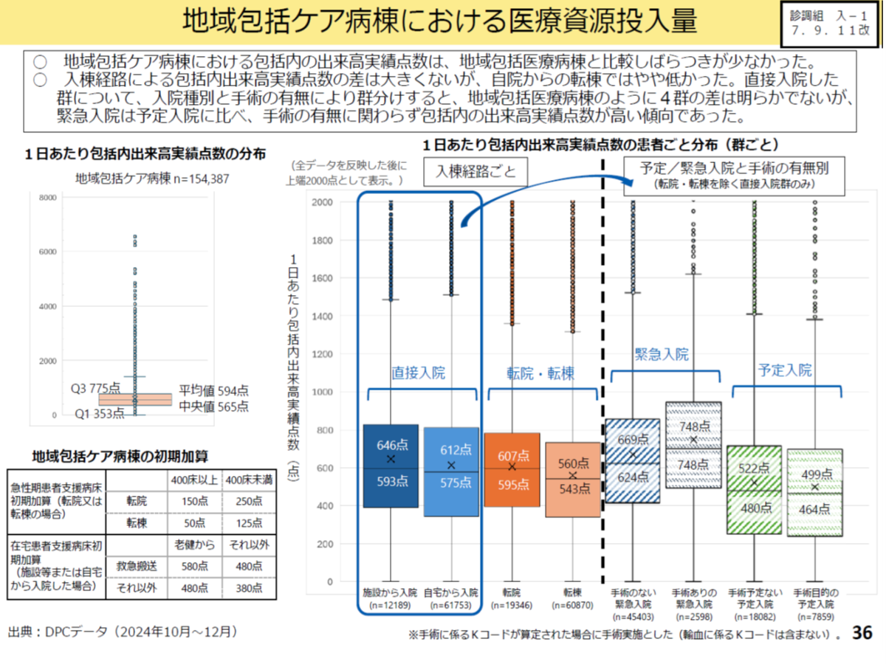
2026年改定で地域包括ケア病棟の改定のポイントは以下の2点である。改定ポイントは緊急入院の評価と、管理栄養士の配置の評価である。前者の緊急入院の評価では、地域包括ケア病棟における包括内の出来高実績点数は、緊急入院は予定入院に比べて、手術の有無に関わらず包括内の出来高実績点数が高い傾向だった(図表5)。このため今回の改定では在宅患者支援病床初期加算を老健・特養からの緊急入院に関して増点して評価することとした。
図表5
中医協専門組織 入院・外来医療等の調査・評価分科会 2025年7月17日
2026年改定の地域包括ケア病棟のもう一つのポイントは管理栄養士の配置である。病棟ごとの管理栄養士の配置をみると、地域包括ケア病棟の配置は、地域包括医療病棟や回復期リハビリテーション病棟の配置よりも少ない(図表6)。このため今回の改定では地域包括ケア病棟への管理栄養士の配置を評価することとなった。
図表6
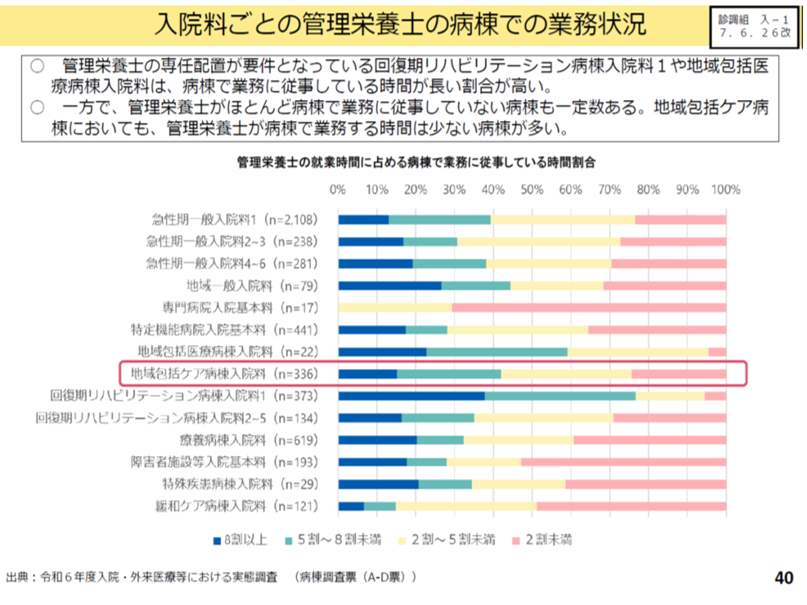
中医協専門組織 入院・外来医療等の調査・評価分科会 2025年7月17日
3 回復期リハビリテーション病棟
回復期リハビリテーション病棟(以下、回復期リハ病棟)のこれまでの改定経緯、2026年診療報酬改定へ向けての回復期リハ病棟の改定のポイントを以下に見ていこう。①重症患者割合の基準見直し、②リハビリテーション実績指数の除外基準、③質の高い集中的なリハビリ実施、④地域機関との連携。
(1)回復期リハビリテーション病棟の経緯
回復期リハ病棟は、脳血管疾患や骨折などの病気で急性期の治療を終え、症状が安定し始めた患者さんが、自宅や社会に戻ることを目指し集中的なリハビリテーションを行う専門の病棟として2000年にスタートした。以来、2024年8月現在、全国9万5710床、1625医療機関ある。この10年をみてもその病床数は1.3倍に達した。
回復期リハ病棟の改定の経緯を見ていこう。2000年に回復期リハ病棟が創設されて以降、2006年には回復期リハでは患者状態ごとに、疾病別リハ料を設定し、算定上限日数を60日~180日とした。具体的には、脳血管疾患などは最大180日、大腿骨骨折などの運動器疾患は最大90日など、疾患ごとに入院上限日数を定めた。また患者1人あたりのリハ提供単位数の上限を6単位から9単位に引き上げた。
2008年には入院料を入院料Ⅰ、入院料2の2区分とした。入院料1の施設基準に軽症者を受け入れて重症者を回避するいわゆるクリーム・スキミングを防ぐため、新規入棟患者の重症患者の受け入れ割合と在宅への復帰率の要件も加えた。2010年には休日にもリハを行う休日リハ加算を新設した。2012年には入院料を入院料1から入院料3の3区分に増やした。2014年には休日リハ加算を入院料に包括化した。
2016年にADLの改善(FIM利得)に基づくアウトカム評価を導入した。2018年に入院料を入院料1から入院料6までの6区分に見直した。また入院料1の施設基準に専任の常勤管理栄養士を1名配置することを望ましいとした。2022年には入院料5を廃止、入院料6を入院5として設定し、5区分とした。そして入院料1~入院料4における重症の新規入院患者割合を見直した。リハ実績報告の適正化を計るため入院料1・3において第三者評価を受けていることを要件に加えた。2024年に運動器リハ料の算定単位数が6単位を超えてもADL改善が認められなかったことより、算定単位数の上限を見直した。
(2)回復期リハの施設基準
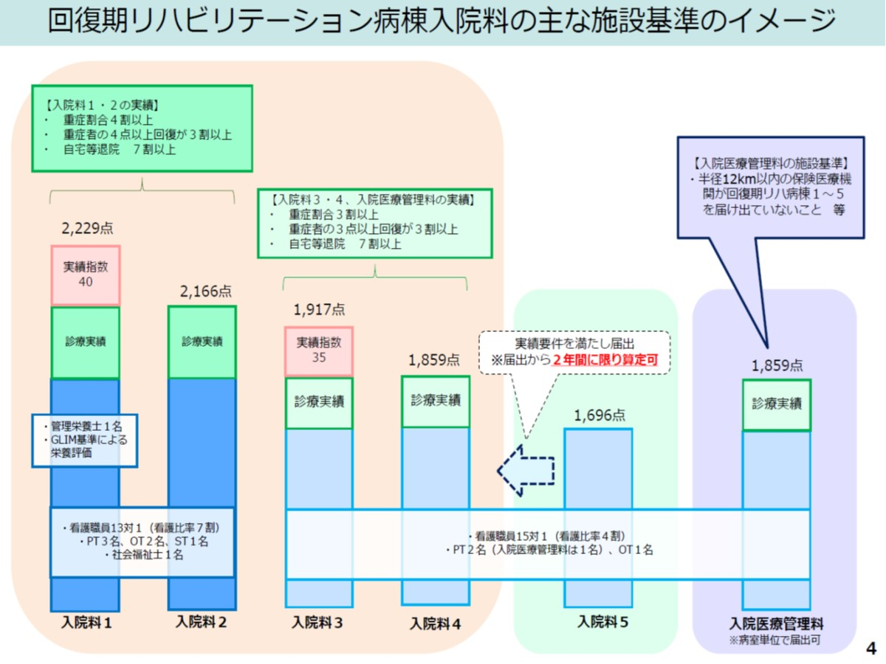
以上の経緯を踏まえて現状の回復期リハの施設基準が出来上がった。現状は以下である。入院料は1~5と近隣に回復期リハ病棟がない場合の入院医療管理料よりなる。回復期リハ病棟の目的は急性期病院からの受け入れや在宅患者の緊急受け入れ、そして集中的なリハビリテーションを提供することで、患者さんの機能回復と社会復帰を促進することにある。
入院料の構成は以下の3層構造よりなる。①包括払いの入院基本料、②診療実績、③実績指数だ。実績指数は入院料1・3に導入されている(図表7)。
図表7
中医協総会 2025年11月14日
①包括払いの入院基本料
回復期リハの入院管理料は包括払いの入院基本料からなっている。入院基本料に投薬料、注射料、処置料(一部を除く)、検査料、画像診断料、リハビリテーション料(一部を除く)など、多くの医療サービス費用が含まれ、これらが包括払いとなっている。
そしてその算定要件としては専従の医師や理学療法士、作業療法士、言語聴覚士、管理栄養士、社会福祉士などの多職種配置が要件となっている。
②診療実績
診療実績には在宅復帰率、重症者の割合が含まれる。在宅復帰率とは退院した患者のうち、自宅(または一定の介護施設)へ復帰した患者の割合だ。在宅復帰率は多くの入院料区分で70%以上だ。また重症者の割合とは、前述のように軽症者ばかり集めて「いいとこどり」をするクリーム・スキミングを防ぐ措置だ。入棟時のFIMスコア、年齢などから重症患者の定義が決められている。
③実績指数
実績指数はアウトカム評価ともいわれ、リハビリの効果を評価する指数だ。評価指標としては FIM(機能的自立度評価表:Functional Independence Measure)という評価スケールが用いられる。FIMは食事、更衣、トイレ、入浴などの運動項目(13項目)と、理解、記憶などの認知項目(5項目)の合計18項目から成り、それぞれ介助量を点数化している。
FIMの計算方法は入院時と退院時のFIM運動項目の得点差(改善度)を、入院期間と疾患ごとの標準的な入院日数(算定日数上限)の比率で割るという以下の計算式で算出される。
実績指数 = (退院時のFIM点数 - 入院時のFIM点数) / (実際に入院した日数 / 疾患ごとの算定上限日数
この数値が大きいほど、短い入院期間でより効果的にADLが改善した、すなわち「リハビリテーションの効果が高かった」とみなされる。
上記の施設基準を入院料ごとにその詳細を図表8でしめす。
図表8
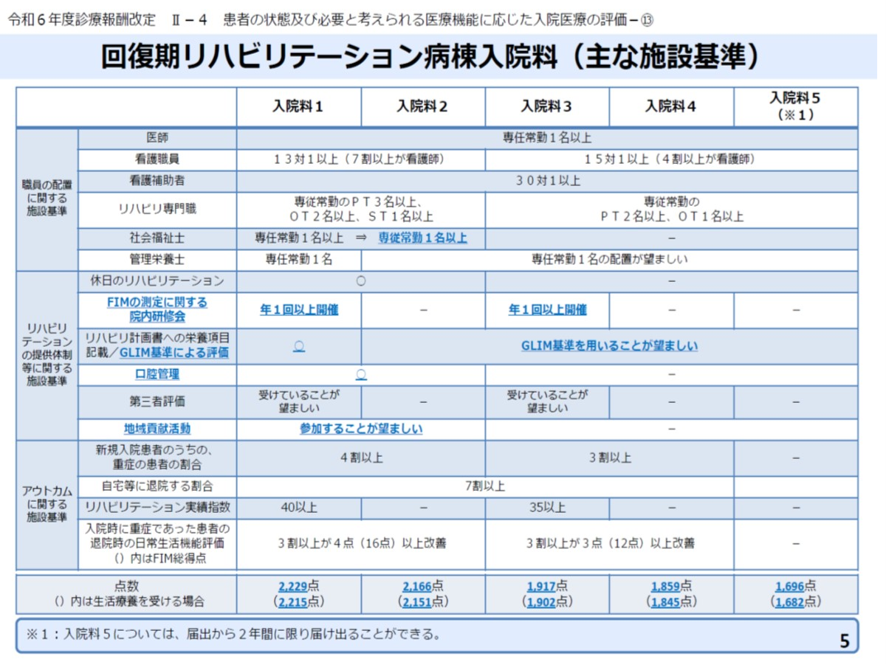
中医協総会 2025年11月14日
(2)回復期リハの改定のポイント
以上を踏まえて、回復期リハの2026年改定の5つのポイントを見ていこう。①重症患者割合の見直し、②リハ実績指数の基準見直しと計算除外基準の見直し、③質の高い集中的なリハの実施、④地域機関との連携。
①重症患者基準と割合の見直し
ここからは回復期リハ病棟における「重症患者基準」の詳細を見ていこう。前述したように2008年から回復期リハ病棟における「重症患者」の基準が導入された。重症患者の定義は、日常生活機能評価が10点以上またはFIM総得点が55点以下である。そして入院料ごとに「重症患者割合」の基準も以下のように決まっている。入院料1・2の重症患者割合は4割以上、入院料3・4は3割以上。
この重症患者割合の実際を入院料ごとにみると、入院料1・2、入院3・4ともそれぞれの基準値に近い病棟が多いことが分かった(図表9)。医療機関ではそれぞれ基準値をクリアするために基準値ぎりぎりになるように患者を集めているのだ。
図表9
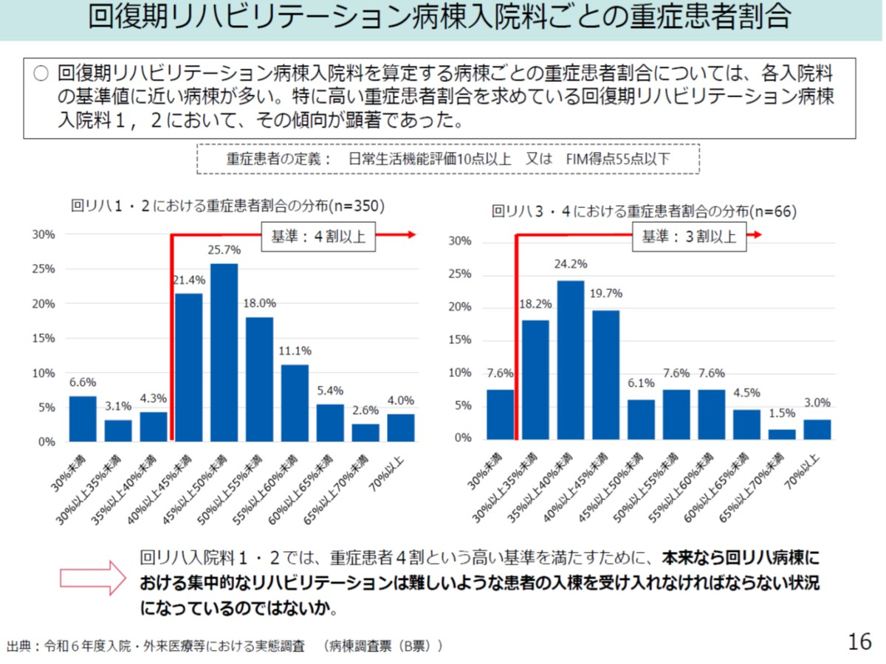
中医協総会 2025年11月14日
また重症患者は回復期リハ病棟の約4割をしめていた。そのうち約1割は「FIM得点20点以下」(FIM運動得点・認知得点共にほとんどが1点(全介助)またはそれに準じる状態で、これらの患者はFIM利得(FIM改善度)が全体と比べて小さく、きわめて低い患者も多い(図表10)。
図表10
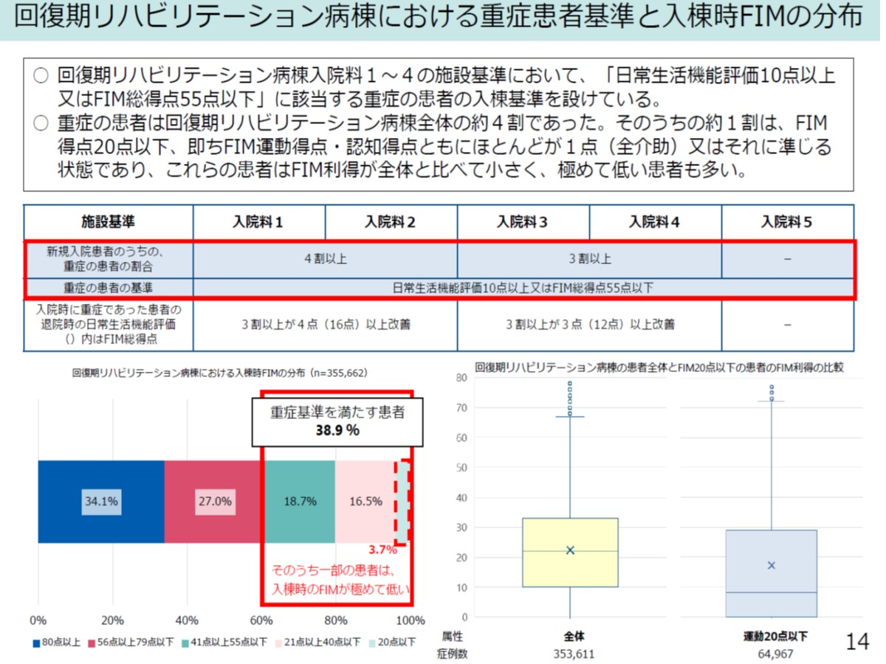
以上から回復期リハ病棟の多くが「重症患者割合をクリアすることに苦労していて、リハビリ効果の出にくい全介助に近い患者を無理やり受け入れている」ともとれる。
これに対して、中医協では保険者側の委員が、「FIM得点20点以下の患者はリハビリ効果が出にくく、ほかの病棟での対応がのぞましいのではないか?こうした患者を重症患者の定義からはずしてはどうか?」などの意見も出た。
一方、診療側の委員の意見としては「FIM得点20点以下の患者でもリハビリ効果が高い患者も一定程度いる。FIM得点20点以下の患者はリハビリ効果が出ないと決め付けることはよくない」との意見もある。
こうした議論の結果、2026年改定では、現状の「重症患者の対象範囲を日常生活機能で10点以上またはFIM得点で55点以下の患者」を以下のように改めた。「日常生活機能評価で10点以上またはFIM得点で21点以上55点以下の患者」。
そして重症患者の新規受け入割合をこれまでの入院料1,2で4割以上を3割5分以上、入院料3,4の3割以上を2割5分以上に緩和した。
②リハ実績指数の基準見直しと計算除外基準の見直し
リハ実績指数の算出方法にういて、FIM運動項目のうち「歩行・車椅子」および「トイレ動作」の得点について、入棟時または入室時に5点以下、かつ退棟時または退室時に6点以上に上がった場合、分子のFIM運動項目利得に1点を加えることとした。
2020年に実績指数が40に引き上げられた際に、以下の「実績指数の計算除外」の基準が設定された。具体的にはリハビリの効果が期待できない運動FIMが20点以下(重度の身体機能障害)、運動FIMが76点以上(改善余地が少ない)、認知FIMが24点以下(認知機能が著しく低下)、年齢が80歳以上。
これらの基準に該当する患者は、実績指数の計算から除外することで、回復期リハ病棟の評価が不当に低下しないよう配慮された結果だ。しかし、2026年度の診療報酬改定では、FIM運動項目の得点が20点以下のもののうち、退院までの疾患別リハ量の1日当たり平均実施単位数が6単位を超えたものについては、実績指数の算出対象に含めることになった。また「80歳以上」や「認知FIMが24点以下」の患者を一律に除外することについての見直しが行われた。
次に実績基準の基準値の引き上げること、また実績要件の無い入院料区分についても基準を導入することになった。
③質の高い集中的なリハの実施
排尿自立支援加算は尿道カテーテル抜去後の下部尿路機能障害または尿道カテーテル留置中に下部尿路機能障害が予想される患者に対し、包括的な排尿ケアを行った場合に算定される。回復期リハ病棟入院料1の届け出病院のうち、同加算を届けている病棟は約30.2%である。
摂食嚥下機能回復体制加算は、摂食嚥下支援チーム等による対応によって接触機能または嚥下機能の回復が見込まれる患者に対して多職種が共同して必要な指導管理を行った場合算定できる。回復期リハ病棟入院料1または2を届け出ている施設は約13%である。
上記の2つの加算を取得している回復期リハ入院料1(実績指数48以上)の回復期リハ病棟には新たに「回復期リハビリ強化体制加算」が新設され評価されることになった。
退院前訪問指導は、現在包括評価となっている。この退院前訪問指導について、複数のスタッフによって60分以上の長時間かけて行われていること、さらに円滑な在宅復帰へ向けて有用であることを踏まえて、上記の回復期リハビリ強化体制加算で評価することになった。
いわゆる土日リハである休日リハはこれまで回復期リハビリ入院料1,2の要件であったが、これを入院料3,4までに拡大する。
④地域機関との連携
回復期リハ病棟には高次脳機能障害患者も一定数いる。中医協の調査によると、高次脳機能障害患者が病棟に1~10人いる病棟が36.4%もあった。
そもそも高次脳機能障害の診断がついていない場合もある。また回復期リハ病棟を持つ医療機関が地域の障害福祉関連機関とのネットワークとの関係が希薄であることも多い。こうしたなか高次脳機能障害支援普及事業では全国126か所の高次脳機能障害の相談支援や地域の医療機関との関係調整を行う医療機関を設定している。回復期リハ病棟の退院支援では、こうした高次脳機能障害の拠点医療機関と連携することが求められている。こうした経緯から、今回の改定で回復期リハビリ病棟での高次脳機能障害者への退院支援において、高次脳機能障碍者支援センターや指定障害福祉サービス事業所との連携を図ることを退院支援の要件とした。
以上、2026年診療報酬改定における包括期の入院医療の改定概要を振り返ってみた。
参考文献
厚労省 中医協総会 2025年11月5日
厚労省 中医協専門組織 入院・外来医療等の調査・評価分科会 2025年7月17日
厚労省 中医協総会 2025年11月14日
