
2040年へ向けて85歳以上の要介護高齢者の激増と、年間死亡者数の増加にともない在宅需要はますます増えている。こうした在宅需要を受け止める医療機関として在宅療養支援診療所・病院そして訪問看護事業所の地域における機能が必須となっている。本稿では、2026年改定における在宅の課題について見ていこう。往診専門クリニックの課題、住宅型ホスピスにおける頻回訪問看護の課題等について見ていこう。
1 在宅環境の現状
在宅医療を受けた患者数は2023年現在で25万人、内訳は訪問診療16.6万人、往診が3.2万人、医師・歯科医師以外の訪問が4万人だ(図表1)。2020年のコロナ禍の時、在宅医療は一時減少したが、それからまた増え始めている。理由は85歳以上の超後期高齢者が急増中で、2040年にはその人口が1千万人を超える見込みだからだ。
85歳以上の高齢者は要介護認定率が6割を超え、外来への通院もままならい。著者は横須賀市にある衣笠病院で外来を行っている。先日も90歳の高齢男性が自身の足元もおぼつかないのに85歳の妻の車いすを引いて外来に来られた。家の前の10段の階段を介護タクシーの運転手と一緒に妻の車いすをタクシーまで運び下すのが大変だと言っていた。「そろそろ在宅にしますか?」と尋ねると、待ってましたとばかり「お願いします!」と言う。
いまや65歳以上の高齢者のいる世帯の3割が夫婦2人世帯、単独世帯も3割を超えている。こうした単独世帯、老老世帯が増える中、訪問診療もウナギ上りだ。
また団塊世代800万人が亡くなる大死亡時代も目前だ。あと14年先の2040年には年間死亡数170万人時代がやってくる。そして今、在宅での死亡割合が増えている。2023年の死亡数のうち自宅が17.0%、老人ホームが11.5%に達している。今後、自宅や老人ホームでの死亡が増えていくだろう。ますます在宅医療の出番が増える。
2 在宅医療
(1)在宅療養支援診療所・支援病院
在宅医療において積極的な役割を担う医療機関としては、在宅療養支援診療所(在支診)と在宅療養支援病院(在支病)がある。在支診、在支病には常勤医師が3名以上の機能強化型の在支診、在支病がある。3名以上の常勤医を単独で確保している場合が単独型、他の医療機関と連携で確保しているのを連携型と呼んでいる。
すべての在支診・在支病に共通する基準は、24時間連絡を受ける体制の確保、24時間の往診体制などが挙げられる。また在支病の基準としては許可病床数が200床未満であること、または半径4Km以内に診療所が存在しないことが挙げられる。図表2のその要件の詳細を示した。ちなみに著者が勤務する衣笠病院は在支病だ。
図表2
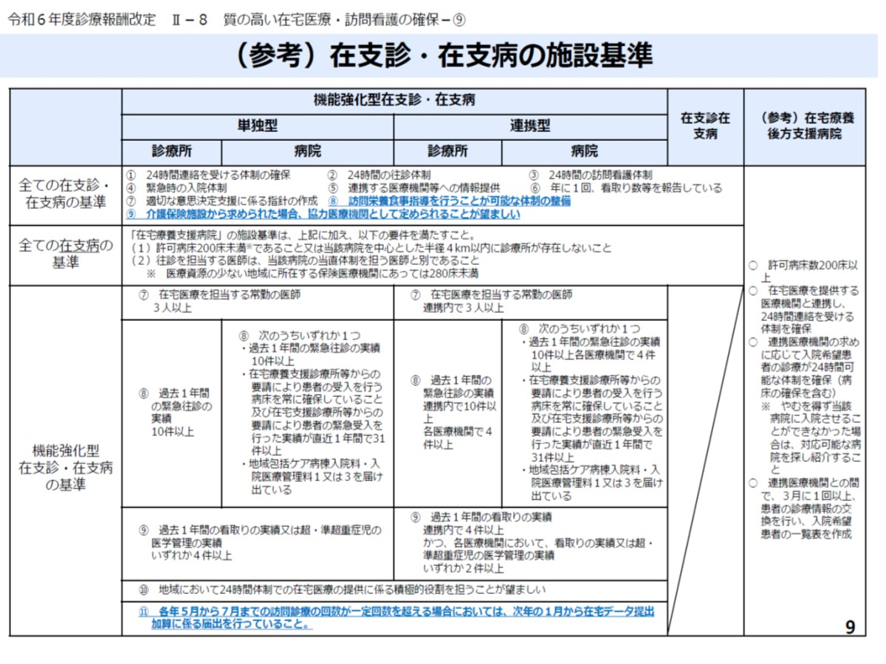
現状の在支診の届け出件数は1万5300件でほぼ横ばいだ。一方在支病は2127件で急増中である。ちなみに著者が勤務する衣笠病院も2025年6月から単独型の機能強化型在支病になった。
在支診・在支病においては、24時間の連絡体制や往診体制の確保が要件となっている。このため在支診・在支病では、前述のようにそれぞれの病院・診療所が単独で24時間の連絡体制や往診体制を確保できる「単独型」と、他の診療所・病院と連携のもとに体制を確保する「連携型」に分かれている。
この連携型の機能強化型在支診の1週間当たりの連絡体制確保時間や往診体制確保時間には医療機関ごとに大きなバラツキが認められた(図表3)。図表3に連絡体制確保時間のバラつきについて示した。常時連携体制を取っている場合と極めて短い時間しか取っていない医療機関で2極に分かれている。
図表3
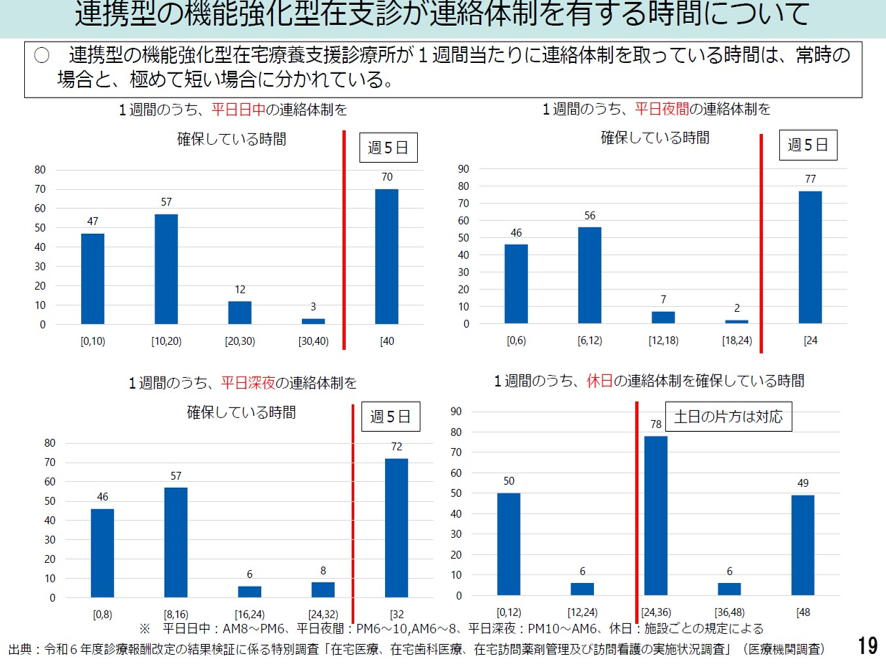
実は、こうした連携型の在支診や在支病では、外部の民間株式会社のコール・センターや緊急往診を請け負う往診専門クリニックと連携をとる在支診や在支病が都市部では最近増えている。
(2)往診専門クリニック
往診専門クリニックの事例ではファストドクター(東京都渋谷)が挙げられる。ファストドクターでは全国3500名の契約医師が24時間365日体制で在宅の患者から連絡をうけ、コール・トリアージを行い、30分以内に患者宅へ駆け付ける。そしてその結果を提携医療機関にもフィードバックしてくれる。ファストドクターはコロナ渦において、在宅療養を行うコロナ患者の往診でも大活躍した。
しかしこうした往診専門クリニックが、前回の2024年の診療報酬改定で注目を集めた。中医協では、「定期の訪問診療は行わず月間100回以上の往診を行う医療機関」、すなわち往診専門クリニックのあり方がやり玉にあがった。往診専門クリニックからの往診は夜間・休日・深夜に多く、また往診が初診であることが多く、そして翌日の医療機関受診が少ないなどの特徴がある。つまり往診専門クリニックでは、かかりつけの患者ではない患者宅への休日夜間の往診、それも比較的軽症の患者の往診が行われていることが問題視されたのだ。この結果、こうした往診専門クリニックの緊急往診料が大幅減額された。
今回の改定でも、前回に引き続き、こうした往診専門クリニックからの往診代行サービスが再び問題視され、以下のような要件が入ることになった。連携型の在支診では往診代行やコールセンターの利用時にはその説明義務が課されるようになった。すなわち患者や家族に対して、外部サービスを利用する理由や体制について明確に説明を義務つけることになった。さらに往診医と常勤医の「事前面談」が要件化され、代行医が患者を診る前に、患者の主治医との連携や情報共有が求められるようになった。また外部の第三者へ往診委託のみに依存する体制は在支診の診療報酬上の評価が低くなった。
現状ではこうした民間の往診代行サービスを利用している機能強化型の在支診・在支病は全体の6%以上にものぼる。このため今回の改定の措置で、これらの在支診・在支病に影響が出るのは間違いない。この要件の詳細を通知で早く知りたいところだ。
3 訪問看護
在宅医療における訪問看護の需要も急増している。2023年現在、要介護・要支援者を介護保険で支える訪問看護利用者は74.4万人、小児等の40歳以下の成人を医療保険で支える訪問看護利用者は48.4万人もいる。しかもその利用者数はウナギ上りに増えている。訪問看護は介護保険と医療保険の二つで支えられている。介護保険を有する患者は優先的に介護保険を使用する。一方、小児患者や若年患者、別表7(末期がん、パーキンソン病など疾患リスト)、別表8(人工呼吸器など処置や状態リスト)に該当する患者については、医療保険で支えられている。訪問看護ステーションの利用に係る保険給付は、医療費及び介護給付費共に増加している。増加の伸び率は医療費の方が多い。介護保険による訪問看護利用者は23年前の2001年の3.9倍、医療保険による訪問看護利用者は9.9倍の伸びだ。
以下、今回の改定における「同一建物の複数居住者への訪問看護」、「頻回訪問看護」、「ホスピス型住宅」について見ていこう。
(1)同一建物の複数居住者への訪問看護
同一建物の複数居住者への訪問看護、短時間・頻回な訪問看護について中医協で議論がなされた。同一建物については、例えば有料老人ホームに居住する複数の高齢者に同一日に訪問看護を提供できれば、移動コストも削減でき、効率的な訪問看護が行える。このため訪問看護基本療養費は、前回改定で同一日に同一建物に居住する3人以上の利用者への訪問は訪問看護基本療養費Ⅱとして低い評価とする見直しも行われた(図表4)。
図表4
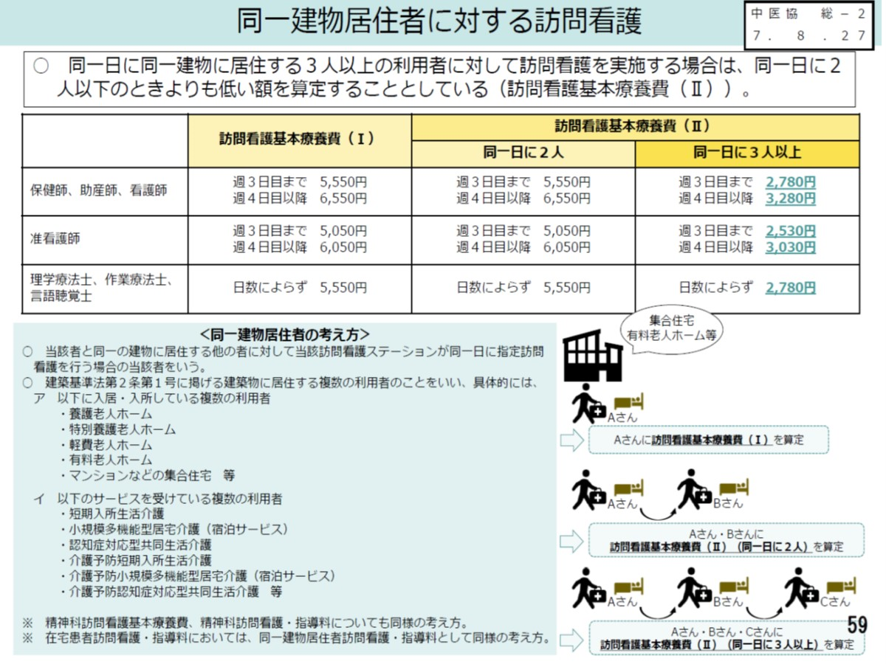
厚労省 中医協 2025年10月1日
この算定の現状をみると、同一日に同一建物に居住する利用者3人以上に対して訪問看護を行う訪問看護基本療養費Ⅱの算定が増加傾向にあることが判った(図表5)。
図表5
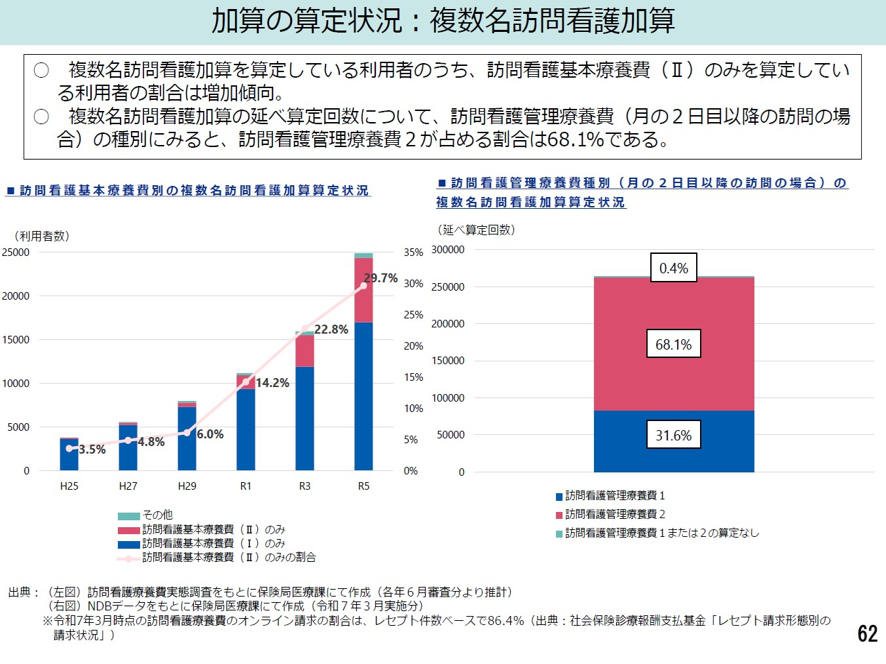
厚労省 中医協 2025年10月1日
(2)頻回な訪問看護
訪問看護基本療養費Ⅱを算定する場合の訪問看護みると、1月当たりの訪問日数が多く、1回当たりの訪問時間は短い傾向がみられた。また同一建物に居住する利用者数が多くなると、1回の訪問時間は短くなる傾向がみられた。さらに介護保険の訪問看護の収支差(利益率)は5.9%であるが、高齢者の住まいに併設した訪問看護ステーションでは、20%超の利益率をたたき出すところもあることが分かった。
実はこれが後述する住宅型ホスピスに併設あるいは近接する訪問看護ステーション問題だ。住宅型ホスピスは住宅型有料老人ホームで医療依存度の高い末期がんや難病の患者を受け入れている。こうした民間の住宅型ホスピスが首都圏を中心に急増している。
こうした状況から、厚労省は中医協において次のような点を検討してはどうかと提案している。「高齢者住まいに等に居住する利用者については、多人数の利用者に対する頻回な訪問看護が行われている。このため訪問看護基本療養費における同一建物・単一建物の利用者の人数や訪問看護に応じた提供コストを踏まえて、評価の在り方を見直してはどうか?」、「とくに高齢者住まい等に併設・隣接する訪問看護ステーションに対する評価を検討してはどうか?」、また「頻回な訪問看護を必要とする場合には主治医が交付する訪問看護指示書にその旨を明記してはどうか?」。
この提言について関しては、中医協では医師会委員からは、訪問回数の多い、訪問看護ではパーキンソン病やALS(筋萎縮性側索硬化症)などの重症患者が多い点も勘案すべきという意見や、不適切な請求についてはまず指導で対等すべきなどの意見が出された。
(3)ホスピス型住宅
日本ではかつて8割以上が病院で亡くなっていた。しかしこれからは病床が減って行き、看取りの場も病院から在宅へと移行が進んでいる。しかし「在宅で看取り」をといっても、前述のように65歳以上の単身世帯が3割、老老世帯が3割を占める状態だ。とても在宅ですべてを看取ることはムリだ。これを放置すれば、団塊世代の死に場所難民で、街があふれかえる。
そんな中、ホスピス型住宅が都市部を中心に急増している。ホスピス型住宅は有料老人ホームの一種だが、医療ニーズの高い方や看取りに特化した住宅型老人ホームだ。その約半数に訪問看護ステーションが併設あるいは近接している。ホスピス型住宅は、基本は住宅なので病院内のホスピスより利用者の日常生活の自由度もある。
ホスピス型住宅の収益構造は、家賃・食費、医療保険や介護保険収入で、特に医療保険の収益が大きい。なぜなら看取り期には医療処置が増え、訪問看護師の訪問頻度が増え、複数看護師による訪問も増える。このため高額の医療費が発生する。患者は高額療養費制度で自己負担額は抑えられているが、ホスピス型住宅を運営する会社にとっては収益性が高いビジネスモデルと言ってよい。
この高収益性が前述のように中医協総会でも問題となった。2023年のデータによると、一般には月間5日~9日の訪問を行っている訪問看護ステーションが最も多い。しかし一方、月間25日以上、頻回訪問している訪問看護ステーションもある。これらの訪問看護ステーションでは、収益率が20%超にもなり、年間医療費が2.5億円を超えるステーションが35%にも達しているという(図表6)。これらのすべてがホスピス型住宅に併設/近接した訪問看護ステーションとは言えないが、頻回訪問による医療費高騰化が課題となっていることは確かだ。
図表6
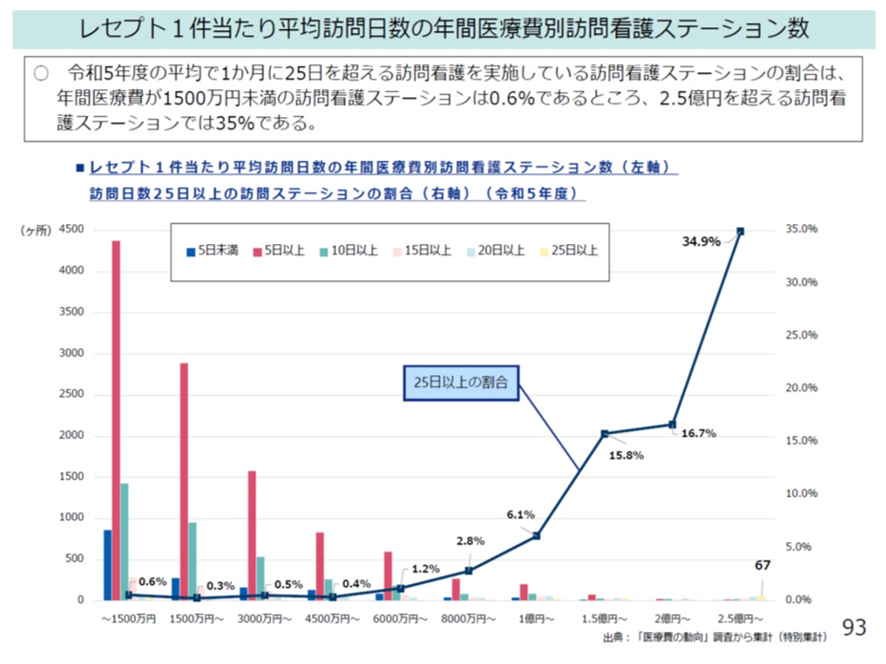
この課題は訪問看護の訪問回数が出来高払いであることだ。そのため、今回の診療報酬改定では、以下のように包括型の訪問看護療養費が導入された。
包括型訪問看護療養費とは以下である。高齢者住まい等に併設・隣接する訪問看護ステーションが、当該住まいに居住する利用者(特掲診療料の施設基準等別表7に掲げる疾病等の者、同別表8に掲げる者に該当する利用者又は特別訪問看護指示書に係る指定訪問看護を受けている者に限る)に対して24時間体制で計画的または随時の対応による頻回の訪問看護を行った場合の1日当たりで算定する包括型訪問看護療養費を新設する。
具体的には単一建物の利用者が20人未満、20人以上50人未満、50人以上の3段階で、それぞれ、訪問看護時間が30分以上60分未満、60分以上90分未満、90分以上、また90分以上で別に厚労大臣が定める場合の4段階、3×4の12段階の包括支払い制となった。
以上、2040年へ向けて85歳以上の要介護高齢者の激増と、年間死亡者数の増加のなか、在宅需要はますます増えている。こうした中、2026年診療報酬改定では、前回改定に引き続いて往診専門クリニックの在り方が課題となった。また今回初めて、住宅型ホスピスにおける頻回な訪問看護に関して、はじめて包括型の訪問看護療養費が導入された。これら在宅医療における今後の動向に注目したい。
参考文献
厚労省 中医協 2025年8月27日
厚労省 中医協 2025年10月1日
厚労省 中医協 2025年3月12日
