
図表1 すでに始まっている2040年
2040年は日本の高齢者人口のピークの年だ。それは団塊ジュニアが65歳の前期高齢者を迎える年でもある。そして生産年齢人口が今より1200万人も激減する年だ。
その2040年まであと15年、地域によってはすでに2040年は始まっている。日本の高齢化と人口減の現状を見ていこう。
1 すでに始まっている2040年
2040年はすでに始まっている。能登半島は2025年1月に大地震に見舞われて以来、半島先端部では若者が戻らず、急速な高齢化が進行して、すでに「2040年」が始まっている(図表1)。
著者が勤務する衣笠病院グループは三浦半島の先端の横須賀市にある。今回、グループでは半島の最先端の長瀬海岸にある在宅介護サービス事業所の撤退を決めた。三浦半島のある横須賀三浦地域は神奈川県の中でも人口減少が著しい。三浦半島も2040年問題がすでに始まっている。いま日本中の半島や離島から医療・介護サービスの撤退が始まっている。
2 サービス需要の変化に応じた提供体制の構築
2025年4月、「2040年に向けたサービス提供体制等のあり方検討会」(座長、野口晴子早稲田大学政治経済学術院教授、以下「検討会」)では、介護サービスの提供について、以下の3つの地域ごとの特性に応じて検討すべきとしている。「中山間・人口減少地域」、「大都市部」、「一般都市等」。
2040年、「中山間・人口減少地域」、すなわち中山間地、離島では、高齢者人口も減っていく。このため介護ニーズが減り、また介護人材不足により、介護サービス事業者も撤退していく。「大都市部」では介護ニーズが2040年以降も増加するため、限られた介護人材での効率的なサービス提供が必須となる。「一般都市等」では、サービス需要が当面増えるが、その後、減少に転じる。このためサービス提供量をどのようにコントロールしていくかが課題となる。介護サービスの動向は医療より先行して2040年問題に直面している。
中山間・人口減少地域について詳細を見ていこう。中山間とは山地と平野の中間地帯のいわゆる里山地域だ。この地域の人口がすでに減少局面に入っている。また離島、半島も同様だ。こうした地域では高齢者人口も減り、介護サービスの需要が減るため、介護サービス事業所はどこも大赤字だ。そしてサービスの撤退も始まっている。
とくに離島ではすでに介護サービス事業者が撤退して、介護サービスの確保が困難となっている。このため離島ではやむを得ず特例として介護の人員基準を満たさなくても居宅介護サービスや地域密着型介護サービスの提供を可能としている。
検討会ではこうし現状を踏まえて構成員から以下のような意見が相次いだ。「中山間地域でも、(離島と同じように)介護事業所の撤退が始まっており、介護報酬や人員基準、さらには補助金等の特例である『離島特例』を設けて柔軟に対応しなければ立ち行かない」、「能登北部でも人員基準を思い切って柔軟化する特例をすでに設けている」。今後、離島特例のような基準緩和を中山間地域や半島にも広げていくことになるだろう。医療も同様だ。まず人口減少地域の診療所の医師が高齢化し、撤退を始めている。また看護師の求人もままならない。特に訪問看護師を募集しても集まらない。看護師の人員配置の規制緩和が必要だ。
先述したように半島も実は離島と同じように、人口減が著しい。半島は周りが海に囲まれていて離島と同じように人口の流入がなく人口は流出するばかりだ。著者が勤務する衣笠病院グループのある横須賀市も三浦半島の先端にある。この横須賀市も人口減が予想より急速だ。かつては40万以上あった人口も2040年には31万人を割り込む大激減だ。さらに三浦半島の最先端の三浦市の人口減も著しい。三浦市ではかつては5万人あった人口が、2040年には2万にまで落ち込む。このため今でもタクシー運転手が減って、高齢者の足が奪われようとしている。このためいわゆる「白タク」であるライドシェアを認めるなど大幅な規制緩和が進んでいる。こうした規制緩和は医療・介護分野でもこれから必須だ。
さてこうした2040年の人口減の地域の介護サービスの提供体制はいかにあるべきか?そのキーワードは以下の4つだ。規制緩和、地域密着、多機能複合、そして連携だ。大幅な規制緩和で人員基準等を緩和する。そして介護福祉施設の事業者間の連携とそれを一歩進めた社会福祉地域連携推進法人化で経営規模を拡大する。医療もこの介護の後追いをしていくのは明らかだ。
3 病床ダウンサイズと医療介護連携が進む
2040年を目前に、医療機関も変わりつつある。若者人口の激減で、急性期医療のニーズが激減している。一方、ニーズが高まるのは包括期機能と在宅機能ニーズだ。包括期機能とは地域医療構想でかつては「回復期機能」と呼ばれていた機能のことだ。この機能が2026年から始まる新たな地域医療構想では「包括期機能」と呼称が変わる。その定義は、高齢者救急を受け入れ、在宅復帰のための高齢者リハを併せ持つという意味で「包括期機能」だ。また病院機能としては、「高齢者救急・地域急性期機能」とも言う。この機能は「高齢者を始めとした救急搬送を受け入れるとともに、必要に応じて専門病院や施設等と協力・連携しながら、入院早期からのリハビリ・退院調整等を行い、早期の退院につなげ、退院後のリハビリ等の提供を確保する病院機能」としている。具体的には地域包括ケア病棟や回復期リハビリテーション病棟、そして2024年診療報酬改定で新設された「地域包括医療病棟」が相当する。
この包括期機能の病床はこれまでの地域医療構想では、2025年の必要量は37.5万床としていたが、結局2025年見込みでは21.1万床にしか増えておらず、まだ16.4万床も足りない。このため2026年からスタートする新たな地域医療構想でも、引き続き包括機能病床の増加が求められている(図表2)。
図表2
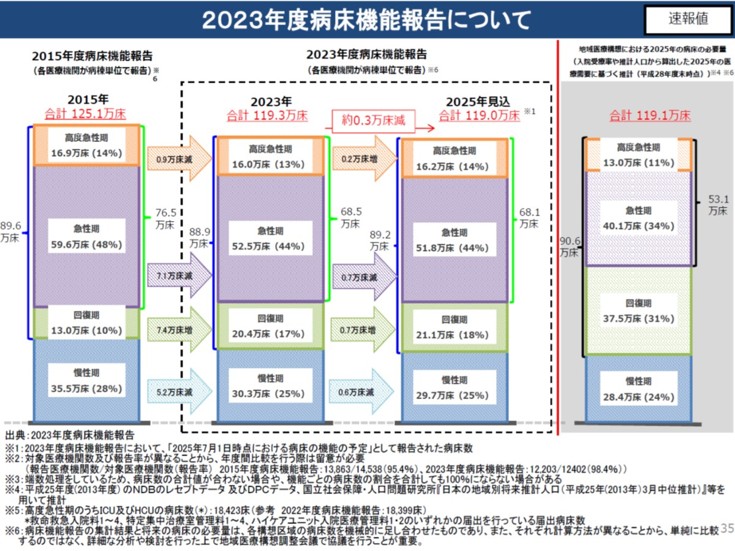
厚労省 地域医療構想及び医師確保計画に関するワーキンググループ資料2024年7月10日
著者が勤務する日本医療伝道会衣笠病院グループもまさにこのサービス需要に合わせて、機能転換とダウンサイズを行ったグループだ。衣笠病院は横須賀市に立地し、病床数は194床の200床未満のケアミックス型病院だ。病床区分は急性期一般入院料4病床(50床)、地域包括ケア病棟(91床)、回復期リハビリ病棟(33床)、緩和ケア病棟(20床)である。2014年、2015年にかけて急性期一般病床から地域包括ケア病棟、回復期リハビリ病棟への転換を行っている。病床数は最盛期は290床もあったが、徐々に減床して、2023年には200床以下となった。
また併設施設に老健、特養、訪問看護ステーション、通所介護事業所などを持ち、2024年年からは在宅療養支援病院となった。衣笠病院グループではコロナ後一時的に患者数が減ったが、このところ患者数増加が止まらない。昨年の1月の実績を見ると、高齢者救急の依頼件数が月間74件で、その応需率が69%、入院率57%に達していて高齢者救急を受け入れる地域の病院としての役割を果たしている。また病床利用率は87%に達し、地域包括ケア病棟、回復期リハビリテーション病棟では95%に達している。さらに平均在院日数は23日だ。そして75歳以上の後期高齢者割合は70%、その在宅復帰率は80%台に達している(図表3)。まさに先述の「高齢者救急・地域急性期機能」にぴったりの病院だ。
図表3
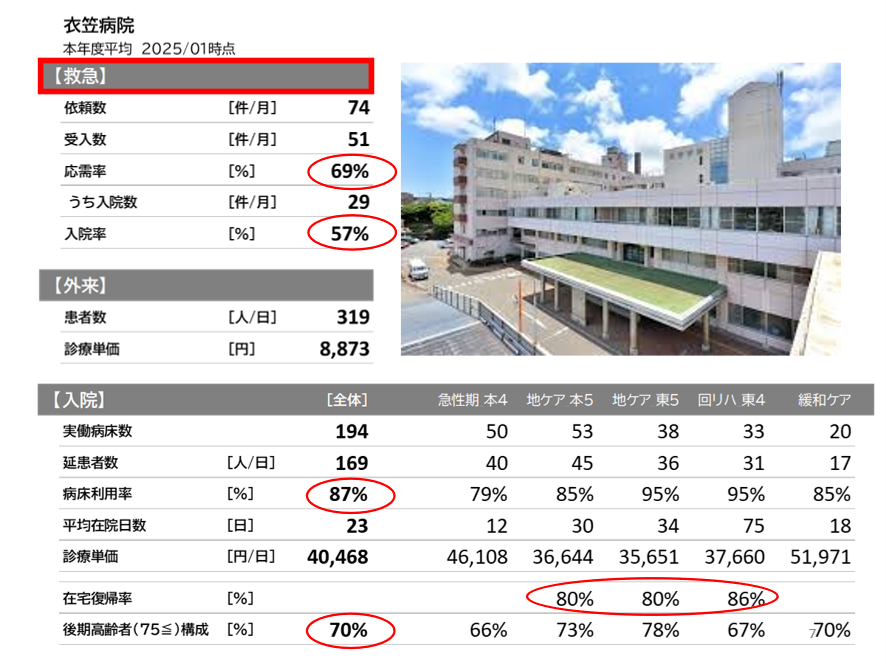
著者作成
包括期機能が激増すると同時に増えているのが在宅医療ニーズだ。国の患者調査を見ていこう。患者調査によると、在宅医療を受けた推計外来患者数は1994年から2023年の30年間でなんと3倍に増えている(図表4)。
図表4
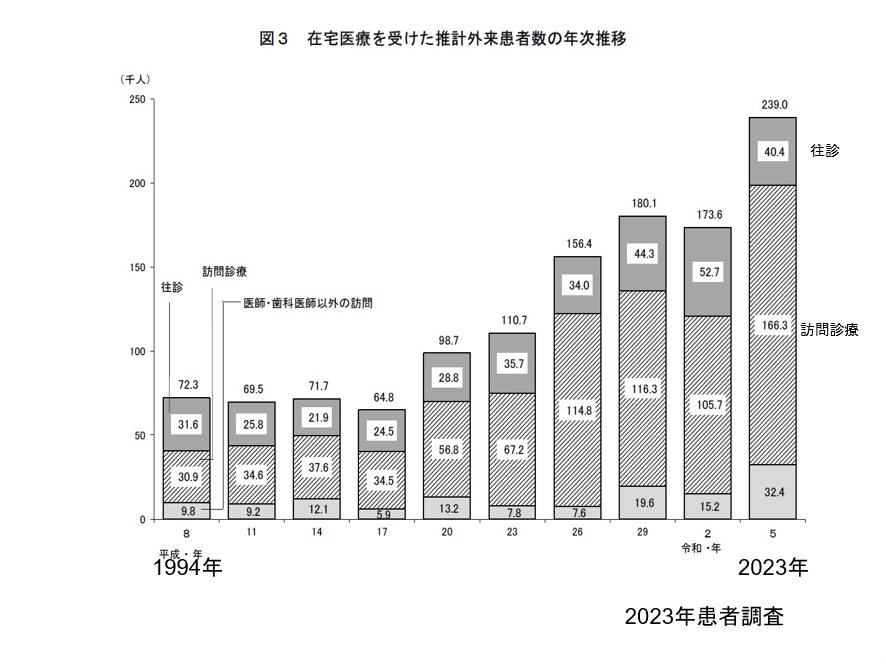
令和5年患者調査 2024年12月20日
著者の勤務する衣笠病院でも在宅需要が増えている。外来で在宅訪問診療を希望する高齢者が後を絶たない。先日も外来に、90歳台の高齢のご主人が85歳の奥さんの車いすを押しながら診察室にこられた。ご主人によると「自宅前の5段の階段を下りて福祉タクシーまで妻を支えながら外来に来るのが大変だ」という。「そろそろ在宅医療に切り替えますか?」というと、待ってましたとばかり「お願いします!」という。
4 医療・介護の連携体制
2040年、85歳以上の高齢者人口が1000万人を超える。75歳以上の高齢者を後期高齢者と呼ぶのに対して、85歳以上人口は超後期高齢者だ。図表4を見てみよう。2015年には494万人であった85歳以上人口が、20年後の2035年には1009万人と倍増する。その間65歳から75歳未満の前期高齢者は頭打ちになるので、85歳以上の超後期高齢者人口だけが突出して伸びる(図表5)。
図表5
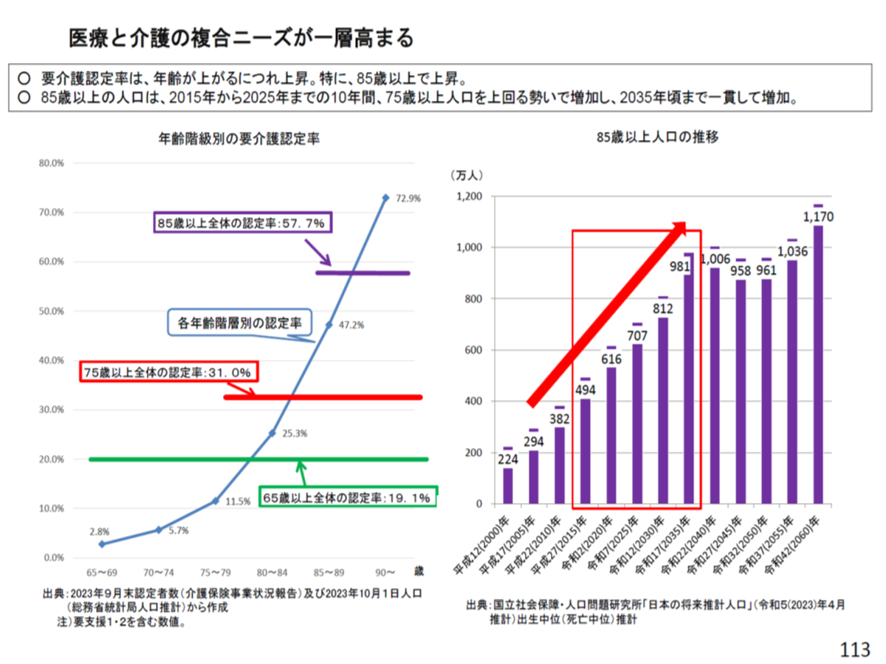
厚労省 2040年に向けたサービス提供体制等のあり方検討会 2025年1月9日
85歳以上の人口の要介護認定率は6割だ。しかも複数疾患を抱えている。超後期高齢者は医療と介護の両ニーズを必要とする人口層だ。このため医療介護の緊密な連携が必要だ。とくに医療機関と高齢者介護施設との連携が必須だ。介護老人福祉施設(老健)、介護老人保健施設(特養)から医療機関へ入院する患者は年間およそ66万人もいる。その多くは誤嚥性肺炎、尿路感染症、心不全、骨折などだ。
2024年、高齢者介護施設と医療機関との連携に関する全国的な調査が厚労省により行われた。その調査の目的は高齢者介護施設と協力医療機関との連携体制の実態を把握し、医療と介護の連携状況を分析することにある。調査対象は老健、特養、介護医療院、特定施設、認知症グループホーム、養護・軽費老人ホームなどである。
この調査によると、介護保険施設が日ごろから協力医療機関を定めている状況は、特養で56.6%、老健で70%、養護老人ホームで45.7%だった。協力医療機関を定めていない理由について聞くと、医療機関側から「休日・夜間の対応は困難」と断られたケース、また協力医療機関を探すにあたって「どこに相談すればよいかわからない」といった情報収集段階でつまずいているケースもみられた。
協力医療機関を定めている場合は7割が介護保険施設から車で20分未満の距離だった。また協力医療機関を定めている高齢者施設の方が、急変時における協力医療機関への相談件数が多く、協力医療機関への受診も多かった。そして入院状況を見ると、協力医療機関へ入院する件数が多かった。そして救急車による搬送件数が少なかった。
このように協力医療機関を定めていることにより日常的な連携が確保でき、急変時の救急搬送件数は減少することが判明した。
3 協力医療機関と高齢者介護施設の連携の診療報酬評価
こうした協力医療機関による高齢者の介護施設への連携や後方支援を評価する診療報酬上の評価には以下の項目がある。①在宅患者緊急入院診療加算、②協力対象施設入所者入院加算、③在宅患者支援病床初期加算、④介護施設等連携往診加算。
①在宅患者緊急入院診療加算
在宅患者緊急入院診療加算は、在宅療養を行っている患者が病状急変で入院が必要となった場合の加算で、受け入れ医療機関で、入院初日に算定できる加算だ。
②協力対象施設入所者入院加算
協力対象施設入所者入院加算は老健、特養において療養を行っている利用者の病状急変について入院が必要になった場合に、受け入れる協力医療機関で入院初日に算定できる加算だ。この要件としては医療機関と介護施設の間のカンファレンスが年3回以上の回数要件がある。
③在宅患者支援病床初期加算
在宅患者支援病床初期加算では、老健又は自宅で療養を受けている患者が軽微な発熱や下痢等の症状を来し入院医療を要する状態になった際に、受け入れた地域包括ケア病棟で入院初日から14日を限度で加算される。
④介護施設等連携往診加算
協力医療機関の医師が協力先の介護保険施設に往診し、その後入院させた場合の評価である。ただこの加算は、現状ではその届け出件数は少い。その届け出が出来ない理由として、両者の間で実施が要件となっているICTの整備や頻回のカンファレンス実施が困難と言う意見があった。
これらの加算の算定状況の現状を見ると図表5のようで、①在宅患者緊急入院診療加算、②協力対象施設入所者入院加算の病床当たりの算定回数は、いずれの加算についても0件の施設が最も多く、算定をしていない施設と算定している施設における算定回数は二極化していた。また両加算の合計をみても、ゼロ件と5件以上とに2極化をしていた。算定回数が比較的多い施設は地域包括医療病棟でその割合が最も高く、地域包括ケア病棟では入院料1・3で、入院料2・4よりも多かった(図表6)。
図表6
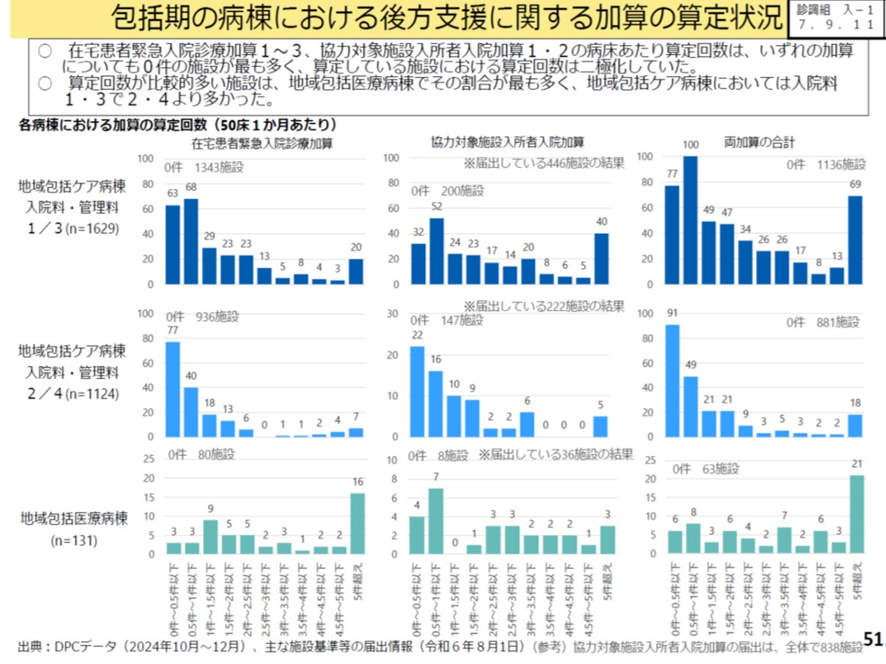
以上から、①在宅患者緊急入院診療加算と②協力対象施設入所者入院加算の二つの加算の件数が、在宅・介護施設と医療機関の連携を評価する代表的な加算といえる。
ちなみに衣笠病院は在宅療養支援病院であることあり、地域の16か所の高齢者介護施設と協力医療機関施設の関係を結んでいて、この2つの加算の件数は多い。
4 重症度、医療・看護必要度と連携評価
重症度、医療・看護必要度(以下、看護必要度)とは、医療機関における患者重症度を表す基本指標だ。評価項目はA,B,C項目よりなる。A項目とは入院患者の「モニタリング及び処置等」を評価する項目だ。具体的には、点滴ラインの管理、注射薬剤の種類、呼吸ケア、創傷処置、特殊な治療や処置など、急性期患者に特化した医学的管理や処置の実施状況を評価する。B項目は日常生活動作(ADL)などの身体機能、C項目は手術などの特定の医学的処置を受けた患者の状態を評価する項目だ。以上の項目をスコア化して患者の重症度を評価する。そのスコアの高いことが急性期一般入院料を始めとした入院基本料の算定の要件になっている。
この重症度、医療・看護必要度を、2026年診療報酬改定で、「救急搬送による入院」「協力関係にある介護施設等からの入院(前述の協力対象施設入所者入院加算)」の要件が加わることになった。つまり医療介護連携が入院基本料の要件となったのだ。具体的には以下の計算方式で重症度、医療・看護必要度に加点される。「救急搬送応需件数を各病棟に按分した病床あたり件数」と「各病棟における協力対象施設入所者入院加算の病床あたり算定回数」を合算する。つぎに合算数を当該病院の病床数で除す。これにより規模に関係ない「当該病院における救急搬送患者対応に向けた実績」を見ることができる。そしてこの数値に一定の係数をかけ、「重症度、医療・看護必要度該当患者割合」に加算する。
例えば、「救急搬送件数900件、協力対象施設入所者入院加算の算定回数100件である50床(1病棟)」の病棟では、一定係数を0.002と置き上記計算をすれば「4%の看護必要度のアップ」が行われることになる。
このように、救急搬送件数や協力対象施設入所者の入院加算件数が重症度、医療・看護必要度の加算の係数となることで、高齢者介護施設と医療機関の連携がさらに注目を集めることになった。
以上、2040年を目指した医療・介護の提供体制を振り返った。そのキーワードは医療介護の需要に対応したサービス提供体制の変更だ。そして支える人口減に応じた規制緩和による柔軟なマネジメント体制やDX体制の構築だ。そしてカナメは医療・介護のサービス連携とそれを一歩すすめた医療・介護福祉のマネジメント統合体制、すなわち地域医療連携推進法人・社会福祉地域連携法人などの新たな法人構築にあるのだろう。なお2024年へ向けての医療・介護の改革については拙著「変わりゆく医療のアウトライン」(医学通信社、2025年7月)を参照していただきたい。
すでに始まっている2040年へむけて改革を加速させよう。
参考文献
厚労省 地域医療構想及び医師確保計画に関するワーキンググループ2024年7月10日
厚労省 令和5年患者調査 2024年12月20日
厚労省 2040年に向けたサービス提供体制等のあり方検討会 2025年1月9日
厚労省 中医協総会 2025年11月5日
武藤正樹 変わりゆく医療のアウトライン 医学通信社 2025年7月
