
図表1 日本経済新聞 2025年12月20日
2025年12月、2026年診療報酬の改定率と基本方針が公表された。改定率と基本方針を踏まえて、医療機関と介護施設との連携、入退院支援の在り方について見ていこう。
1 改定率と改定の基本方針
2025年12月24日に2026年診療報酬改定の改定率が厚労省から公表された。改定率は本体部分が3.09%の大幅プラス改定、そして薬価・材料改定はマイナス0.87%、ネットではプラス2.22%改定だ。
本体部分3.09%改定は1996年以来の30年ぶりの3%超の改定だ(図表1)。これは昨今の物価・人件費高騰が医療機関経営を圧迫し、病院の約7割が赤字経営であることに対応するための大幅アップ改定である(図表1)。
次にこの内訳を見ていこう。今回の改定で最大の特徴は診療報酬本体部分が2026年度と2027年度の2段階で引き上げられることだ。つまり改定の段階的改定の導入だ。具体的には2026年4月に本体部分プラス2.41%、2027年4月に3.77%の改定で、次の2028年改定へと毎年連続改定となる。これは賃上げ分と物価高騰分に、診療報酬改定率を連動させるいわゆる「賃金・物価スライド制」とも言うべき仕組みの導入だ(図表2)。
図表2
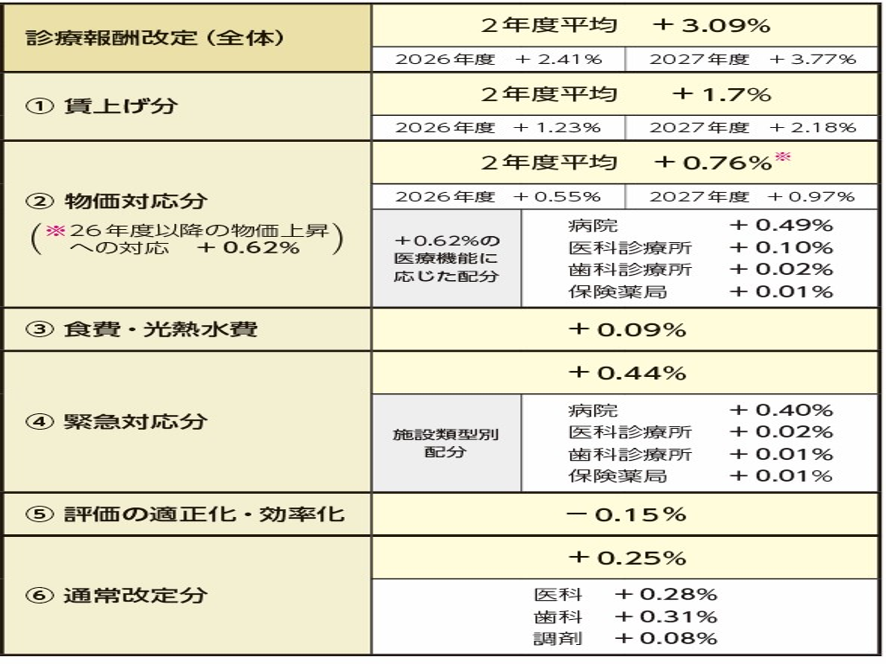
では2026年度分の改定について見ていこう。図表2でみるように、2026年度分は以下だ。賃上げ対応はプラス1.23%、物価対応はプラス0.55%、食費・光熱水料日等はプラス0.09%、経営悪化に対する緊急対応分はプラス0.44%、処方調剤や訪問看護などの評価の適正化・効率化はマイナス0.15%、そしていわゆる実質的な本体改定部分である通常改定分は0.25%となっている。
また今回の改定では、医療機関の施設類型ごとにメリハリをつけている。物価対応分、緊急対応分では経営悪化の著しい病院に対して手厚い対応がなされている。
次に診療報酬改定の基本方針について見ていこう。基本方針については2025年12月4日の社会保障審議会医療保険部会において提示された。ポイントは以下の4点だ。①物価・賃金高騰、人材不足への対応(最重点事項)、②医療機能分化・連携と地域医療の確保、③安心・安全医療の質の維持・向上、④医療保険制度の持続可能性と効率化。
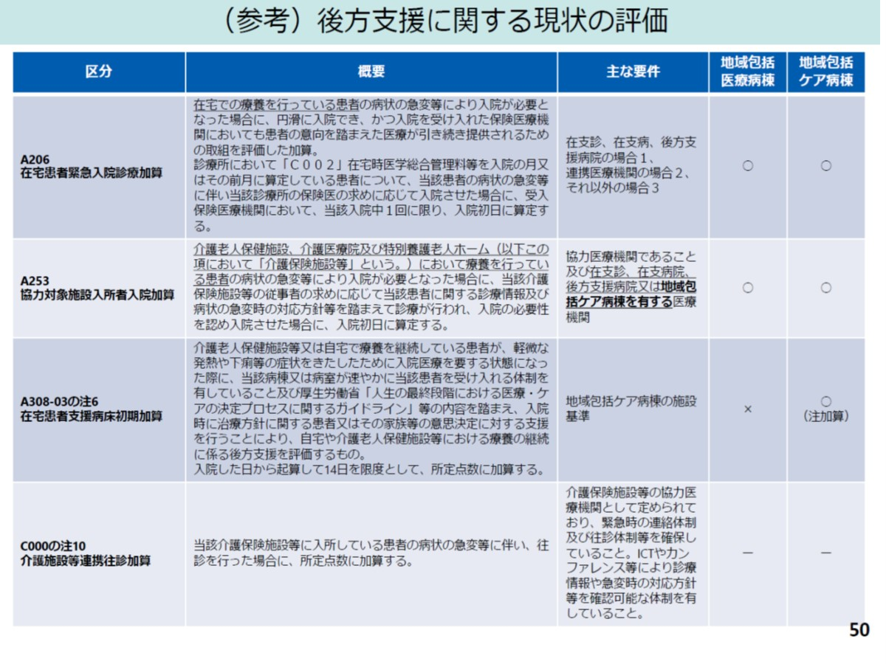
特に本稿では、②の医療機能分化・連携と地域医療の確保について詳細を見ていこう。この項目のポイントは「在宅療養患者や介護保険施設等入所者の後方支援(緊急入院等)を担う医療機関の評価」と「円滑な入退院の実現」だ(図表3)。
図表3

2 在宅・介護施設と医療機関の連携
ここからは基本方針の「在宅療養患者や介護保険施設等入所者の後方支援(緊急入院等)を担う医療機関の評価」、すなわち在宅・介護施設と医療機関の連携について見ていこう。
2040年へむけて85歳以上の超後期高齢者の人口層が突出して増えていく。85歳以上人口の超後期高齢者は年率1~2割のペースで増加し、2040年にはなんと1千万人を突破する。超後期高齢者は要介護認定率が6割、しかも複数の疾患を抱えていて、医療と介護の頻繁な連携が必要な人口層だ。そしてそれらの高齢者は急な病状変化から、医療機関に救急搬送される率も高い。とくに高齢者の介護保険施設から医療機関に救急搬送されることが多い。
こうした高齢者救急の増加に対応するため、2024年介護保険改定では、省令改正で、高齢者介護保険施設では協力医療機関との間で連携体制を構築することを求めることになった。協力医療機関の要件は以下の3つが基本だ。①入所者の病状が急変した場合等において、医師又は看護師が相談対応を行う体制、②診療の求めがあった場合において、診療を行う体制を常時確保していること、③入所者の病状の急変が生じた場合等において、当該施設の医師又は協力医療機関その他の医療機関の医師が診察を行い、入院を受け入れる体制。その他の留意点としては、年1回以上、協力医療機関との連携内容を確認し、自治体に届け出を行う義務ある(図表4)。 こうした医療機関としては、在宅療養支援病院・診療所、在宅療養後方支援病院及び地域包括ケア病棟等を有する病院が相当する。
図表4

2024年介護報酬改定より
3 高齢者介護施設と医療機関との連携調査
高齢者介護施設と医療機関との連携に関する全国的な調査が、2025年介護報酬改定に向けた検証・研究調査として2024年に厚労省により実施された。その調査の目的は高齢者介護保険施設と協力医療機関との連携体制の実態を把握し、協定締結医療機関との連携状況を分析することにある。
調査対象は介護老人福祉施設(老健)、介護老人保健施設(特養)、介護医療院、特定施設、認知症グループホーム、養護・軽費老人ホームなどである。
この調査によると、介護保険施設が協力医療機関を定めている状況は、特養で56.6%、老健で70%、養護老人ホームで45.7%だった。協力医療機関を定めていない理由について聞くと、「医療機関側から休日・夜間の対応は困難」と断られたケース、また協力医療機関について「どこに相談すればよいかわからない」といった情報収集段階でのつまずいているケースもみられた。
協力医療機関を定めている場合は7割が介護保険施設から車で20分未満の距離だった。また協力医療機関を定めている高齢者施設等の方が、急変時における医療機関への相談件数が多かった。また急変時には協力医療機関を定めている医療機関は協力医療機関への受診が多かった。そして入院状況を見ると、協力医療機関へ入院する件数が多かった。そして協力医療機関を定めている施設の方が救急車による搬送件数が少なかった。
このように協力医療機関を定めていることにより日ごろからの連携が確保でき、急変時の救急搬送件数が減少することが判明した。
4 協力医療機関と高齢者介護施設の連携の診療報酬評価
こうした協力医療機関による高齢者の介護施設への連携や後方支援を評価する診療報酬上の評価には以下がある。①在宅患者緊急入院診療加算、②協力対象施設入所者入院加算、③在宅患者支援病床初期加算、④介護施設等連携往診加算。
①在宅患者緊急入院診療加算
在宅患者緊急入院診療加算は、在宅療養を行っている患者が病状急変で入院が必要となった場合の加算で、受け入れ医療機関で、入院初日に算定できる加算だ。
②協力対象施設入所者入院加算
協力対象施設入所者入院加算は老健、特養において療養を行っている利用者の病状急変について入院が必要になった場合に、受け入れる協力医療機関で入院初日に算定できる加算だ。この要件としては医療機関と介護施設の間のカンファレンスが年3回以上の回数要件がある。
③在宅患者支援病床初期加算
在宅患者支援病床初期加算では、老健又は自宅で療養を受けている患者が軽微な発熱や下痢等の症状を来し入院医療を要する状態になった際に、受け入れた地域包括ケア病棟で入院初日から14日を限度で加算される。
④介護施設等連携往診加算
一方で、協力医療機関の医師が協力先の介護保険施設に往診し、その後入院させた場合の評価である「介護施設等連携往診加算」は、現状ではその届け出は少い。その届け出が出来ない理由として、両者の間で実施が要件となっているICTの整備や頻回のカンファレンス実施が困難と言う意見があった。
図表5に以上の連携や後方支援を評価する診療報酬上の加算を概観した。
図表5
これらの加算の算定状況の現状を見ると図表5のようで、①在宅患者緊急入院診療加算、②協力対象施設入所者入院加算の病床当たりの算定回数は、いずれの加算についても0件の施設が最も多く、算定をしていない施設と算定している施設における算定回数は二極化していた。また両加算の合計をみても、ゼロ件と5件以上とに2極化をしていた。算定回数が比較的多い施設は地域包括医療病棟でその割合が最も高く、地域包括ケア病棟では入院料1・3で、入院料2・4よりも多かった(図表6)。
図表6
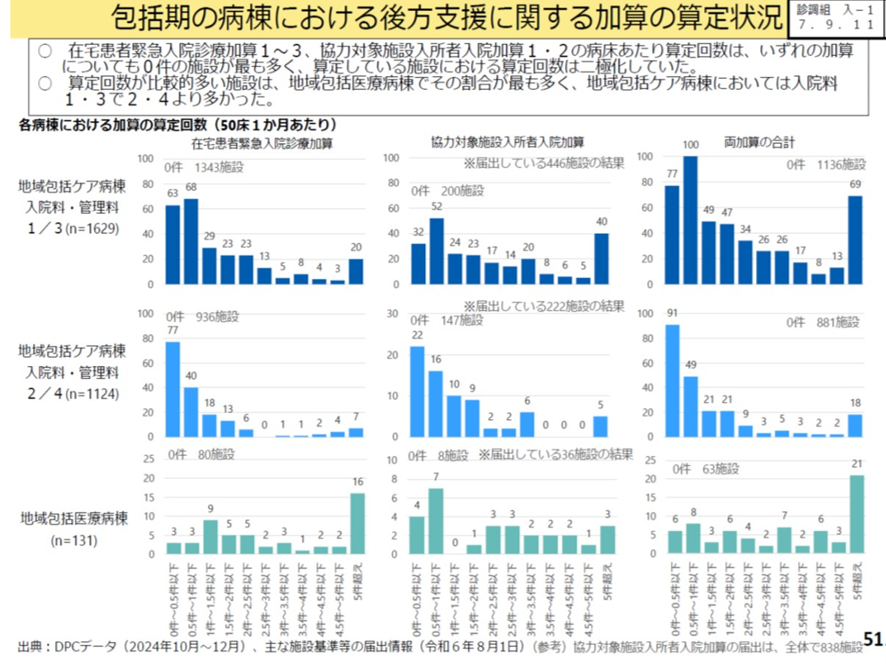
以上のように、①在宅患者緊急入院診療加算と②協力対象施設入所者入院加算の二つの加算の件数が、在宅・介護施設と医療機関の連携を評価する代表的な加算といえる。
3 重症度、医療・看護必要度と連携指標
重症度、医療・看護必要度(以下、看護必要度)の評価項目はA,B,C項目よりなる。A項目とは入院患者の「モニタリング及び処置等」を評価する項目だ。具体的には、点滴ラインの管理、注射薬剤の種類、呼吸ケア、創傷処置、特殊な治療や処置など、急性期患者に特化した医学的管理や処置の実施状況を評価する。B項目は日常生活動作(ADL)などの身体機能、C項目は手術などの特定の医学的処置を受けた患者の状態を評価する項目だ。以上の項目をスコア化して患者の重症度を評価する。そのスコアの高い患者割合が急性期一般入院料算定の要件になっている。
この重症度、医療・看護必要度を、2026年診療報酬改定で、「救急搬送による入院」「協力関係にある介護施設等からの入院(前述の協力対象施設入所者入院加算)」で底上げを行う仕組みを導入することになった。具体的には救急搬送患者等の受け入れ状況や協力関係にある介護施設からの入院受け入れを係数化し「看護必要度該当患者割合の加算の底上げ」を行う方式だ。
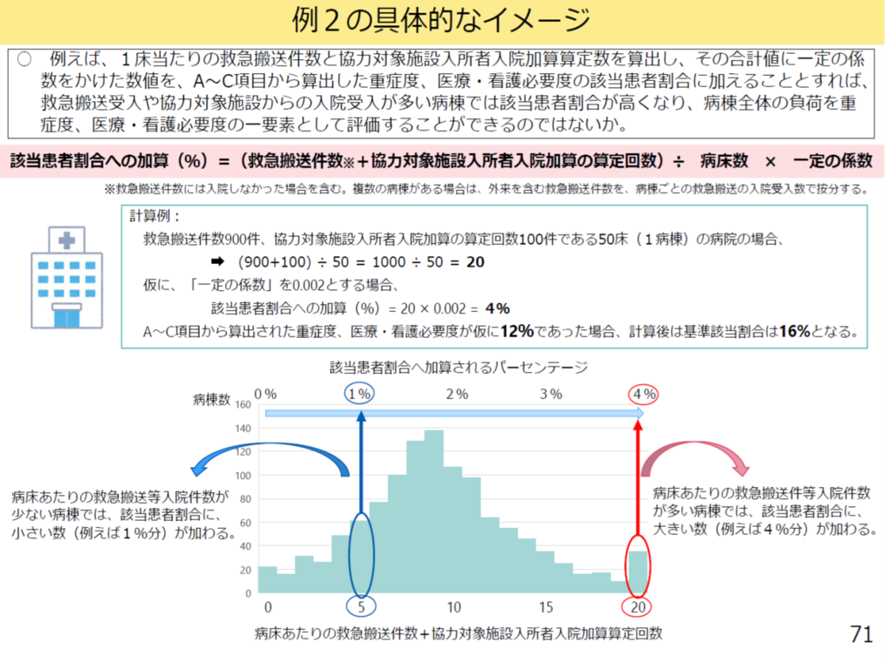
この加算・底上げの数値について次のような計算方法が厚労省より提示されている。「救急搬送応需件数を各病棟に按分した病床あたり件数」と「各病棟における協力対象施設入所者入院加算の病床あたり算定回数」を合算する。
つぎに合算数を当該病院の病床数で除す。これにより規模に関係ない「当該病院における救急搬送患者対応に向けた実績」を見ることができる。そしてこの数値に一定の係数をかけ、「看護必要度該当患者割合」に加算する。
例えば、「救急搬送件数900件、協力対象施設入所者入院加算の算定回数100件である50床(1病棟)」の病棟では、一定係数を0.002と置き上記計算をすれば「4%の看護必要度の底上げ」が行われることになる(図表7)。
図表7
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
このように、救急搬送件数や協力対象施設入所者の入院加算件数が重症度、医療・看護必要度の底上げに用いられることで、高齢者介護施設と医療機関の連携が大きく注目を集めることになった。
4 2026年診療報酬改定と入退院支援
入退院支援については以下の診療報酬上の評価がある。ひとつは「退院が困難と思われる者を入院早期に見つけ、早期退院に向けた支援を行う」ことを評価する「入退院支援加算」、さらに「入院前からの早期退院に向けた支援や、安心して入院治療を行えるような支援を行う」ことを評価する「入院時支援加算」だ。
このうち後者の入院時支援加算については、急性期一般病棟、地域包括ケア病棟、回復期リハビリ病棟、療養病棟のいずれにおいても、加算取得病棟のほうが、そうでない病棟に比べて平均在院日数が短いということが分かっている(図表8)
図表8
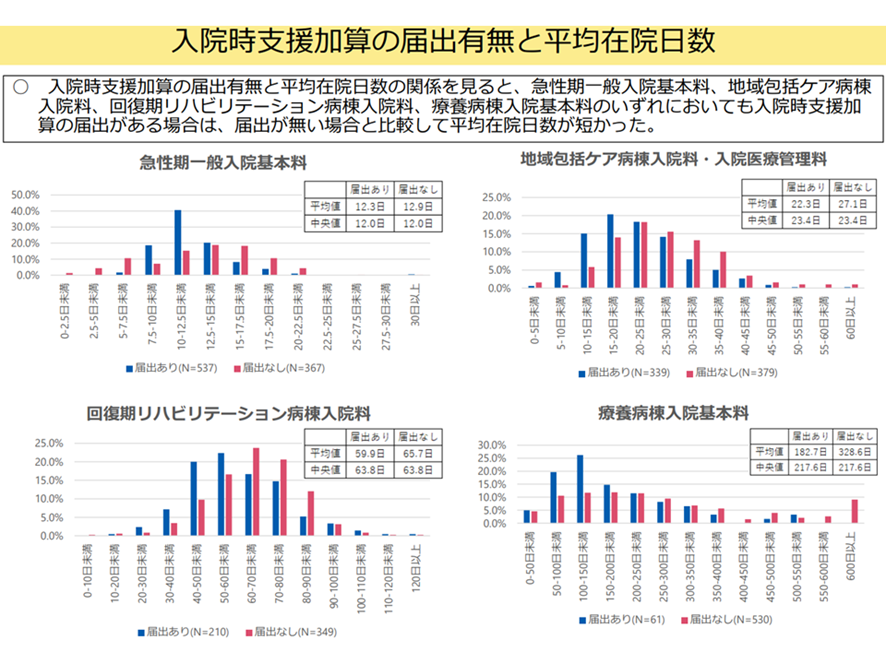
厚労省 入院・外来医療等の調査・評価分科会 2025年6月26日
また、病棟種別ごとに「退院困難な要因」に該当する加算算定患者が多いのかを分析したところ、次のような結果を得ている。急性期病棟は「緊急入院」の患者が、包括期病棟では「入院前に比べてADLが低下し、退院後の生活様式の再編が必要」な患者が多い(図表9)。
図表9
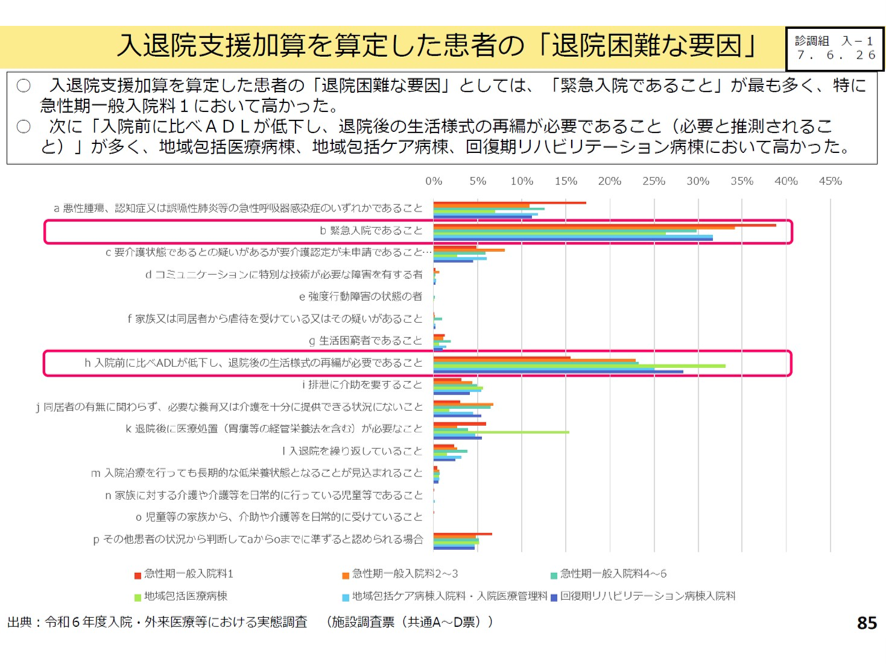
厚労省 入院・外来医療等の調査・評価分科会 2025年6月26日
特に高齢者が多く入院するような地域包括医療病棟や地域包括ケア病棟では、「入院前に比べADLが低下し、退院後の生活様式の再編が必要であること」など、人出や時間を要する患者の割合が多い。また身寄りがない人の退院支援についても、本人の判断能力によっては調整に時間がかかる、行政との連携が必要等に時間を要するなどの課題がある。
さらに退院先の確保を行うに当たって、患者の介護認定が未申請または要介護認定の区分変更の必要となり、その調整に時間を要する場合も多い。また市町村や二次医療圏をまたいで退院調整を行う必要がある場合もある。こうした広域の退院支援についても課題がある。こうした課題について、一部の県では、在宅医療介護連携推進事業等で、県全域で入退院支援ルールを定め普及促進を行っているところがある。たとえば福井県では、全県で介護支援専門員を対象に入隊維持連携の実態を調査し、関係者の協議の場で、市町村や二次医療圏をまたぐ入退院の事例について県統一の入退院支援ルールを定め、その普及促進を務めている。
またコロナ渦での面会制限によって、患者の家族の意向や患者と患者関係の調整等で、退院支援に時間を要した場面も多かった。こうした面会制限についてどのように考えればよいのか?さらに高齢者施設への患者紹介において、一部の医療機関において贈答品や商品券などの金銭等の授受や打診を受けたことがあると答えた医療機関もあった。こうした介護施設への患者紹介に係る金品授受についてどのように考えるのか?
以上より、2026年診療報酬改定へむけ検討すべき論点は以下である。
「地域包括医療病棟及び地域包括ケア病棟では、入院前に比べADLが低下し、退院後の生活様式の再編であることから、人出や時間を要する患者割合が多い。こうした病棟の入退院支援を評価してはどうか?」、「入退院支援加算の退院困難な要因に、患者の生活や意思決定を支援する親族がいない場合を加えてはどうか?要介護・要支援認定が未申請や、区分変更申請が必要な患者を加えてはどうか?」、「要介護・要支援者の円滑な入退院の実現に向けて、市町村が実施する在宅医療介護連携推進事業等による地域の医療・介護関係者によって策定された『入退院支援ルール』に基づき入退院支援を行った場合を評価してはどうか?」、「面会制限が最低限にとどめられるように、医療機関として面会ルールの見直しを入院通則に加えてはどうか?」、「また患者か家族の面会機会が円滑な入退院支援の実現において必要であることから、入退院支援加算の要件に位置づけてはどうか?」、「患者の退院先となる介護施設等から当該医療機関が経行の授受を行っていることは、患者本院の入退院支援の実現を阻害するころから、金品を受け取っていないことを入退院支援加算の要件としてはどうか?」など。
参考文献
日本経済新聞 2025年12月20日
日本医事新報社 2025年12月26日
社会保障審議会医療保険部会 2025年12月4日
厚労省 中医協総会 2025年11月5日
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
厚労省 入院・外来医療等の調査・評価分科会 2025年6月26日
