
図表1 厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
来年2026年の診療報酬改定へ向けて、中医協では個別課題の議論が加速している。今回は2025年9月11日の中医協総会の下部組織である「入院・外来医療等の調査・評価分科会」(入院外来分科会)からの以下の課題を見ていこう。「包括期の入院医療」、「重症度、医療・看護必要度(以下、看護必要度)」など。
1 包括期の入院医療
2027年からスタートする新たな地域医療構想では、現行の地域医療構想からいくつかの変更点がある。その一つがこれまで4つの病床機能分類、高度急性期機能、急性期機能、回復期機能、慢性期機能のうち、回復期機能を「包括期機能」と名称を改めることとしたことだ。また、こうした病床機能分類に加えて、新たな地域医療構想では、地域における医療機関機能について、以下の4つ医療機関機能を設けた。「高齢者救急・地域急性期機能」、「在宅医療等連携機能」、「急性期拠点機能」、「専門等機能」。
以上のなかから包括期の入院医療、とくに「高齢者救急・地域急性期機能」に該当する入院医療を取り上げよう。この入院医療には、現状の地域包括医療病棟、地域包括ケア病棟等が該当する。これらの病棟では、高齢者救急を受け入れ、入院早期からリハビリ・退院調整を行い、早期に在宅復帰を促すことが主な目的だ。
地域包括医療病棟、地域包括ケア病棟の施設要件を比較すると図表1のようだ。地域包括ケア病棟は病床数により200床未満の地域包括ケア病棟1・3と400床未満の地域包括ケア病棟2・4に分けられる。地域包括医療病棟の看護師割合は10対1に対して、地域包括ケア病棟は13対1である。そのほかこれらの病棟はリハビリ職員の配置、重症度、医療・看護必要度、自宅等からの入院、自宅等への退院、平均在院日数などの基準が設定されている。図表1ではそれらの病棟の施設基準を比較している。
2 包括期の病院機能を評価する指標
こうした包括期の病院機能を評価する指標について、入院外来分科会の下部組織の「診療情報・指標等作業グループ」では以下のような指標候補案が9月11日の入院外来分科会で示した。
「救急搬送受入件数(外来診察のみで帰宅した症例を含めた救急応需件数)」、「下り搬送等受入件数(いわゆる「下り搬送」を応需した件数)」、「当該病棟への緊急入院(当該病棟へ自宅または施設等から直接緊急入院した件数)」、「後方支援に係る加算の算定件数(在宅患者緊急入院診療加算と協力対象施設入所者入院加算の算定回数の合算)」、「自宅等からの入院件数(例えば地域包括ケア病棟では、在宅患者支援病床初期加算の算定回数)」、「協力対象施設である介護施設への往診(介護施設等連携往診加算の算定回数)」など。こうした包括期の病院機能を表現することのできる指標候補例の詳細を図表2で示した。
図表2

厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
たとえば救急受け入れや後方支援に関する評価については以下の加算が設定されている。
「在宅患者緊急入院診療加算」は、在宅療養を行っている患者が病状急変で入院が必要となった場合の加算で、受け入れ医療機関で、入院初日に算定できる加算だ。また「協力対象施設入所者入院加算」は、老健、特養において療養を行っている患者の病状急変について入院が必要になった場合に、受け入れる協力医療機関で入院初日に算定できる。
「在宅患者支援病床初期加算」では、老健又は自宅で療養を受けている患者が軽微な発熱や下痢等の症状を来し入院医療を要する状態になった際に、受け入れた地域包括ケア病棟で入院初日から14日を限度で加算される。
「介護施設等連携往診加算」は、介護保険施設に入所している患者の病状の急変時に、介護施設の協力医療機関が往診した場合の加算である。
上記の算定状況をみると、「在宅患者支援病床初期加算」や「協力対象施設入所者入院加算」を算定しているのは地域包括医療病棟、地域包括ケア病棟1・3で多い。しかし算定を行っている医療機関と算定実績のない医療機関との間で二極に分かれている。
「介護施設等連携往診加算」は届け出を出している医療機関も少なく、また届け出を出している医療機関でも算定回数は少なかった。
自宅又は施設からの緊急入院について見ると、地域包括医療病棟でより多く、地域包括ケア病棟では少なかった。地域包括ケア病棟の中では、地域包括ケア病棟1・3の方が2・4より多かった。地域包括ケア病棟1・3では「自宅からの緊急入院が3か月で9人以上」と言う施設基準があるが、その基準をはるかに超えて緊急入院患者を受け入れている医療機関も一定数見られた。
さて、「協力対象施設入所者入院加算」は、一般病棟入院基本料を算定する病棟でも算定ができる。このため一般病床と併設した包括期の病棟とのケアミックス型の病院では、一般病床で包括期の病棟よりより多くの患者を受け入れている場合もある。また逆に、包括期の病棟でより多くを受け入れている施設もある。図表3は在宅患者緊急入院診療加算や協力対象施設入所者入院加算での病院全体の算定と包括期病棟の受け入れを見たものである。病院全体で受け入れの多い群と、包括期の病棟で受け入れが多いと思われる群の二手に分かれている。
図表3
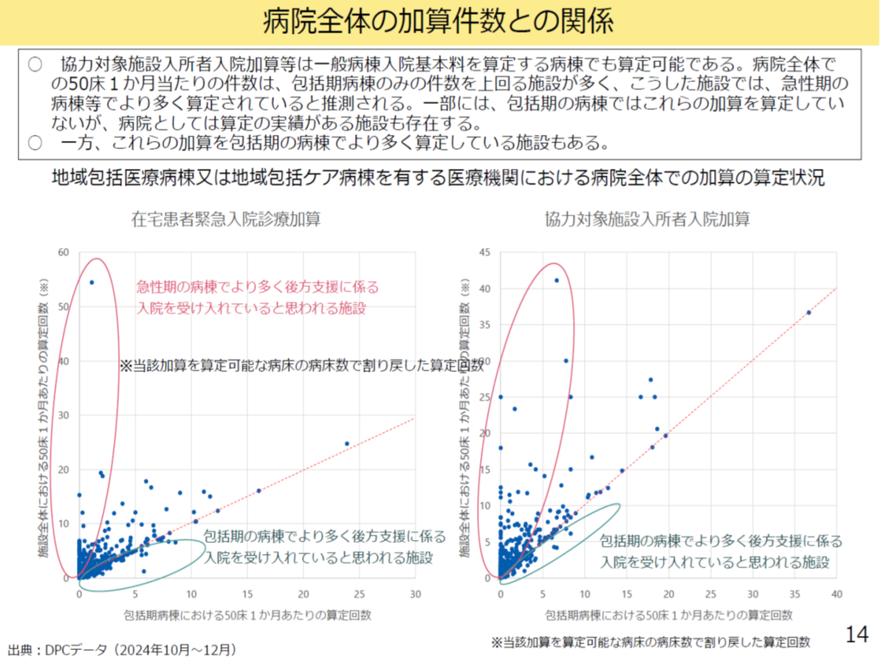
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
また地域包括医療病棟の中には「協力対象施設入所者入院加算」の施設基準(在宅療養支援病院、在宅療養後方支援病院、地域包括ケア病棟等の基準)を満たさないが、介護施設から緊急入院を多く受け入れている病棟もある(図表3)。
図表3
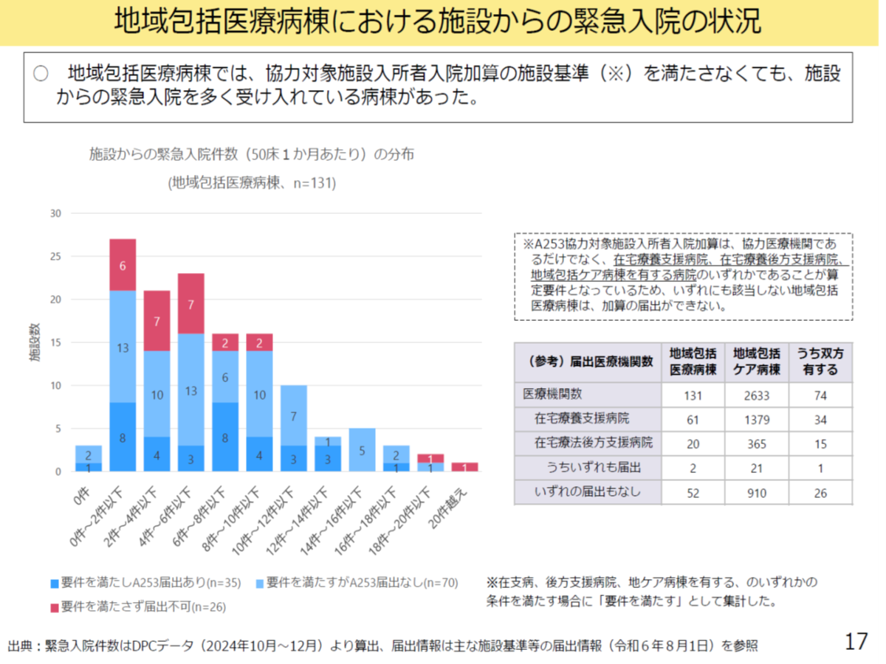
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
このような状況から、単純に「協力対象施設入所者入院加算」の算定回数を指標とすると、「包括期機能を有していない病院も評価してしまう」、また「実質的な包括機能を有しているところが評価から漏れてしまう」ことになりかねない。この点をどのように評価するかが、今後の課題だ。
なお協力対象医療機関の種別では、特養、老健、有料老人ホームが多い。また協力対象医療機関と介護施設数の関係を見ると、地域包括医療病棟、地域包括ケア病棟を有する医療機関が協力関係にある介護施設数が多かった。中には40施設以上の介護施設と協力医療機関を締結している医療機関も一定数あった。
4 包括機能病棟における高額薬剤問題
さて包括機能を有する病棟には地域包括医療病棟、地域包括ケア病棟の他に回復期リハビリテーション病棟がある。こうした包括期の入院料では多くの薬剤や検査等についても「包括評価」が行われている。こうした病棟では、入院受け入れが困難な理由として、「家族等の身よりがない」、「がん化学療法」、「人工透析」などのほか、「高額薬剤を使用している」も挙げられた。高額薬剤には心不全や肝硬変による体液貯留でフロセミドの効果がないときに使われるトルバプタン(サムスカ)や、パーキンソン病治療薬、血友病以外の出血傾向の抑制に係る薬剤が該当する。こうした薬剤を包括範囲から除外することも考えるべきだろう(図表4)。
図表4
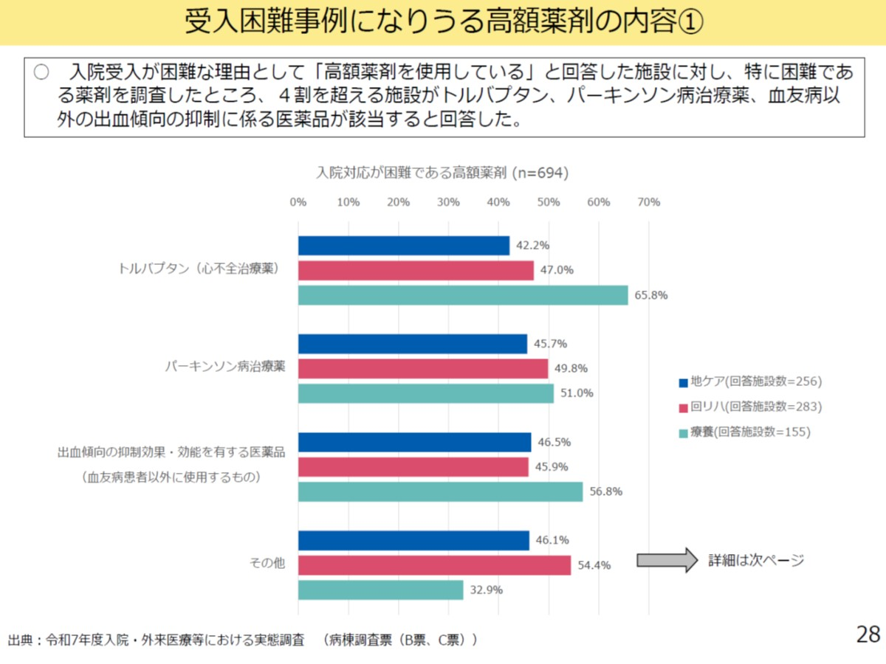
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
また、生物学的製剤を含む分子標的薬等は、地域包括医療病棟・地域包括ケア病棟、回復期リハビリ病棟でも包括除外薬剤になっていない。すなわち包括評価されている。また回復期リハビリ病棟では、地域包括ケア病棟等と異なり、抗悪性腫瘍剤、医療用麻薬、腎性貧血に使用する薬剤等は除外薬剤になっていない。すなわち包括評価となっている。こうした高額薬剤の包括範囲からの除外も検討すべきだろう。
5 重症度、医療・看護必要度
重症度、医療・看護必要度(以下、看護必要度)の評価項目はA,B,C項目よりなる。A項目とは入院患者の「モニタリング及び処置等」を評価する項目だ。具体的には、点滴ラインの管理、注射薬剤の種類、呼吸ケア、創傷処置、特殊な治療や処置など、急性期患者に特化した医学的管理や処置の実施状況を評価する。B項目は日常生活動作(ADL)などの身体機能、C項目は手術などの特定の医学的処置を受けた患者の状態を評価する項目だ。以上の項目をスコア化して患者の重症度を評価する。そのスコアの高い患者割合が急性期一般入院料算定の要件になっている。
(1)B項目
2024年改定では、急性期一般入院料1では、B項目については、「現場の負担軽減のために、測定義務も廃止・削除すべきと言う意見と、患者状態の変化の継続的なモニターのため測定の継続が必要と言う議論が対立した。この結果、B項目は急性期一般入院料Ⅰの評価の対象から削除するが、測定は義務付けることになった。
9月7日の入院外来分科会ではこうしたB項目に関する議論が行われた。まずB項目の推移を見ると、要介護度が高いほどB得点は高い。また要介護度4,5では入院時のB得点と退院時のB得点で変化がほとんどない。
図表5

厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
また入院から日数が経過するにつれて急性期病棟全体では患者数の減少とB得点のゆるやかな上昇がみられる。入院初日からB得点の前日からの差分の変化を見ると、7日目から非常に小さくなる(図表6)。つまり身体機能が悪化も改善もしないと言う状態が続く。
図表6
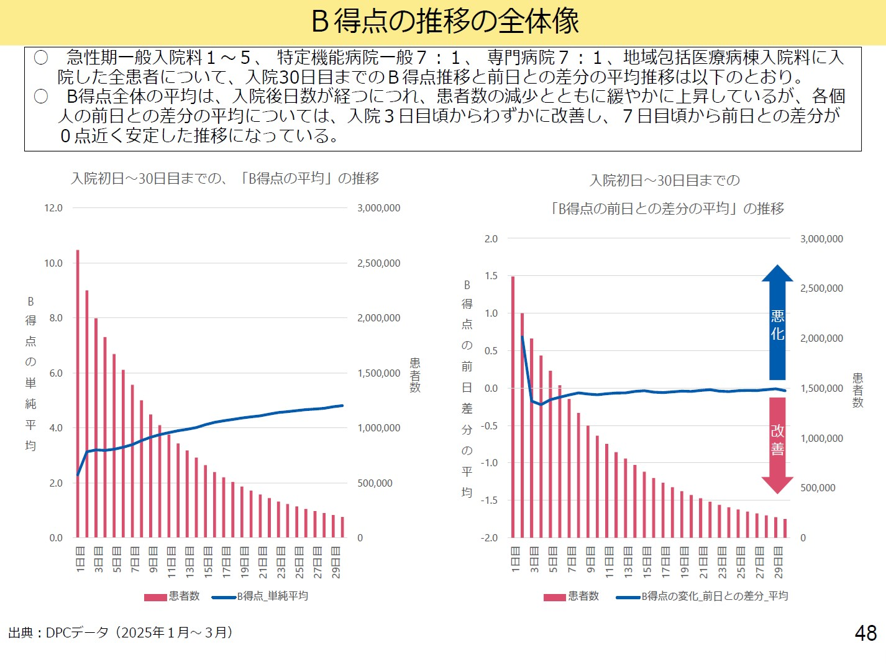
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
また手術を起点にB得点を見ると、手術日にB得点が大きく変化し、術後7日目以降はおおむね安定することがみられる。手術をしない症例についてみると、入院1日目から7日後とB得点が変わらない患者の割合は6割であり、7日目は7割となった。一方、手術を行った患者については、前述のように手術を起点にB項目は大きく変化するが、7日目には手術をしない症例と同じレベルになることも分かった。
またA得点とB得点の変化の連動状況を見ると、手術ありなしにかかわらず一定程度、A得点とB得点は連動していることも分かった。
またB項目の構成要素は以下の2つの要素の合成と考えられた。一つは発症前からすでにある身体機能によるケアの必要性で、時間が経過してもあまり変わらない要素(「発症前要素」)。もう一つは疾患による療養上の世話を表す要素で、疾患による身体機能の悪化に伴うケア等の必要性で時間経過とともに減少していくという要素(「疾患要素」)だ。
急性期病棟では発症前要素の割合が小さく、疾患要素の割合が大きい患者が入院し、時間経過とともに疾患要素が縮小していく。一方、包括期病棟では発症前要素の割合が大きい患者入院し、時間経過によっても疾患要素はあまり縮小しないと言うパターンだ(図表7)。
図表7
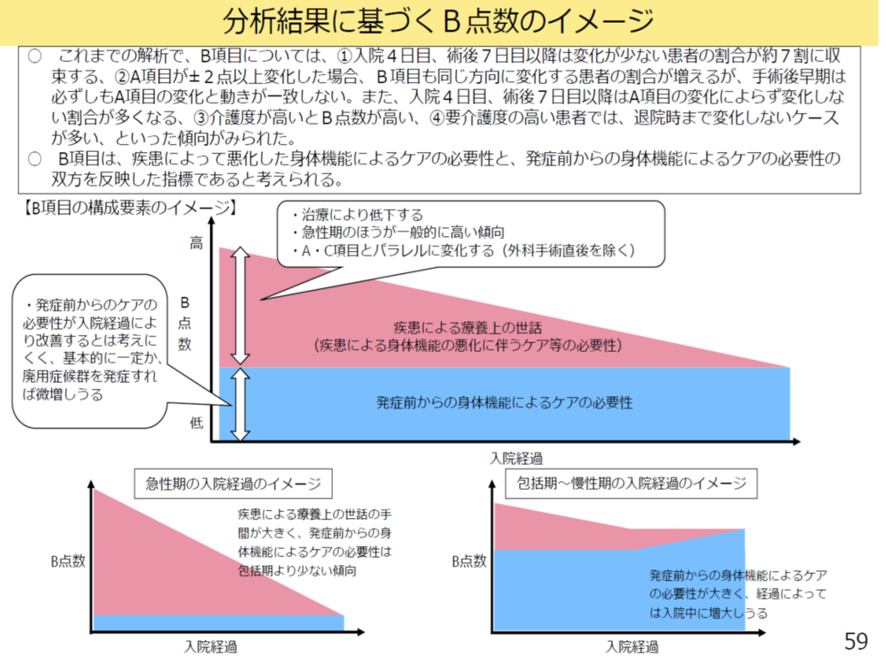
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
こうした状況をみると、もともと重度の要介護状態にある患者、入院から時間が経過した患者、手術を行っていない患者では、B得点の変化は少ない。このため入院時点でのB得点の評価は必要だが、図表6でみるように7日以降は毎日測定する必要がないのではとも言える。またB得点とA得点はある程度、連動しているので、A得点のみの測定でもよく、B項目は廃止しても良いと言う意見にもなる。
今回のデータからもB項目の廃止、継続の意見の間の溝は埋まりそうにない。今後の中医協総会での議論が待たれるところだ。
(2)内科系症例と外科系症例
内科系症例では外科系症例に比べてA項目、C項目の得点が低くなりがちだ。これは当然だ。外科系のほうが術後のモニターの項目も多いし、モニター期間が長い。このためA得点が高くでる。そしC項目は手術項目そのものだ。このため現行の看護必度は外科系が高くなるようにできている。これでは内科系の病棟が不利になる。
これに対して、以下の2つの対応を組み合わせることを厚労省が提案している。一つはA項目、C項目に「負荷の高い内科疾患に行われる処置」を追加する。もう一つは救急搬送患者等の受け入れ状況を踏まえた、「看護必要度該当患者割合の加算の底上げ」を行う方法だ。これを見ていこう。
まず前者の「負荷の高い内科疾患に行われる処置の追加」については、内科学会が提案しているA項目、C項目への追加候補リストがあげられる(図表8)。具体的には救命等に係る内科処置や抗がん剤注射などをA項目、C項目に追加してはどうかとしている。たとえば中心静脈カテーテル挿入、内視鏡による小腸・結腸狭窄部拡張術、抗がん剤のシクロホスファミド水和物の投与、抗がん剤のレナリドミド水和物の投与を追加することが日本内科学会より提案されている。
図表8
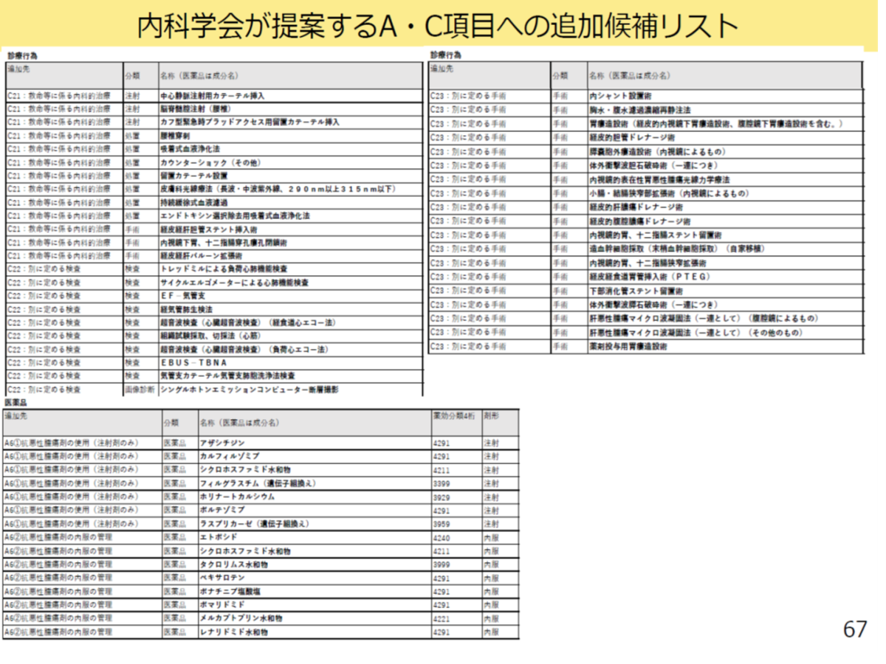
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
もう一つの対応としては、救急搬送患者等の受け入れ状況を踏まえた、「看護必要度該当患者割合の加算の底上げ」を行う方式だ。
緊急搬送からの入院や緊急入院の8割が内科搬送だ(図表9)。特に85歳以上の高齢者ではその傾向がより顕著だ。
図表9
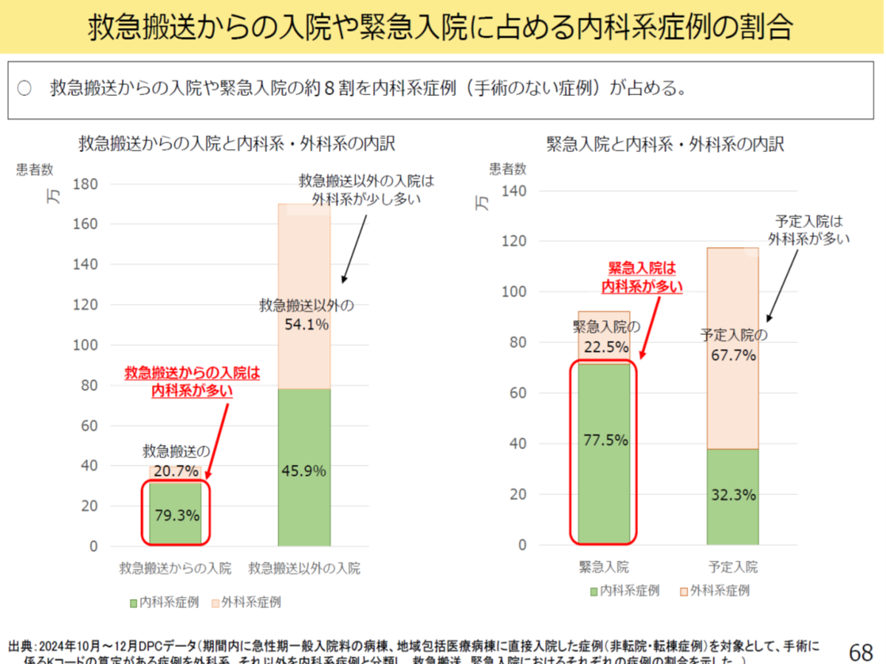
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
しかし、救急搬送後の入院等の期間を単に延伸した場合には「無用な入院期間の延伸を誘発してしまう」恐れもある。そこで、厚労省は「救急搬送による入院」「協力関係にある介護施設等からの入院」に力を入れる病棟について「看護必要度該当割合の加算・底上げ」を行うことが考えられないかと提案している。
この加算・底上げの数値について次のような計算方法も提示されている。「救急搬送応需件数を各病棟に按分した病床あたり件数」と「各病棟における協力対象施設入所者入院加算の病床あたり算定回数」を合算する。後者は「介護施設と病院が平時から連携し、入所者の状態が悪化した場合に、救急車を呼ばずに当該病棟で受け入れる」ことを評価する加算で、言わば「救急患者の事前の受け入れ」と考えることもできる。
つぎに合算数を当該病院の病床数で除す。これにより規模に関係ない「当該病院における救急搬送患者対応に向けた実績」を見ることができる。そしてこの数値に一定の係数をかけ、「看護必要度該当患者割合」に加算する。
例えば、「救急搬送件数900件、協力対象施設入所者入院加算の算定回数100件である50床(1病棟)」の病棟では、一定係数を0.002と置き上記計算をすれば「4%の看護必要度の底上げ」が行われることになる。つまり内科症例の評価引き上げにつながる(図表10)。
図表10
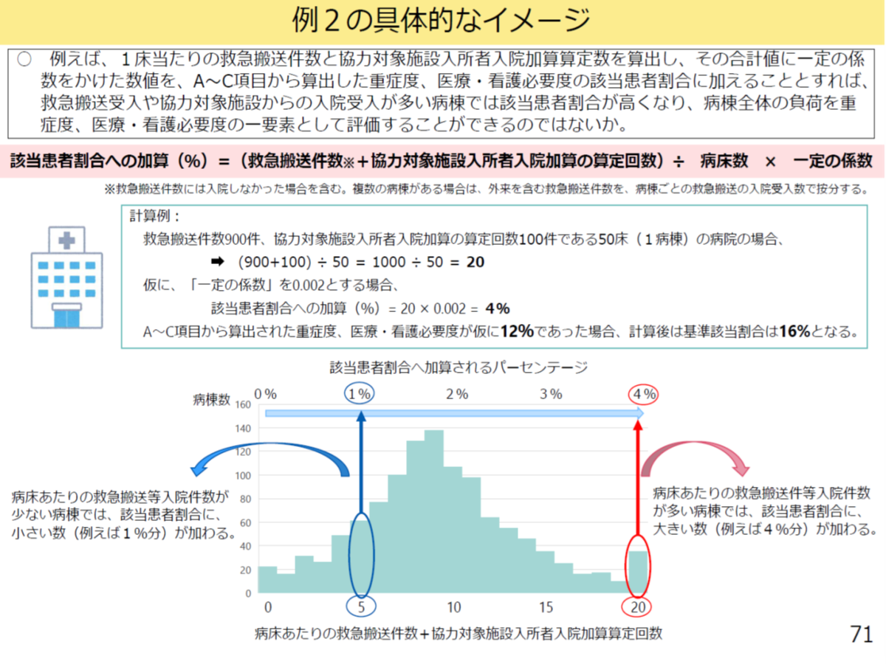
さらに、「1床当たり救急搬送件数・協力対象施設入所者入院加算算定回数の合算値が多い」ほど「内科系症例の割合が高い」病院の割合が高いことも示し、この提案では「実際に内科症例の多い病棟を救済する」効果が相当程あることも図表11で示している。
図表11
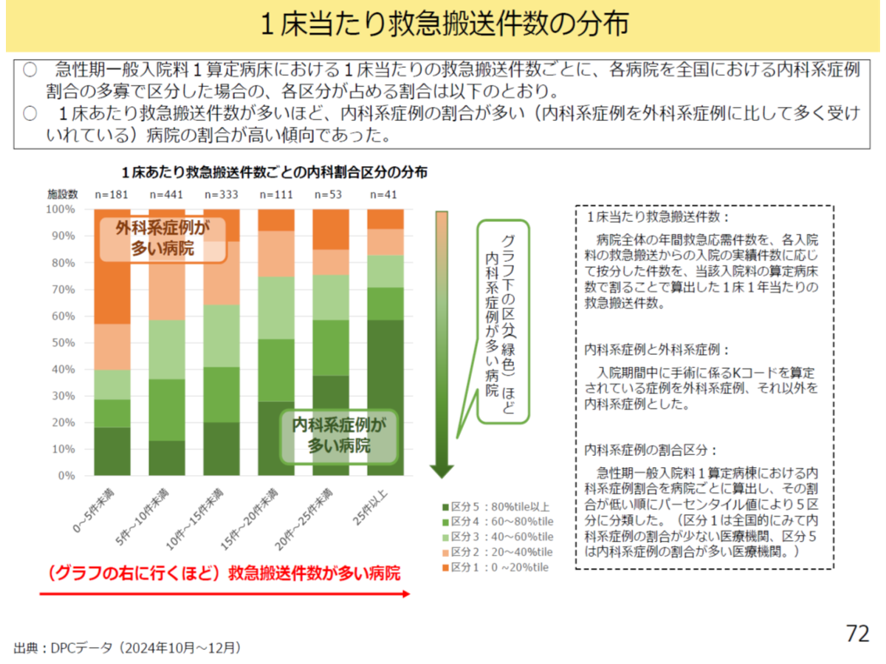
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
以上からこの2つの対応、すなわち一つはA項目、C項目に「負荷の高い内科疾患に行われる処置」を追加することと、もう一つは救急搬送患者等の受け入れ状況を踏まえた、「看護必要度該当患者割合の加算の底上げ」を行う方法を組み合わせることが提案されている。
この2つを組み合わせることで、「内科症例を多く受け入れる病棟」の看護必要度を高めることができるといえ、今後、この二つの提案をベースに「具体的な内科症例の評価手法」を中医協総会などで詰めていくことになるだろう。
以上、「入院・外来医療等の調査・評価分科会」(入院外来分科会)からの以下の課題を振り返った。「包括期の入院医療」、「重症度、医療・看護必要度」。今後の中医協総会野での議論に引き続き注視していこう。
参考文献
厚労省 入院・外来医療等の調査・評価分科会 2025年9月11日
