
図表1 厚労省 中医協総会資料 2025年8月27日
2025年8月27日の中医協総会で、2026年診療報酬改定へむけ「在宅医療」に関する議論がスタートした。2025年、800万人の団塊世代がすべて後期高齢者になった。これからは在宅医療のニーズが本格的に増加する。本稿では中医協総会の資料より、在宅医療、訪問看護・訪問薬剤の現状と課題について見ていこう。
1 在宅医療を取り巻く環境の現状
2025年、著者もその一員である団塊世代800万人がそろって75歳以上の後期高齢者となった。そして同時に85歳以上の超後期高齢者が毎年1~2割づつ増えていく。この結果2040年には超後期高齢者がなんと1000万人を超える。超後期高齢者の6割が要介護認定者だ。それにより通院困難な在宅療養者の人口が激増する。いよいよ本格的な在宅医療時代の始まりだ。
まず在宅医療の現状を見ていこう。まず各世帯の現状を見ていこう。2024年、65歳以上の者のいる世帯のうち、単独世帯が32.7%、65歳以上の夫婦のみ世帯が31.8%、あわせて62.3%が65歳以上のみからなる世帯である。65歳以上の世帯割合は1986年の31.3%から倍増している。世帯の高齢化に伴って、要介護認定者数の割合も増えている。とくに85歳以上人口が増加したため、要介護認定者数の絶対数が増えていく。
またこれから死亡者数も激増する。年間死亡者数は2020年には140万人であったが、2040年には160万人を超える。85歳以上高齢者が増えていることもあり、死因には「老衰」が増える。また在宅における死亡も増える。かつては病院死が多かったが、2005年をピークに病院死は減り始め、老人ホームや自宅における在宅死が増加中だ。2023年に在宅死の割合は28.5%となっている。
在宅医療を受ける患者数も増えている。1996年、在宅医療を受けた推計患者数は17.6万人だったが、2023年には23.9万人と3倍増となっている。全国でみると在宅医療の需要ピークは2040年以降になると見込まれる。全国の医療圏330のうち2040年以降に在宅医療の需要のピークを迎える医療圏は237医療圏に達する(図表1)。
2 在宅医療と診療報酬
(1)在宅医療の診療報酬の仕組み
ここからは在宅医療の診療報酬の仕組みを見ていこう。基本は以下の3つである。一つは定期的な訪問診療に対する評価、2つ目は総合的な医学的管理等を行った場合の評価、3つ目は人工呼吸指導管理などの指導管理等に対する評価だ。一つ目の定期的な訪問については単一建物内の人数区分により評価が分かれる。単一建物内の複数人に対応した場合には単一建物減算が適応される。理由は単一建物内で複数人を診療する方が、1回の訪問で複数人を見ることができより効率的だからだ。2つ目は居宅(個人宅)における在宅時医学総合管理料(在医総管)と老人ホームなどの施設を訪問した場合の施設入居時等医学総合管理料(施設総管)のように総合管理料が2つに分かれている。また定期的な訪問診療と共に、緊急的な往診を行った場合にも評価される。
この在医総管と施設総管の算定回数が増加中である。特に施設総管の伸びが著しい。この伸びは老人ホームやグループホームの増加と関係している。また前述のように単一建物内での在宅医療を受ける人数区分がある。個人宅で1人に対して訪問診療を行う場合と、老人ホームやグループホームの施設の複数の入居者に訪問診療を行う場合で区分が異なる。単一建物診療患者の区分毎の算定回数は、患者個人宅を対象とする在医総管では1人区分の算定がほとんどである。一方、施設の患者を対象とする施設総管では1人区分は少なく、2~9人から50人以上と幅広く算定している(図表2)。
図表2
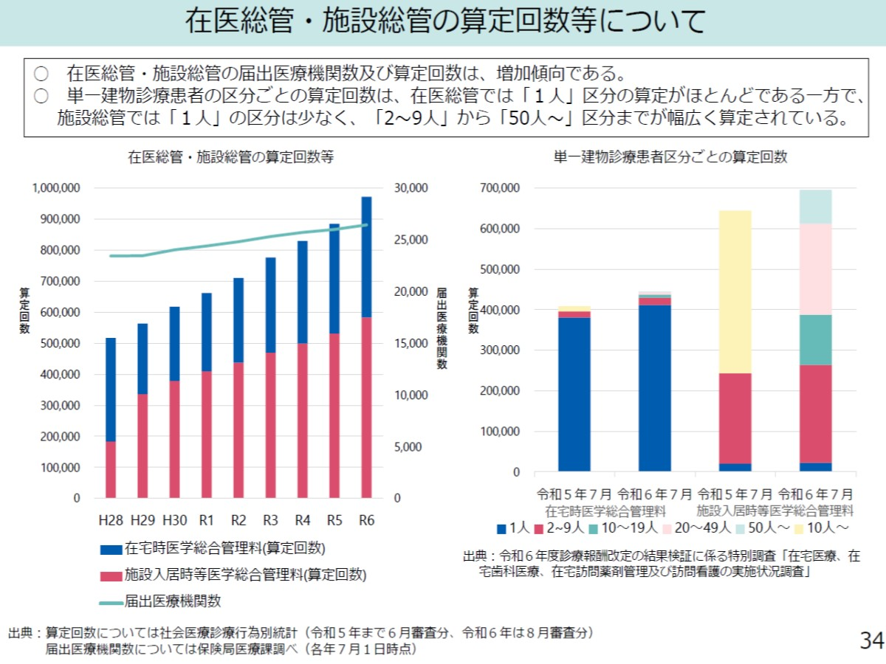
厚労省 中医協総会資料 2025年8月27日
年々、在宅医療に係る医療費は増加している。1983年におよそ400億円だった在宅医療費は2024年に650億円に膨れ上がっている。この増加は在宅医療の回数の増加に起因する。
(2)在宅療養支援診療所、在宅療養支援病院
在宅医療を提供する医療機関の中核をなすのが、在宅療養支援診療所(在支診)と在宅療養支援病院(在支病)だ。在支診、在支病には常勤医師が3名以上の機能強化型の在支診、在支病がある。3名以上の常勤医を単独で確保している場合が単独型、他の医療機関と連携で確保しているのが連携型と呼んでいる。
すべての在支診・在支病に共通する基準は、24時間連絡を受ける体制の確保、24時間の往診体制などが挙げられる。またすべての在支病の基準としては許可病床数が200床未満であること、または半径4Km以内に診療所が存在しないことが挙げられる。図表3のその要件の詳細を示した。
図表3
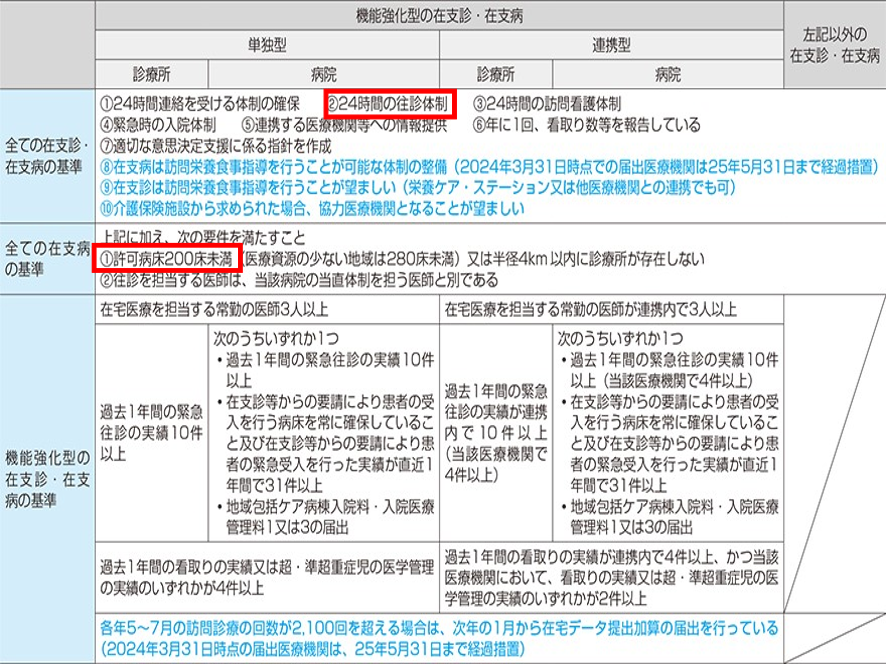
在支診の届け出件数は1万5300件でほぼ横ばいだ。一方在支病は2127件で急増中である。
2024年の中医協調査によると在支診・在支病を届け出るに当たって、満たすことが難しい基準としては、「24時間の往診体制」と「病床数が200床未満」が挙げられている。
また在宅看取りや緊急往診を行う機能強化型在支診・在支病を評価する加算に「在宅緩和ケア充実診療所・病院加算」がある。要件は機能強化型在支診・在支病であること、過去一年間の緊急往診実績が15件以上、かつ看取りの実績が20件以上あることである。在宅緩和ケア充実診療所・病院加算の算定の現状は2024年調査で1476件で増加中である。
(3)往診料の見直し
定期的な訪問の他、緊急時の往診も行われている。この往診料の算定回数が2020年のコロナ渦で急増した。とくに休日夜間の往診加算の件数が増えた。理由はコロナによる自宅への緊急往診依頼だ。ここで活躍したのが往診専門クリニックだ。医療機関や自治体と契約して休日夜間の緊急往診に対応してくれる。たとえばファストドクターでは全国3500名の契約医師が24時間365日体制で在宅の患者から連絡をうけ、コール・トリアージを行い、30分以内に駆け付ける。そしてその結果を連携している医療機関に連絡してくれる。ファストドクターはコロナ渦において、在宅療養を行うコロナ患者の往診でも大活躍した。
しかしこうした往診専門クリニックが2023年10月の中医協で問題となった。中医協では「(定期的な)訪問診療は行わず月間100回以上の往診を行う医療機関」、すなわち往診専門クリニックが課題として取り上げられた。これらの往診は夜間・休日・深夜に多く、また往診が初診であることが多く、そして翌日の医療機関受診が少ないなどの特徴がある。つまりこうした往診専門クリニックでは、かかりつけの患者ではない患者への休日夜間の往診、それも比較的軽症の患者の往診が行われているとされた。
中医協ではこうした往診専門クリニックについて委員からは、「(往診は)かかりつけ患者の急変時に行う姿が望ましい」、また「往診が真に必要な患者への対応に問題が出ないように配慮した上で、往診料の適正化を検討すべき」との意見が出た。
この結果、2024年診療報酬改定で、こうした往診専門クリニックからの往診料が大幅カットされた。夜間帯では約7割、深夜帯では約8割の往診料の減額だ。このため往診専門クリニックでは廃業したところや、交通費を自己負担分として請求し始めたところが出た。
たしかに在支診・在支病など、普段からかかりつけ医として訪問診療を行っている医療機関からの往診がスジではある。しかし今後、在宅医療が都市部を中心に激増する。こうした中で往診専門クリニックの存在は在宅医療の24時間体制の維持に必要である。往診専門クリニックなしには、これからの都市部の在宅医療は成り立たないだろう。実際、2025年8月の中医協総会でも24時間の往診体制確保のため第三者(民間企業等)への委託を行っている在宅医療提供施設が6.1%存在することが報告されている。
今後はこうした往診専門クリニックも在宅医療の一つの形態として認めていくべきだ。
(4)医療機関と介護保険施設等の連携評価
もともと老健、特養などの介護保険施設等では、その施設基準の中で協力医療機関・歯科医療機関を定めておくよう努力することが規定されている。というのも老健では医師は常勤だが、特養の配置医師は常勤ではなくともよい。また両施設とも医療機関と違って看護師の配置も手薄だ。このため入所者の病状相談や外来受診や入院の受け入れのため協力医療機関を普段から定めておく必要がある。
こうしたなか2024年診療報酬改定では、介護保険施設と協力医療機関のさらなる連携の推進のため以下の加算を新設した。「協力対象施設入所者入院加算」(入院初日)では、往診が行われた場合600点、往診が行われていない場合200点とした。これは平時から連携体制を構築している協力医療機関の医師が介護保険施設の利用者を診察した上で入院させた場合を評価したものだ(図表4)。ただしこれらは医療機関と介護保険施設が同一の開設者であるなど「特別な関係」にある場合には適用されない。
図表4

2024年診療報酬改定の概要 2024年3月
上記の加算について、2024年12月の独立行政法人福祉医療機構のアンケート結果によると、協力医療機関にならないと答えた医療機関が322医療機関中、20.2%もあった。理由は「介護保険施設等からの協力依頼がなかった」が46.2%で、「介護保険施設等からの受け入れを見込んでいないため」が35.4%であった。また協力医療機関として「協力対象施設入所者入院加算」の届け出を行いたいが、要件を満たすことができないと答えた医療機関が回答医療機関257のうち21.4%もあった。その理由は「介護保険施設等とのカンファレンスを定期的に実施すること」が49.1%、「24時間連携が取れる体制を整えること」が36.4%、「緊急時に入院できる病床を確保すること」が36.4%であった。
3 訪問看護
在宅医療における訪問看護の需要も今や急増している。2023年現在、要介護・要支援者を介護保険で支える訪問看護利用者は74.4万人、小児等の40歳以下の成人を医療保険で支える訪問看護利用者は48.4万人もいる。しかもその利用者数はウナギ上りに増えている。 このため訪問看護ステーションの利用に係る費用は、医療費及び介護給付費共に増加している。増加の伸び率は医療費の方が多い。介護保険による訪問看護利用者は23年前の2001年の3.9倍、医療保険による訪問看護利用者は9.9倍の伸びだ(図表5)。
図表5
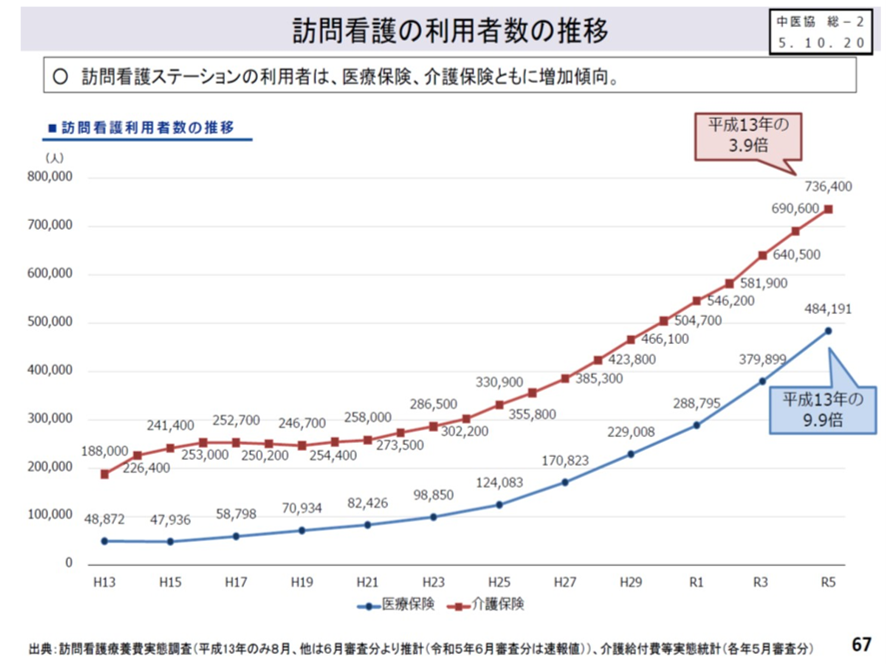
厚労省 中医協総会資料 2025年8月27日
訪問看護を疾患で見ると精神および行動障害のいわゆる精神科患者の伸びが著しい。精神科患者の伸びは2013年の9.2倍増だ。また小児の訪問看護利用者も増えている。2011年と比べるとその伸びは2.3倍だ。またターミナルケア利用者も増えている。とくに2021年には突出した伸びを示している。今後とも精神科及び小児、そしてターミナルケアの訪問看護の伸びは続くだろう。
こうしたなか、2024年診療報酬改定では、以下の項目で訪問看護の支援強化が行われた。24時間対応、機能強化型訪問看護、緊急訪問看護、退院支援、精神訪問看護。これらを見ていこう。
(1)24時間対応
2020年、全訪問看護ステーション、およそ1万6千軒のうち88%が24時間対応体制加算を届けている。しかし訪問看護ステーションの規模が小さいほど、その届け出割合は少なくなる。看護師数の少ない訪問看護ステーションでは、24時間対応が困難で、看護職員の精神的・身体的負担が大きい。また夜間休日に対応できる看護師が限られているため、その負担が一部の看護師に偏る傾向にある。このため2024年診療報酬改定では、こうした看護師の負担軽減を行った訪問看護ステーションに対する新たな報酬を設定した。具体的には夜間対応の翌日の勤務間隔の設定、ICT活用による業務負担軽減策策を行った場合を評価する。
2025年4月の中医協総会で、24時間対応で看護師の負担軽減のために実施している取り組みについて、その実態調査結果が公表された。それによると「夜間対応に係る勤務の連続回数を2回(2日)までにする」と言う措置が6割を占めていて最も多かった。
(2)機能強化型訪問看護
訪問看護師の人員により機能強化型訪問看護が設定されている。機能強化型1は常勤看護師数7人以上、機能強化型2は5人以上、機能強化型3は4人以上である。しかしこれらを届けている訪問看護事業所の数はまだまだ少ない。機能強化型1は477軒,2は314軒、3は172軒、合計963軒である。2023年の全国の訪問看護ステーション数は1万6千軒のうち、機能強化型はわずか5.6%だ。
(3)緊急訪問看護
夜間、早朝、深夜の訪問看護加算の算定件数が年々伸びている。また緊急訪問看護加算の算定件数も増えている。このため2024年診療報酬改定では、利用者又はその家族等から電話等により緊急の求めに応じて、主治医の指示により緊急訪問看護を実施した場合について、その記録やその理由を看護記録や明細書に記載すること要件に同加算の増額を行った。
緊急訪問看護の算定件数割合は全体の3.3%であるが、増加中である。
(4)精神科訪問看護
精神科訪問看護の利用者が増えている。利用者の半数は30~50代の患者で、統合失調症、統合失調型障害、妄想性障害で、43.9%を占めている。残りは気分障害27.2%である(図表5)。
図表5
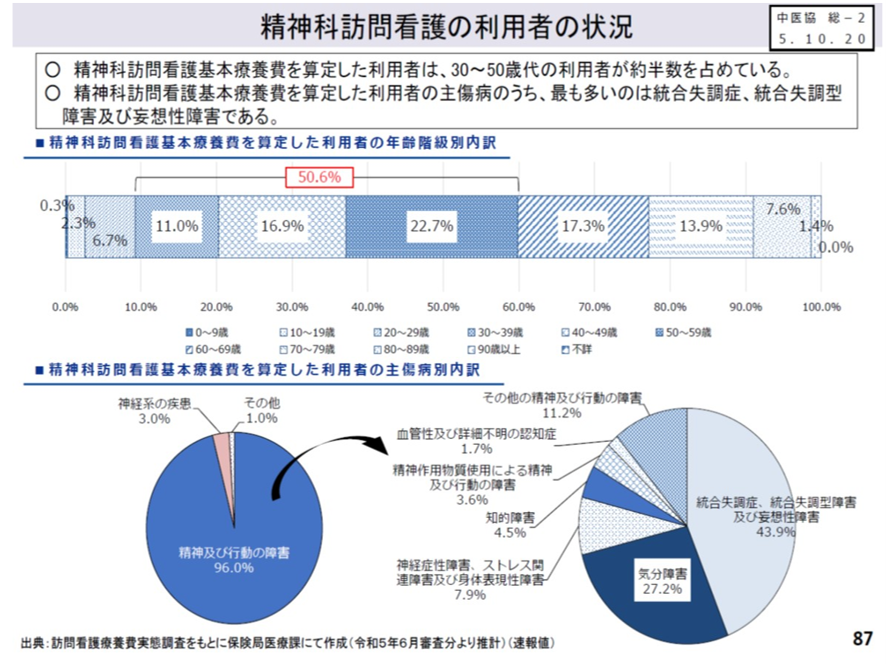
厚労省 中医協総会資料 2025年8月27日
一度、著者も都内で精神科訪問看護の在宅訪問に同行したことがある。アパートの玄関ドアをあけると目の前に出刃包丁が吊るしてあるのにはビックリした。一緒に行った訪問看護師さんは「気にしないでください。拒否のサインです」と事もなげに言う。しばらく心臓のドキドキが止まらなかった。
(5)重症者(別表第7、別表第8)の増加
訪問看護の場合の重症度判定には末期の悪性腫瘍などを含む疾患リストの別表第7と、在宅人工呼吸器管理など処置を必要とする処置リストである別表第8が用いられている。
別表第7の該当者は高齢者、別表第8の該当患者は小児と高齢者に多い。こうした重症者の患者の場合、週4回以上の医療保険訪問看護が認められている。
(6)専門の研修を受けた看護師の配置
2024年の診療報酬改定で、機能強化型訪問看護管理療養費1は専門の研修を受けた看護師の配置が要件化された、これにより機能強化型1のうち57.0%、機能強化型2のうち25.2%、強硬化型3のうち28.5%の訪問看護ステーションで在宅看護等に係る専門的な研修を受けた看護師が配置されていることが2025年8月の中医協総会で報告された。
(7)頻回訪問看護を実施している訪問看護ステーション
2025年8月の中医協では、2023年度に平均1か月で25日を超える頻回訪問を行う訪問看護ステーションが問題となった。これらの訪問看護ステーションでは、年間医療費が2.5億円を超える訪問看護ステーションが35%にも達していることが判った(図表6)。年間医療費が1500万円未満の訪問看護ステーションで月25回以上訪問している訪問看護ステーションが0.6%であることに対して、25日超、2.5億円が35%とはあまりに多い。「利用者の状態に関わらず一律に回数を定めて訪問を行っている事例がある」等の報道もある。こうした訪問の実態について精査する必要があるだろう。一度、訪問看護ステーションの管理者の集まりに出て驚いた。みなさん億単位の売り上げを誇らしげに語っていた。
図表6
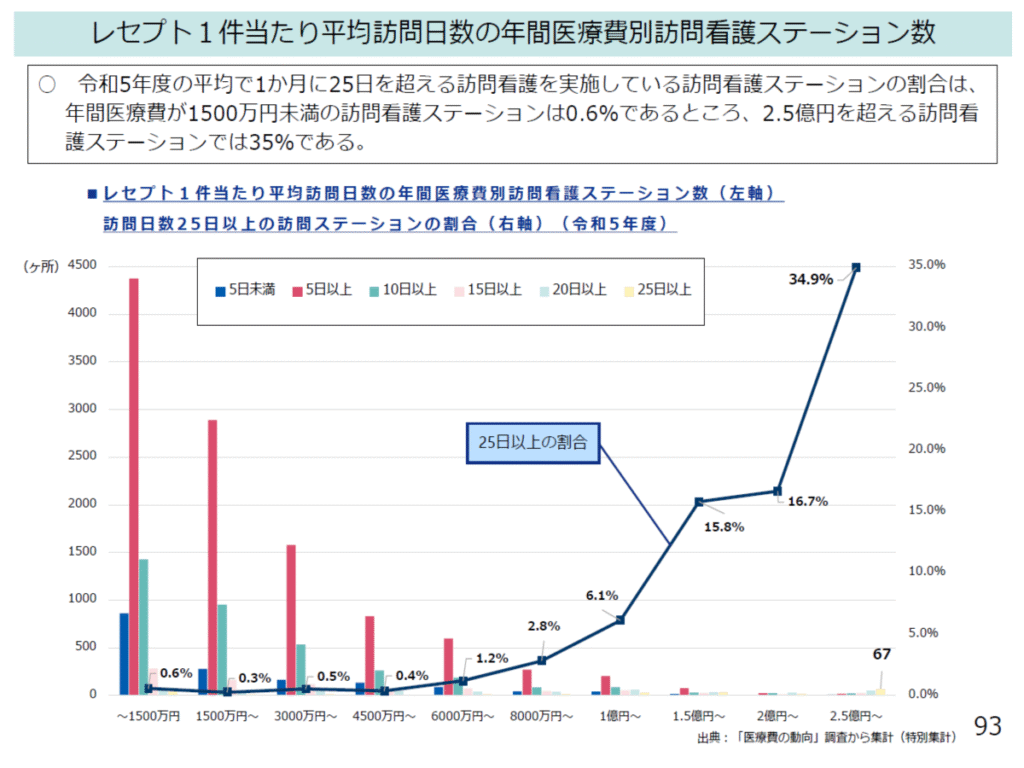
厚労省 中医協総会資料 2025年8月27日
4 訪問薬剤
在宅医療において薬局が期待される役割は以下のように多岐にわたっている。在宅医療における医薬品、医療機器、衛生材料の提供、在宅医療における服薬指導、服薬状況や副作用等のモニタリング、残薬管理、入院時及び退院時の薬物療法の情報共有、在宅医への処方提案、急変時の対応、ターミナルケアにおける麻薬の調剤や管理など。
2022年の厚労省の薬局の機能に係る実態調査によると、在宅医療への対応ありと回答した薬局は70%を超えていた。一定の訪問実績が必要な在宅患者調剤加算(現、在宅薬学総合体制加算)の届け出薬局も薬局全体の約40%であり増加傾向にある(図表7)
図表7
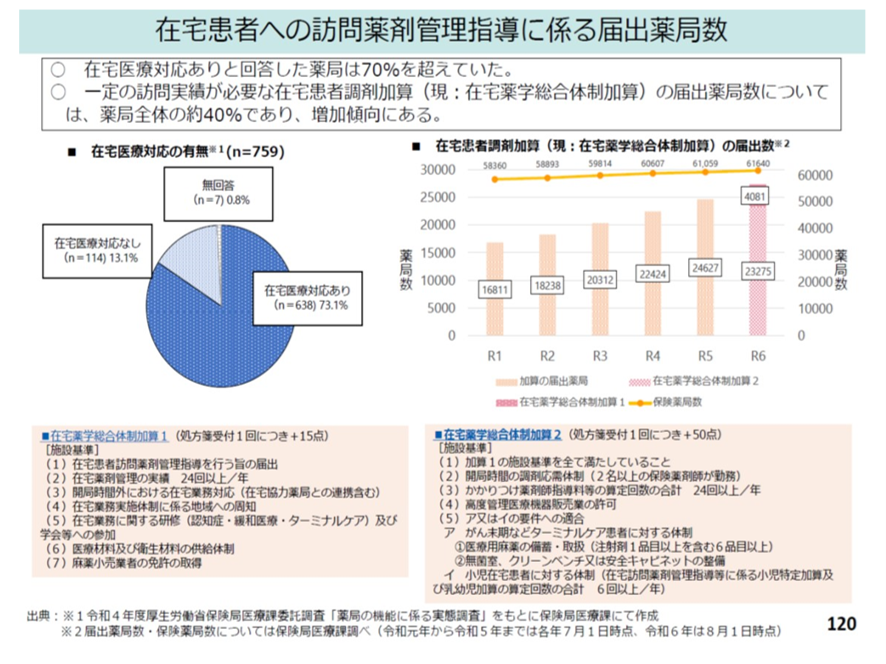
厚労省 中医協総会資料 2025年8月27日
薬局から在宅への救急訪問は医療と介護の訪問回数全体の2.5%程度で、増加中である。
また在宅への対応がより整っている在宅薬学総合体制加算2を算定している薬局の方が、同加算1の薬局より勤務している薬剤師数は多い傾向にあった。
在宅患者訪問薬剤管理指導の処方箋1枚当たりの医療費を見ると、技術料が約32.5%と、一般の処方箋技術料の平均28.5%より大きな割合を占めていた。さらに訪問薬剤管理指導を行う薬局のうち、約9割の薬局が夜間休日対応の体制を整えていた。夜間休日対応の業務内容としては、麻薬を除く調剤、在宅患者からの不安や問い合わせに対する電話対応が多く挙げれていた。麻薬に関しては在宅患者の訪問薬剤管理指導を行っている薬局の9割以上が麻薬小売り業者の免許を取得していた。そして約3割の薬局で麻薬調剤が実施され、1か月間の実績が10件以下である薬局が大半を占めていた。
輸液等の無菌製剤処理については約80%の薬局がクリーンベンチを保有していた。そして実際に無菌調剤の実績のある薬局は5.4%であったが、在宅薬学総合体制加算Ⅱを算定している薬局では27.3%の調剤実績があった。
以上、在宅環境を取り巻く現状と在宅医療、訪問看護、訪問薬剤の現状と課題について振り返った。秋以降始まる中医協の個別課題を扱う第2ラウンドの議論に注目したい。
参考文献
厚労省 中医協総会資料 2025年8月27日
厚労省 2024年診療報酬改定の概要 2024年3月
